Pneumonie
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonym: Lungenentzündung
Englisch: pneumonia
Definition
Eine Pneumonie ist eine akut oder chronisch verlaufende Entzündung des Lungengewebes. Ursache einer Pneumonie können Bakterien, Viren, Pilze, Parasiten, Aspiration von Magensaft, Gifte (beispielsweise durch Einatmen ätzender Gase) und andere Faktoren sein.
ICD10-Codes
- J18.-: Pneumonie, Erreger nicht näher bezeichnet
- J17.-: Pneumonie bei anderenorts klassifizierten Krankheiten
- P23.9: Angeborene Pneumonie, nicht näher bezeichnet
- J84.9: Interstitielle Lungenkrankheit, nicht näher bezeichnet
Epidemiologie
Ambulant erworbene Pneumonien sind nach Durchfallerkrankungen die am zweithäufigsten registrierte Infektionskrankheit. Sie stellen eine der häufigsten infektionsbedingten Todesursachen dar.
Die Inzidenz in der Gesamtbevölkerung wird in Deutschland auf 1 bis 11 Fälle pro 1.000 Einwohner und Jahr geschätzt. Bei Altenheimbewohnern liegt die Inzidenz bei 68 bis 114 Fällen pro 1.000 Personen. Insgesamt geht man von rund 400.000–600.000 Fällen pro Jahr in Deutschland aus.
Über 30 % der Erkrankten werden hospitalisiert, etwa 10 % müssen intensivmedizinisch behandelt werden. Pro Jahr sterben etwa 20.000 Menschen in Deutschland an den Folgen einer Pneumonie.
Einteilung
...nach Histopathologie
Nach histopathologischen Gesichtspunkten unterteilt man Pneumonien in:
Häufig finden sich jedoch Mischformen.
Alveoläre Pneumonie
Bei der alveolären Pneumonie spielt sich die Entzündung innerhalb der Lungenbläschen (Alveolen) ab. Man kann sie weiter in zwei Unterformen unterteilen:
- Bronchopneumonie: Bronchopneumonien sind multifokale Herdpneumonien, bei denen die Entzündung von verschiedenen Infektionsherden der Bronchien auf das Lungengewebe übergreift. Die Entzündung kann ein oder mehrere Lungenläppchen betreffen und tritt meist in mehreren Lungenlappen gleichzeitig auf. Eine Bronchopneumonie kann endobronchial, peribronchial oder hämatogen entstehen.
- Lobärpneumonie: Ein ganzer Lungenlappen ist von der Entzündung betroffen. Diese Form ist durch einen Ablauf in typischen Stadien charakterisiert und ist im Gegensatz zur Bronchopneumonie territorial gebunden. Man unterscheidet nach dem Sitz der Infektion weiter in:
- Unterlappenpneumonie
- Mittellappenpneumonie
- Oberlappenpneumonie
Interstitielle Pneumonie
Die interstitielle Pneumonie betrifft nicht die Alveolen, sondern das Interstitium, d.h. die schmale Bindegewebsschicht zwischen den Alveolen und den Blutgefäßen. Die Ursachen - soweit sie überhaupt identifizierbar sind - können unterschiedlich sein. Unter anderem kommen Infekte und inhalative Noxen (z.B. Zigarettenrauch) in Betracht.
Interstitielle Pneumonien durch Infekte entstehen meist dadurch, dass Erreger von den Alveolarmakrophagen aufgenommen und ins Stützgewebe verschleppt werden.
Interstitielle Pneumonien können nach ihrem Verlauf weiter unterteilt werden in:
- akute interstitielle Pneumonien (AIP)
- chronische interstitielle Pneumonien (z.B. Lipidpneumonie)
Interstitielle Pneumonien, deren Ursache unbekannt ist, werden als idiopathische interstitielle Pneumonien (IIP) bezeichnet. Zu ihnen zählen unter anderem die bei Rauchern vorkommende desquamative interstitielle Pneumonie (DIP) und die lymphozytäre interstitielle Pneumonie (LIP).
...nach Ort des Erwerbs
Nach dem Ort der Ansteckung bzw. des Auftretens der Pneumonie unterscheidet man die
- ambulant erworbene Pneumonie: Außerhalb einer medizinischen Einrichtung erworben (auch: community acquired pneumonia, CAP)
- nosokomial erworbene Pneumonie: Durch Mikroorganismen hervorgerufene Erkrankung, die ≥ 48 Stunden nach Aufnahme in eine medizinische Einrichtung auftritt.
- Die im Krankenhaus erworbene Pneumonie heißt auch "hospital acquired pneumonia" (HAP).
- Eine weitere Untergruppe ist die "ventilator associated pneumonia" (VAP), im Deutschen als "beatmungsassoziierte Pneumonie" bezeichnet.
Die Unterscheidung ist entscheidend für Diagnostik, Erregerspektrum und kalkulierte Antibiotikatherapie.
...nach Begleitumständen
Nach den Umständen des Auftretens unterteilt man Pneumonien in die
- Primäre Pneumonie: Tritt bei vorher Gesunden auf. Eine Sonderform der primären Pneumonie ist die Neugeborenenpneumonie.
- Sekundäre Pneumonie: Tritt bei Personen mit vorliegenden Grundleiden auf. Gefährdet sind besonders Patienten mit Erkrankungen, die das Immunsystem schwächen, darunter
- angeborene Immundefekte (z.B. Severe Combined Immunodeficiency)
- erworbene Immundefekte (z.B. HIV-Infektion, Leukämie)
- Diabetes mellitus
- Herzerkrankungen (z.B. Herzinsuffizienz)
- Chronische Erkrankungen der Atemwege (z.B. COPD)
- Krebs
- Alkoholismus
- Bettlägerigkeit (verschlechtert Lungendurchblutung)
- Krankenhauspatienten, besonders beatmete Patienten auf Intensivstationen
- Retentionspneumonie: Pneumonie, die durch eine Verlegung der Atemwege hervorgerufen wird.
...nach klinischem Verlauf
- typische Pneumonie (= alveoläre Pneumonie)
- atypische Pneumonie (= interstitielle Pneumonie)
Erreger
Die Kenntnis des Erregerspektrums der Pneumonie ist für den behandelnden Arzt wichtig, da im Rahmen der Therapie einer Pneumonie noch vor der endgültigen Erregerdiagnose die Einleitung einer kalkulierten Antibiotikatherapie notwendig sein kann. Bei ambulant erworbenen Pneumonien bleiben trotz moderner Diagnostik in etwa 40 % der Fälle keine Erreger eindeutig identifizierbar.
| Häufigkeit | Erreger |
|---|---|
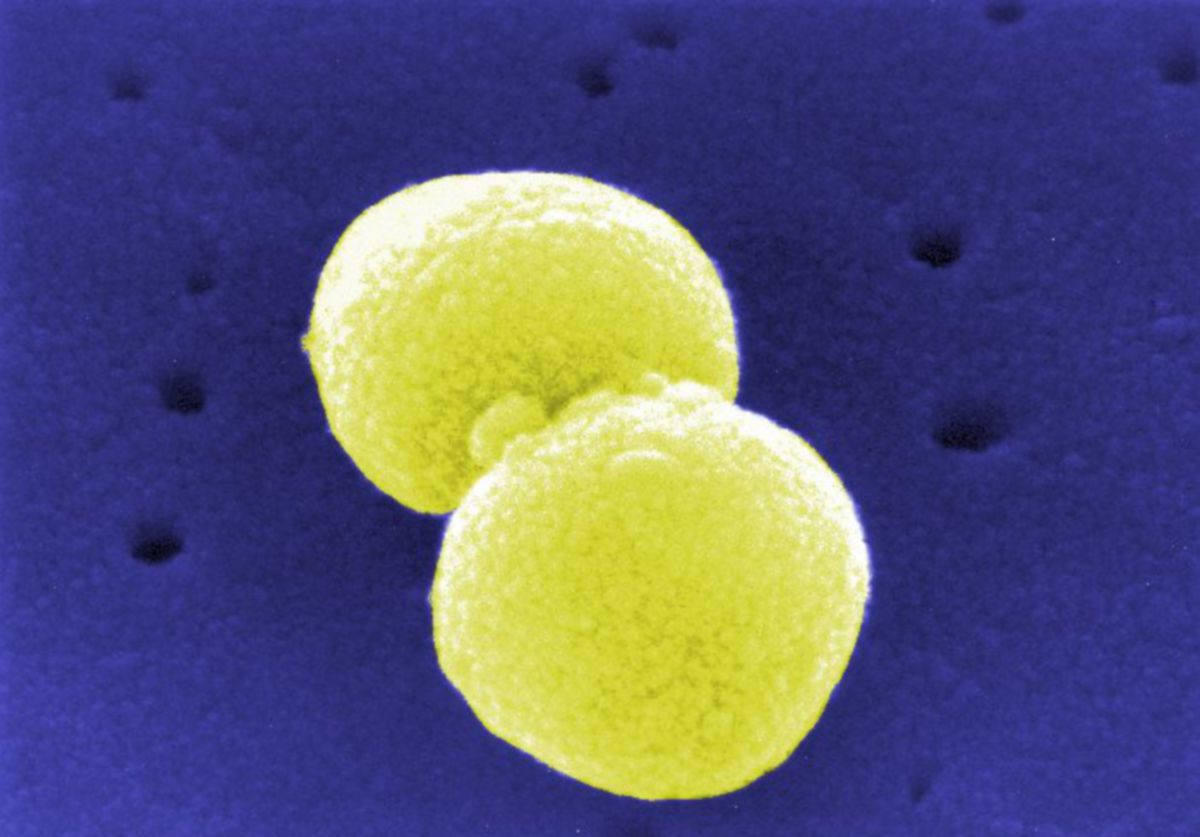
| sehr häufig (40 - 50 %) | Streptococcus pneumoniae |
| gelegentlich (5 - 10 %) | Haemophilus influenzae Mycoplasma pneumoniae Enterobacteriaceae Respiratorische Viren: RSV, Adenoviren, Influenzaviren, SARS-CoV-2 |
| selten (< 5 %) | Legionellen Staphylococcus aureus Chlamydophila pneumoniae |
| ca. 40 % | Erreger ungeklärt |
Die verschiedenen Formen der Pneumonie unterscheiden sich bezüglich ihrer Erreger, die im Folgenden zusammenfassend wiedergegeben werden.
Ambulant erworbene Pneumonien
Alveolär
- Streptococcus pneumoniae (Pneumokokken): häufigster Erreger
- Haemophilus influenzae
- Streptococcus pyogenes
- Legionella pneumophila (Legionellen-Pneumonie)
- Moraxella catarrhalis
- Staphylococcus aureus
- Pseudomonas aeruginosa (insbesondere bei Vorliegen einer Mukoviszidose)
Interstitiell
- Mycoplasma pneumoniae (Mykoplasmose): häufigster Erreger
- Respiratory Syncytial Virus (RSV)
- Influenzavirus, Parainfluenzavirus
- Chlamydia pneumoniae, Chlamydia psittaci (Ornithose)
- Adenovirus
- Coxiella burnetii (Q-Fieber)
- Legionella pneumophila
- Pneumocystis jirovecii (bei AIDS-Patienten)
- Coronaviren (MERS-CoV, SARS-CoV-2)
Nosokomial erworbene Pneumonien
Bei nosokomial erworbenen Pneumonien finden sich häufiger gramnegative Erreger (z.B. Enterobacteriaceae, Pseudomonas aeruginosa, Acinetobacter baumannii), Vancomycin-resistente Enterokokken (VRE) sowie Staphylococcus aureus, einschließlich methicillinresistenter Stämme (MRSA). Das Erregerspektrum ist stark von lokalen Resistenzlagen abhängig.
Alveolär
- Escherichia coli und andere Enterobakterien (beispielsweise Klebsiella pneumoniae als Erreger der Friedländer-Pneumonie)
- Acinetobacter baumannii
- Staphylococcus aureus
- Pseudomonas aeruginosa
- Legionella pneumophila
Interstitiell
- Cytomegalievirus und andere Viren
- Pneumocystis jirovecii
- Legionella pneumophila
- Pilze (Aspergillus fumigatus)
Bei beatmeten Patienten sind überproportional häufig gramnegative Stäbchen wie Pseudomonas aeruginosa verantwortlich.
Weitere Pneumonien
Bei Neugeborenen sind die Serotypen D-K von Chlamydia trachomatis und B-Streptokokken (beispielsweise Streptococcus agalactiae) häufige Erreger von Pneumonien. Kinder werden häufig durch das Respiratory Syncytial Virus befallen. Bei Kindern und Jugendlichen treten gegenüber anderen Altersgruppen gehäuft Pneumonien durch Mycoplasma pneumoniae und Haemophilus influenzae auf.
Bei Aspirationspneumonien sind oftmals Anaerobier beteiligt.
Parasitosen der Lunge kommen häufiger in Entwicklungsländern vor. Die häufigsten Erreger sind:
Pathogenese
Für eine Pneumonie können sehr unterschiedliche Entstehungsmechanismen verantwortlich sein:
- aerogene Infektion: inhalierte Partikel und toxische Fremdstoffe mit einem Durchmesser < 5 μm können die Alveolen erreichen, sich rasch vermehren und in das benachbarte Parenchym vordringen.
- tracheobronchial deszendierende Infektion: Keime aus dem Nasen-Rachen-Raum. Übergang zwischen aerogener Ausbreitung und Aspiration ist fließend. Außerdem tracheobronchiale Erregerausbreitung nach Perforation eines infizierten Lymphknotens in das Bronchialsystem (z.B. bei Tuberkulose, Infektionen durch nicht-tuberkulöse Mykobakterien, Pilzinfektionen, Echinokokkose).
- Aspiration:
- von toxischen Substanzen: primäre Schädigung der Bronchialwand, seltener der Alveolarwand. Ermöglicht Eintritt von Erregern und Ansiedlung fakultativ pneumotroper oder atypischer Erreger. Beispiel: Lipidpneumonie nach Petroleumaspiration.
- von kontaminierten Flüssigkeiten: häufig in Kombination mit toxischen Substanzen bei der gastroösophagealen Refluxkrankheit.
- von obturierenden Fremdstoffen: führt zur Atelektase und zur sekundären poststenotischen Pneumonie. Meist obligat, seltener fakultativ pneumotrope Erreger.
- hämatogene Aussaat: bei Bakteriämie (z.B. Sepsis). Typische Foci sind primäre pulmonale Infekte, eine phlegmonöse Tonsillitis, eine Endokarditis oder eine akute Phlegmone.
- miliare Infiltrate: mit dem Blutstrom verteilte Erreger verursachen eine Endothelschädigung mit vielen kleinen Lungeninfiltraten. Typischerweise bei Tuberkulose, aber auch bei Mykoplasmen, Viren und Pneumocystis jirovecii.
- nach septischer Lungenembolie: lokale Pneumonie durch infizierte Thromben, die das Lungenstromgebiet erreichen. Das betroffene Lungengewebe wird per continuitatem von den im Thrombus befindlichen, meist fakultativ pneumotropen Erregern besiedelt. Komplikationen (Lungenabszesse, Kavernen, Hämoptysen, Pleuraempyeme) sind häufig. Typische Quellen sind chronische Ulzera bei Varikosis oder posttraumatische Thrombosen bei offenen Frakturen. Lungeninfarkte können auch sekundär bakteriell besiedelt werden (superinfizierte Infarktpneumonie).
- lymphogene Ausbreitung: entlang der Lymphbahnen, insbesondere bei Pilzinfektionen und Tuberkulose.
- per continuitatem aus dem Mediastinum: bei ventraler Mediastinitis
- transpleurale Ausbreitung: bei primärem Pleuraempyem, insbesondere bei gleichzeitig vorliegenden chronischen Lungenerkrankungen.
Risikofaktoren
Faktoren, die das Entstehen einer Pneumonie begünstigen sind u.a.:
Pulmonale Faktoren
- Eingeschränkte Zilienfunktion (Zigarettenrauchen, Mukoviszidose)
- Erkrankungen mit Umbau des Lungengerüsts (COPD, Lungenbullae, Alpha-1-Antitrypsinmangel)
- Beatmung
- Osteomalazie (Instabilität der Knorpelspangen)
- Lungentumore mit Obstruktion der Atemwege (Atelektasenbildung)
- Aspiration
- Virusinfektionen der Luftwege (Bronchitis)
Andere Faktoren
- Immundefizienz (z.B. medikamentöse Immunsuppression, Chemotherapie, Strahlentherapie, HIV)
- Alter über 60 Jahre oder unter 1 Jahr
- Diabetes mellitus
- Asplenie (z.B. nach Splenektomie)
- Medikamente (Clomethiazol, Amiodaron, Busulfan u.a.)
- Alkoholismus
- Berufliche Exposition (Inhalationsnoxen)
Pathophysiologie
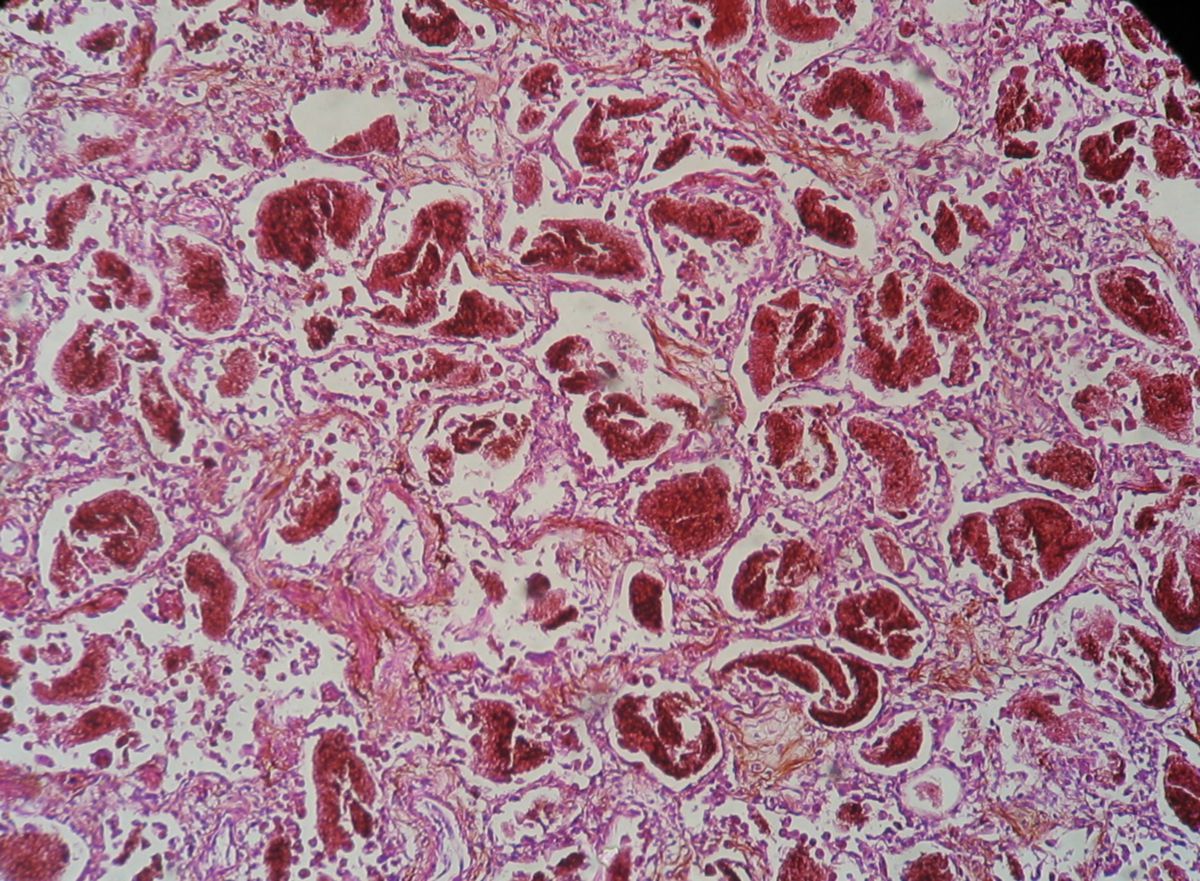
Bei der Lobärpneumonie kommt es durch das entzündliche Exsudat, das sich in den Alveolen ansammelt, zur Einschränkung der Lungenfunktion mit resultierender Atemnot. Der alveoläre Gasaustausch ist eingeschränkt.
Bei der interstitiellen Pneumonie wird der Gasaustausch durch die Entzündung und Verdickung des Interstitiums beeinträchtigt.
Histopathologie
Symptome
Lobärpneumonie
Eine bakterielle Lobärpneumonie beginnt plötzlich und geht mit starkem Krankheitsgefühl einher. Sie macht sich in der Regel durch folgende Symptome bemerkbar:
- Fieber: > 38,5 °C
- Husten: Bei alveolären Pneumonien in der Regel produktiv, das Sputum ist gelblich-grünlich verfärbt.
- Dyspnoe, Tachypnoe
- Tachykardie
Typisch ist die Kombination von Husten, Fieber, Tachykardie und feuchten Rasselgeräuschen.[1] Bei entzündlicher Beteiligung der Pleura (Pleuritis) liegen abhängig von der Inspirationslage wechselnd starke Schmerzen vor. Typisch ist eine Schonhaltung des Patienten mit zur betroffenen Seiten geneigtem Oberkörper und flacher Atmung. Als Nebenbefund kann ein Herpes labialis vorliegen.
Interstitielle Pneumonie
Die interstitielle Pneumonie setzt subakut ein. Die Symptome sind weniger richtungsweisend und führen nicht selten zu falschen Verdachtsdiagnosen:
- Leichtes Fieber
- Trockener bzw. unproduktiver Husten
- Kopfschmerzen
- Gliederschmerzen
- Dyspnoe, subjektive Atemnot
Altersspezifische Symptome
Abhängig vom Alter können bei einer Pneumonie zusätzliche Symptome auftreten:
- Bei betagten Patienten verläuft eine Pneumonie häufig atypisch. Hier muss auch eine Bewusstseinseintrübung oder Orientierungsstörung den Verdacht auf eine Pneumonie lenken.
- Bei Säuglingen und Kleinkindern weist Nasenflügeln auf eine schwere Pneumonie hin. Säuglinge husten den Schleim meist nicht ab, sondern verschlucken ihn und erbrechen anschließend.
Diagnostik
Anamnese
In der Anamnese zu erfragende Umstände können den Verdacht auf bestimmte Erreger lenken:
- Bei einem bestehenden Diabetes mellitus sollte am ehesten an eine Infektion mit Pneumokokken oder Staphylococcus aureus gedacht werden.
- Bei Alkoholismus sollte Klebsiella pneumoniae als Erreger in Betracht gezogen werden.
- Bei einer COPD sind Haemophilus influenzae und Moraxella catarrhalis häufige Erreger.
- Bei Patienten mit einer Splenektomie in der Vorgeschichte sind bekapselte Mikroorganismen, namentlich Pneumokokken und Haemophilus influenzae zu erwarten.
- Bei einer Immunsuppression, beispielsweise durch HIV oder eine Chemotherapie vor kurzer Zeit, sollten alle atypischen und opportunistischen Erreger berücksichtigt werden. Hierzu gehören neben der Tuberkulose und Pneumozystose vor allem der Lungenbefall durch Cryptococcus neoformans oder auch Nicht-tuberkulöse Mykobakterien.
Körperliche Untersuchung
- Auskultation: Typisch sind feuchte Rasselgeräusche (RGs). Bei der Lobärpneumonie ist bei der Auskultation das Bronchialatmen charakteristisch.
- Perkussion: Über dem betroffenen Lappen ist eine Klopfschalldämpfung bemerkbar.
- Stimmfremitus und Bronchophonie sind verstärkt.
Zeigt eine Pneumonie auskultatorisch und perkutorisch nicht die typischen Symptome einer Lungenentzündung, spricht man von einer atypischen Pneumonie.
Bildgebung
- Röntgen-Thorax: Bei Lobärpneumonie typischerweise alveoläre Verschattung bis hin zur Konsolidierung mit positivem Aerobronchogramm. Bei anderen Formen eher unspezifisches Bild mit interstitiellen Verschattungen.
- CT-Thorax: Indiziert bei unklaren Befunden im Röntgen, bei Verdacht auf Komplikationen sowie bei immunsupprimierten Patienten.
- MRT: Bei speziellen Fragestellungen (z.B. bei Lungenabszess)
- Sonographie: Nachweis eines Pleuraergusses und weiterer pleuraler Komplikationen sowie zur Differenzierung subpleural gelegener Konsolidierungen.
siehe Hauptartikel: Pneumonie (Radiologie)
CT-Fallbeispiel
Labordiagnostik
Im Blut sollten folgende Parameter kontrolliert werden:
- Entzündungsparameter
- C-reaktives Protein (CRP) ↑
- Blutsenkungsgeschwindigkeit (BSG) ↑
- Procalcitonin (PCT) ↑: hohe Spezifität für den Nachweis einer bakteriellen Pneumonie
- Blutbild: Leukozytose oder Leukopenie
- Blutgasanalyse: zum Ausschluss einer respiratorischen Insuffizienz
Mikrobiologie
Für den Erregernachweis können unterschiedliche diagnostische Methoden zum Einsatz kommen:
- Kulturelle Anzucht und Resistogrammbestimmung
- Antigennachweis
- Serologie
- Erregerspezifischer DNA-Nachweis durch eine PCR / Multiplex-PCR
- Grampräparat
Der Nachweis Pneumonie-auslösender Erreger kann aus folgendem Material erbracht werden:
- Sputum
- Bronchialsekret bzw. Trachealsekret
- bronchoalveolärer Lavage (BAL)
- Pleurapunktat
- Blutkulturen
- Urin, bei Legionellenpneumonie
Diagnosekriterien
In der klinischen Praxis erfolgt die Diagnosestellung anhand einer Gesamtschau aus Klinik, Bildgebung und Verlauf. Ein starres Haupt- und Nebenkriteriensystem ist — insbesondere bei ambulant erworbener Pneumonie — nicht zwingend erforderlich, wird aber weiterhin häufig genutzt.[2] Dabei kann eine Pneumonie bei Vorliegen des Hauptkriteriums sowie mindestens 2 Nebenkriterien diagnostiziert werden:
- Hauptkriterium: neues Infiltrat in der Bildgebung
- Nebenkriterien:
- Fieber (> 38,5 °C) oder Hypothermie (< 36,5 °C)
- Leukozytose (> 10.000/µl) oder Leukopenie (< 4.000/µl)
- eitriger Auswurf
- Bronchophonie oder Stimmfremitus
- Erregernachweis (Blutkultur, Sputum, Bronchialsekret, Pleuraflüssigkeit)
Insbesondere bei älteren und immunsupprimierten Patienten können klassische Symptome fehlen. Ein fehlender Röntgenbefund schließt eine Pneumonie nicht sicher aus.
Differentialdiagnose
|
alveoläre (bakterielle) Pneumonie |
interstitielle (virale) Pneumonie |
|---|---|
| Akuter Beginn | Subakuter Beginn |
| vorher gesund | grippaler Infekt als Vorerkrankung |
| Fieber > 38,5°C, Schüttelfrost | Fieber < 38,5°C, langsam steigend |
| Leukozytose mit Linksverschiebung, CRP und ESR erhöht | Lymphozytose, CRP und ESR im Referenzbereich |
| produktiver Husten | trockener Husten |
| lobuläre und/oder lobäre Infiltrate im Röntgen-Thorax bevorzugt basal | interstitielle und/oder lobuläre Infiltrate, flächige milchglasartige Verschattung |
| Pleuritis häufig | Pleuritis selten |
| Rasselgeräusche,bei lobärem Befall zusätzlich Klopfschalldämpfung | Rasselgeräusche sehr diskret bzw. auskultatorisch unauffällig |
| schweres Krankheitsgefühl, Tachypnoe, Tachykardie | weniger starkes Krankheitsgefühl |
Eine eindeutige Unterscheidung von Lobärpneumonie und interstitieller Pneumonie allein aufgrund der Symptomatik ist nicht möglich.
Schweregrad
Der Schweregrad einer ambulant erworbenen Pneumonie kann mit Hilfe des CRB-65-Index abgeschätzt werden. Ab einem Score von 1 sollte eine stationäre Behandlung erwogen werden. Weitere Scoring-Systeme sind CURB-65 und der Pneumonia Severity Index (PSI).
Die Notwendigkeit einer intensivmedizinischen Behandlung kann mithilfe der ATS/IDSA-Kriterien evaluiert werden.
Therapie
Allgemeine therapeutische Maßnahmen bei einer Pneumonie sind:
- Bettruhe
- Atemübungen
- Ausreichende Nahrungs- und Flüssigkeitszufuhr
- bei Fieber über 38,5°C Antipyretika zur Fiebersenkung (beispielsweise Paracetamol)
- O2-Gabe per Nasensonde bei schweren Fällen der Atemnot
- Mukolytika
- Inhalation
- Physikalische Therapie zur Förderung der Resorption der Entzündung
Zur Therapie der bakteriell hervorgerufenen Pneumonien ist der Einsatz von Antibiotika indiziert. Hierbei ist wichtig auf Grundlage des zu erwartenden Erregers frühzeitig eine breit wirksame kalkulierte Antibiotikatherapie mit den wahrscheinlich wirksamsten Antibiotika einzuleiten. Im Falle der ausbleibenden Besserung des Zustandes kann die Therapie umgestellt werden. Bei Nachweis des Erregers kann bei Möglichkeit auf ein Antibiotikum mit schmalerem Wirkungsspektrum zurückgegriffen werden.
Bei primär viraler Pneumonie ist eine Antibiotikatherapie nicht indiziert. Bei Influenza- oder SARS-CoV-2-Pneumonie kann eine spezifische antivirale Therapie angezeigt sein. Der Einsatz von Antibiotika bei Pneumonien viraler Genese kann zur Behandlung oder Prophylaxe einer bakteriellen Superinfektion sinnvoll sein, sollte aber bei Vorliegen einer rein viralen Form unter Kontrolle labormedizinischer Entzündungsparameter (Blutbild, ESR, CRP) abgewartet werden.
Ambulant erworbene Pneumonie
| Schweregrad / Risikofaktoren | Primäre kalkulierte Therapie[2] | Alternativen |
|---|---|---|
| leichte Pneumonie ohne Komorbidität |
|
|
leichte Pneumonie mit stabiler Komorbidität:
|
|
|
| mittelschwere Pneumonie |
jeweils plus Makrolid (für 3 Tage) |
|
| schwere Pneumonie |
jeweils plus Makrolid (für 3 Tage) |
Moxifloxacin / Levofloxacin (nicht als Monotherapie bei septischem Schock!) |
Hinweis: Diese Dosierungsangaben können Fehler enthalten. Ausschlaggebend ist die Dosierungsempfehlung in der Herstellerinformation.
Nosokomiale Pneumonie
Die Therapie der nosokomialen Pneumonie ist u.a. abhängig von Risikofaktoren für multiresistente Erreger, vorangegangene Antibiotikatherapie und klinischem Zustand:
| Risikofaktoren | Kalkulierte Therapie[3] |
|---|---|
| keine Risikofaktoren für multiresistente Erreger |
|
Risikofaktoren für multiresistente Erreger:
Risikofaktoren für Pseudomonas aeruginosa:
|
|
Bei kritisch kranken Patienten sollte nach initialer loading dose eine prolongierte Applikation von hierfür geeigneten Betalaktam-Antibiotika mit Kontrolle der Wirkspiegel (TDM) bevorzugt eingesetzt werden.
Prognosemarker
Zur Abschätzung des Krankheitsverlaufs und zur Therapieüberwachung können klinische, laborchemische und apparative Parameter herangezogen werden.
Klinische Marker
Mit einem erhöhten Risiko für einen komplizierten Verlauf und intensivmedizinische Behandlungsbedürftigkeit sind folgende Befunde assoziiert:
- Persistierende oder zunehmende Tachypnoe
- Steigender Sauerstoffbedarf
- Bewusstseinsveränderungen
- Hämodynamische Instabilität
Laborchemische Marker
- Procalcitonin (PCT): Hohe Ausgangswerte und fehlender Abfall unter Therapie sprechen für ungünstigen Verlauf oder Therapieversagen.
- C-reaktives Protein (CRP): Dynamik im Verlauf wichtiger als Einzelwert.
- Laktat: Erhöhte Werte weisen auf Gewebehypoxie und mögliche Sepsis hin.
- Leukozytenzahl: Leukozytose oder Leukopenie können Ausdruck schwerer Infektion sein.
Respiratorische Marker
- PaO₂/FiO₂-Quotient zur Beurteilung der Oxygenierungsstörung
- Zunehmende Hyperkapnie in der Blutgasanalyse
- Notwendigkeit einer Eskalation der Atemunterstützung (O₂ → HFOT → NIV → invasive Beatmung)
Bildquellen
- Bildquelle DICOM-Viewer (Covid-19 Pneumonie): Deai et al. (2020). Data from Chest Imaging with Clinical and Genomic Correlates Representing a Rural COVID-19 Positive Population [COVID-19-AR-16434453. The Cancer Imaging Archive
- Bildquelle DICOM-Viewer (Pneumonie): Datensatz freundlicherweise zur Verfügung gestellt durch die Klinik für diagnostische und interventionelle Radiologie, St. Vinzenz Hospital Köln
Quellen
- ↑ Flückinger, U., Battegy, Laifer, G.: Diagnostik bei ambulant erworbener Pneumonie. Internist 2007; 48: 468-475.
- ↑ 2,0 2,1 Ewig et al.: S3-Leitlinie Behandlung von erwachsenen Patienten mit ambulant erworbener Pneumonie (2021), zuletzt abgerufen am 06.02.2026
- ↑ Rademacher et al.: S3-Leitlinie Epidemiologie, Diagnostik und Therapie erwachsener Patienten mit nosokomialer Pneumonie (2024), zuletzt abgerufen am 06.02.2026
Literatur
- Laborlexikon.de, abgerufen am 19.04.2021