Gastroösophageale Refluxkrankheit
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
Loslegenvon lateinisch: refluere - zurückfließen
Synonyme: gastroösophageale Refluxerkrankung, Refluxkrankheit
Englisch: gastroesophageal reflux disease, GERD
Definition
Die gastroösophageale Refluxkrankheit, kurz GERD, ist eine durch pathologischen Reflux von Mageninhalt ausgelöste entzündliche Erkrankung der Speiseröhre (Ösophagus). Nach der Montreal-Definition umfasst die Refluxkrankheit jede Form des Rückflusses von Mageninhalt, die zu Symptomen oder Komplikationen führt.[1]
Epidemiologie
Die Prävalenz der gastroösophagealen Refluxkrankheit nimmt mit dem Alter zu. Sie beträgt in Deutschland ungefähr 25 %. In 10 % der Fälle entwickelt sich eine Refluxösophagitis.[2]
Pathophysiologie
Schutzmechanismen
Es bestehen eine Reihe von Schutzmechanismen gegen den ösophagealen Reflux:
- Zwischen Magen und Speiseröhre befindet sich der untere Ösophagussphinkter (UÖS). Es handelt sich hierbei nicht um einen ringförmigen Sphinkter, wie beispielsweise im Duodenum, sondern um spiralig angeordnete Muskelzüge am distalen Ende des Ösophagus. Der untere Ösophagussphinkter besitzt einen Ruhetonus mit einem Druck von 18 bis 24 mmHg. Das zeitgerechte Öffnen des Sphinktermechanismus ist Bestandteil des Schluckakts.
- Der distale Anteil des Ösophagus (Pars abdominalis) liegt in der Bauchhöhle. Es herrschen dort dieselben Druckverhältnisse wie in der restlichen Bauchhöhle, sodass kein Überdruck vom Magen in Richtung Ösophagus entstehen kann.
- Die Speiseröhre mündet spitzwinklig in den Magen. Dieser sogenannte His-Winkel verhindert rein mechanisch einen Reflux.
Jedoch bieten diese Schutzmechanismen keinen vollständigen Schutz.
Pathomechanismen
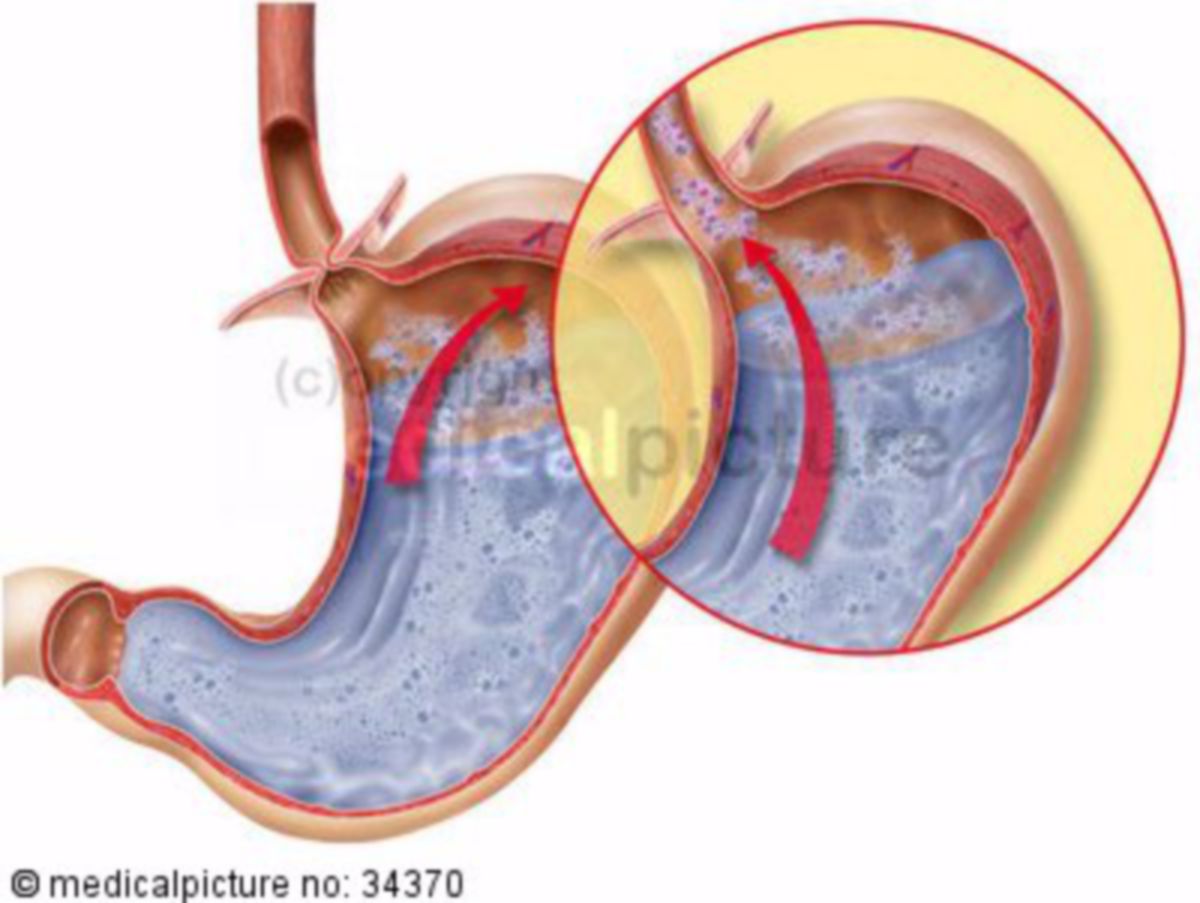
Nach einer Mahlzeit wird der Großteil des Mageninhalts durch die Nahrung gepuffert. Im proximalen Magen verbleibt jedoch eine Schicht unverdünnter Säure, die oberhalb des Speisebreis liegt und sich in unmittelbarer Nähe des gastroösophagealen Übergangs befindet. Diese sogenannte "Säuretasche" kann vor allem bei transienten Sphinkterrelaxationen (TLESR) oder bei einem insuffizienten unteren Ösophagussphinkter leicht in den Ösophagus zurückfließen. Das erklärt, warum Reflux typischerweise postprandial auftritt.
Der Ruhetonus des unteren Ösophagussphinkters kann durch Einwirkung verschiedener Substanzen und Gewohnheiten, die den Reflux fördern, gesenkt werden. Zu den refluxfördernden Faktoren gehören:
Externe Faktoren
- Alkohol
- Nikotin (Rauchen)
- Essgewohnheiten ("Völlerei")
- fettreiche Mahlzeiten (Triglyzeride, Fettsäuren)
- reichliches Essen vor dem Schlafengehen
- Tragen von beengender Kleidung (zu fest angelegter Gürtel, Korsett)
- Medikamente
- Anticholinergika: Sie hemmen zwar die Magensäureproduktion, führen aber zu einer Erschlaffung des unteren Ösophagussphinkters.
- Calciumantagonisten
- Nitrate
- Theophyllin
- Betablocker
Interne Faktoren
- Adipositas
- axiale Hiatushernie
- transiente Sphinkterrelaxationen (TLESR)
- Schwangerschaft (v.a. im letzten Trimenon)
- Darmstenose (Pylorus-, Duodenalstenose)
- Kardiomyotomie
Eine GERD liegt jedoch erst vor, wenn der Reflux zu einem Gesundheitsrisiko und/oder einer reduzierten Lebensqualität führt. Dabei tragen zwar die oben genannten Faktoren zur Pathogenese bei und verstärken die Beschwerden, am häufigsten lässt sich jedoch keine zugrundeliegende Ursache finden, welche die Insuffizienz des UÖS erklären würde.
Formen
Nach Montreal-Klassifikation werden folgende endoskopisch definierte Formen unterschieden:[1]
- Nicht-erosive Refluxerkrankung (NERD): GERD ohne ösophageale Läsionen, 60 % der Fälle
- NERD mit erhöhtem Reflux
- Hypersensitiver Ösophagus
- Erosive Refluxerkrankung (ERD): GERD mit ösophagealen Läsionen, 40 % der Fälle
- Refluxösophagitis
- Reflux-bedingte Striktur
- Barrett-Ösophagus
- Ösophageales Adenokarzinom bei GERD
Klinik
Die gastroösophageale Refluxkrankheit äußert sich in einer Reihe von klinischen Symptomen, die anamnestisch wegweisend für weitere diagnostische Maßnahmen sein sollten:
- Sodbrennen (saures Aufstoßen, brennende retrosternale Schmerzen): 75 % d.F.
- Verstärkung der Schmerzen postprandial, bei Verbeugung kopfüber und im Liegen
- retrosternales Druckgefühl
- Luftaufstoßen (60 %)
- Meteorismus, Flatulenz
- Dysphagie (50 %)
- Regurgitation von Nahrungsresten (40 %)
- epigastrische Schmerzen und Brennen (30 %)
- Übelkeit, Erbrechen (bis hin zu Zahnschmelzdefekten)
Die Refluxkrankheit kann auch eine Reihe von extraösophagealen Symptomen verursachen:
- stenokardische Beschwerden über nervale Reflexbahnen
- chronischer Reizhusten (Refluxbronchitis), Auslösen oder Verstärken eines Asthma bronchiale bzw. einer chronischen Bronchitis durch Mikroaspirationen und/oder refluxiniduzierter Vagusreizung
- Heiserkeit (posteriore Laryngitis) durch laryngo-pharyngealen Reflux (LPR)
- Globusgefühl
- Schlafstörungen
Komplikationen
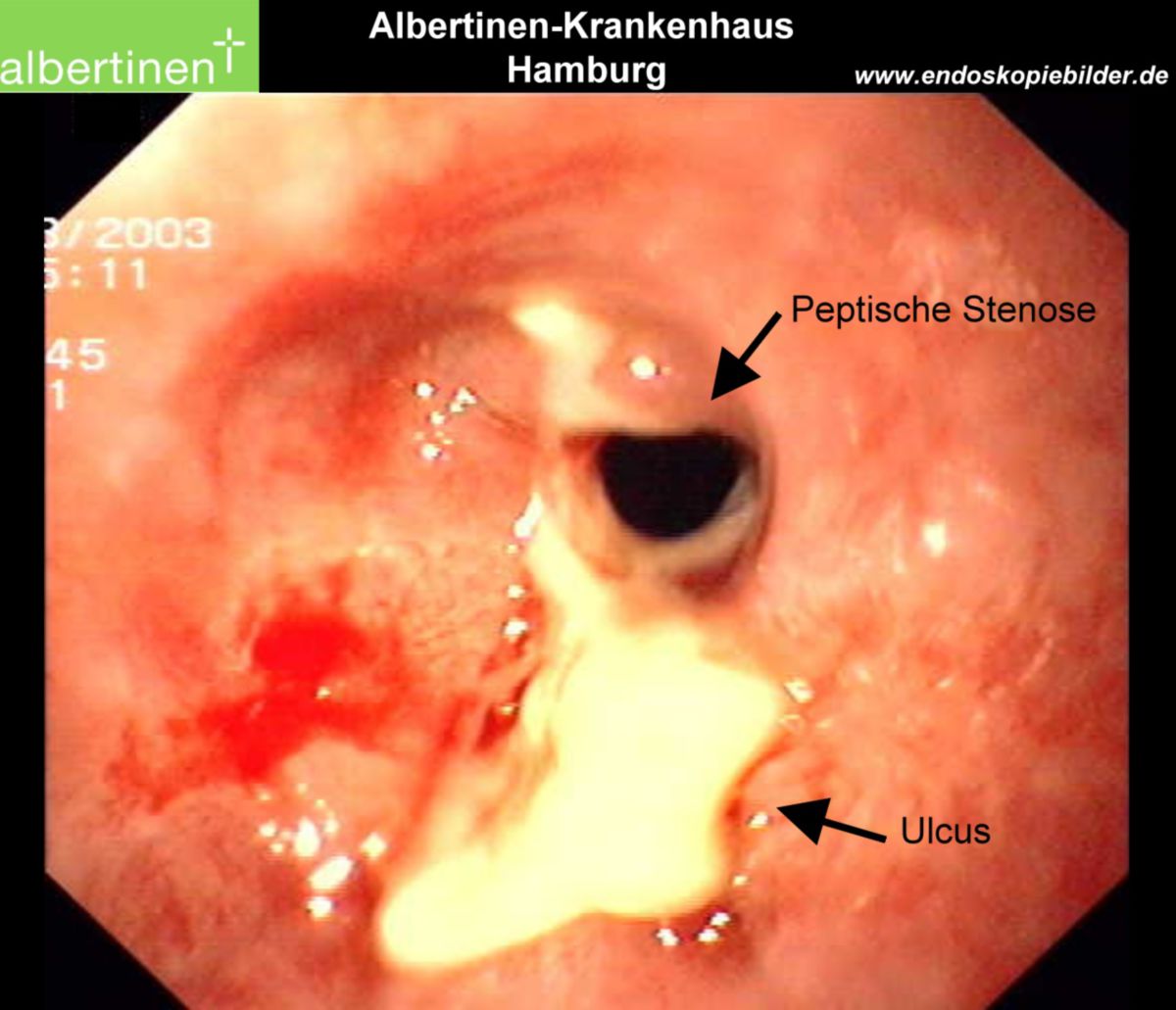
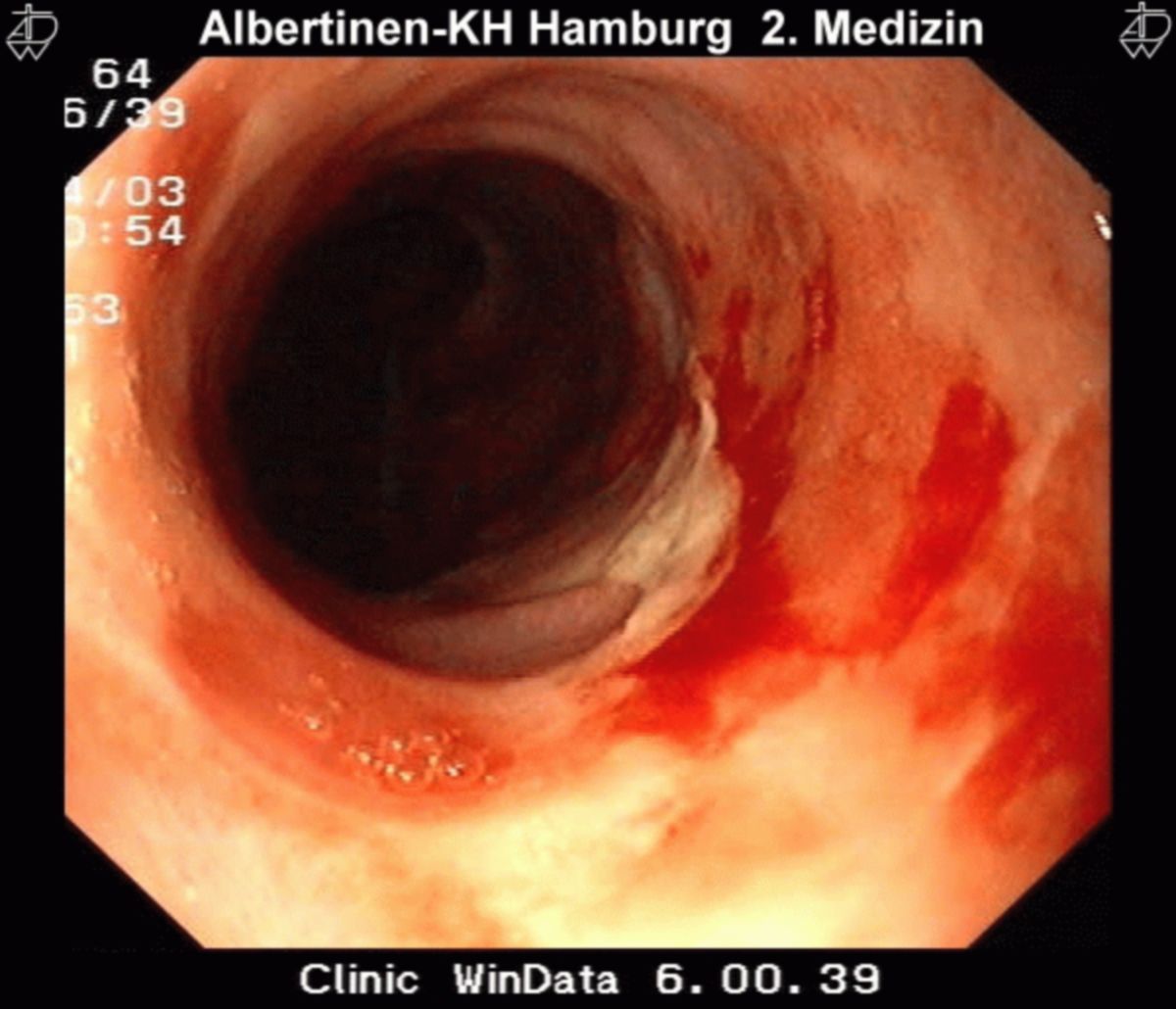
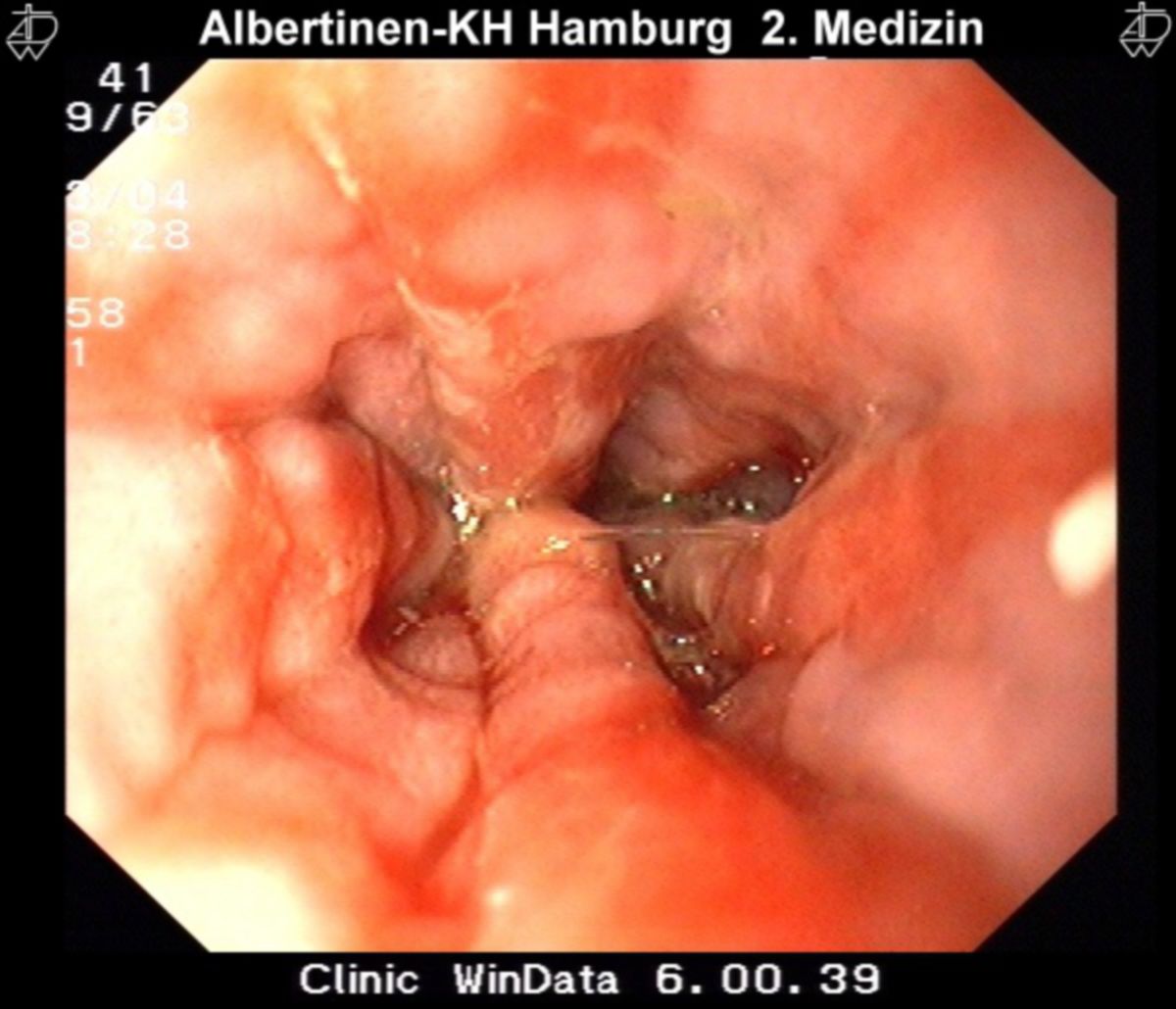
Eine unbehandelte Refluxkrankheit kann zu ernsthaften bis lebensbedrohlichen Komplikationen führen. Die Refluxösophagitis löst Ulzerationen und selten eine Stenosierung bzw. Striktur des Ösophagus aus. Letztere kann das Lumen des Ösophagus vollständig verschließen, sodass sich durch fehlende Nahrungsaufnahme eine Kachexie ausbildet. Im fortgeschrittenen Stadium kann sich eine Anämie infolge der Blutungen aus dem Ösophagus einstellen.
Weiterhin entwickelt sich bei ca. 5 % der GERD-Patienten ein Barrett-Ösophagus. Dabei wandelt sich das Plattenepithel des Ösophagus in ein intestinales Zylinderepithel mit Becherzellen um (spezialisierte intestinale Metaplasie). Der Barrett-Ösphagus ist eine fakultative Präkanzerose mit Entwicklung intraepithelialer Neoplasien (IEN), sodass ein Adenokarzinom entstehen kann. Das Krebsrisiko schwankt zwischen 0,03 und 0,22 % pro Patientenjahr. Risikofaktoren für die Progression in ein Karzinom sind u.a. das männliche Geschlecht, genetische Faktoren, Adipositas und Rauchen.
Weitere mögliche Komplikationen sind Aspiration (Aspirationspneumonie, chronische Bronchitis) und Laryngitis mit Heiserkeit.
Diagnose
Bei typischer Anamnese und Klinik werden probatorisch Protonenpumpenhemmer (PPI) zur Diagnosis ex juvantibus verabreicht. Man spricht dann von einem PPI-Test.
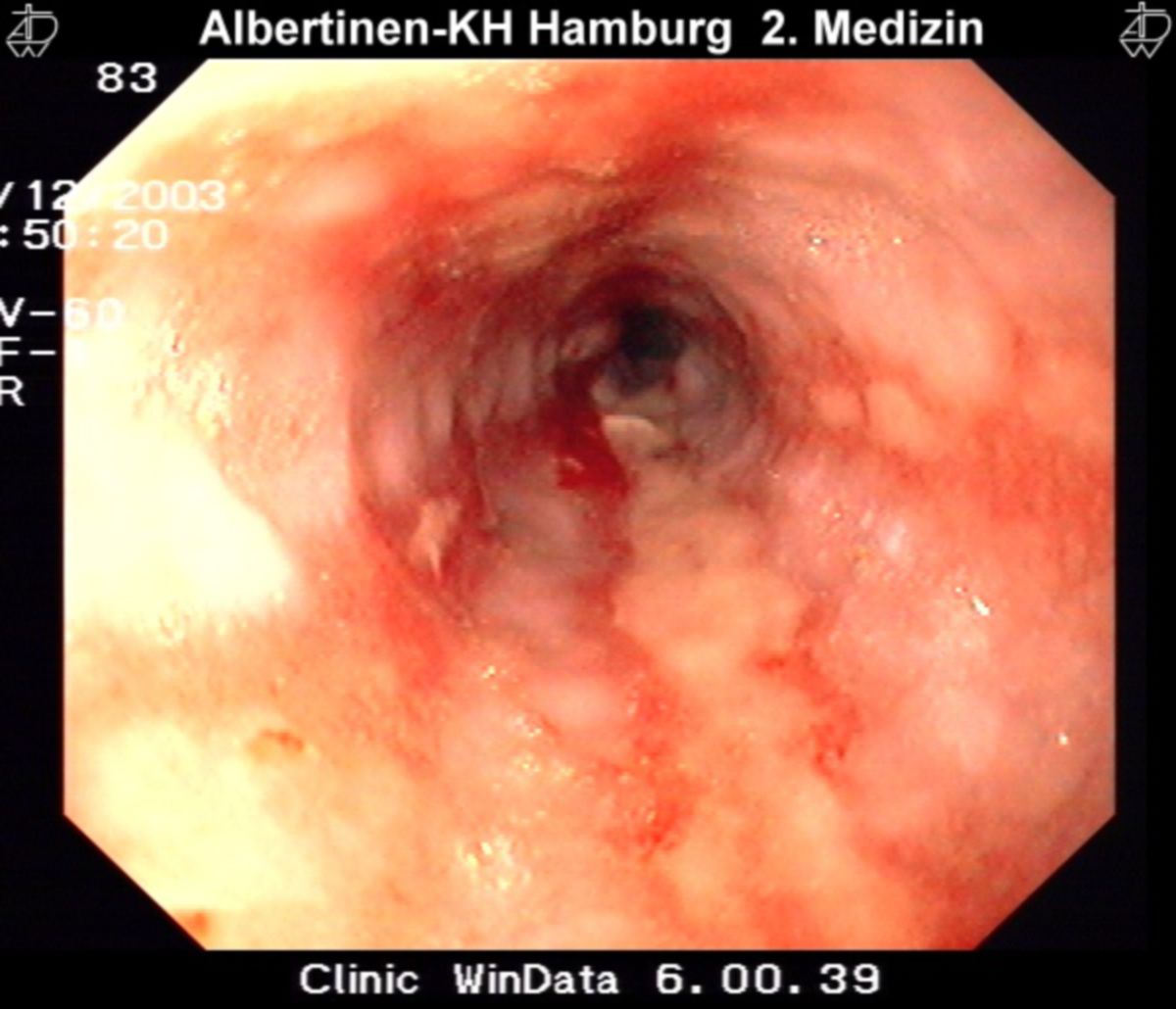
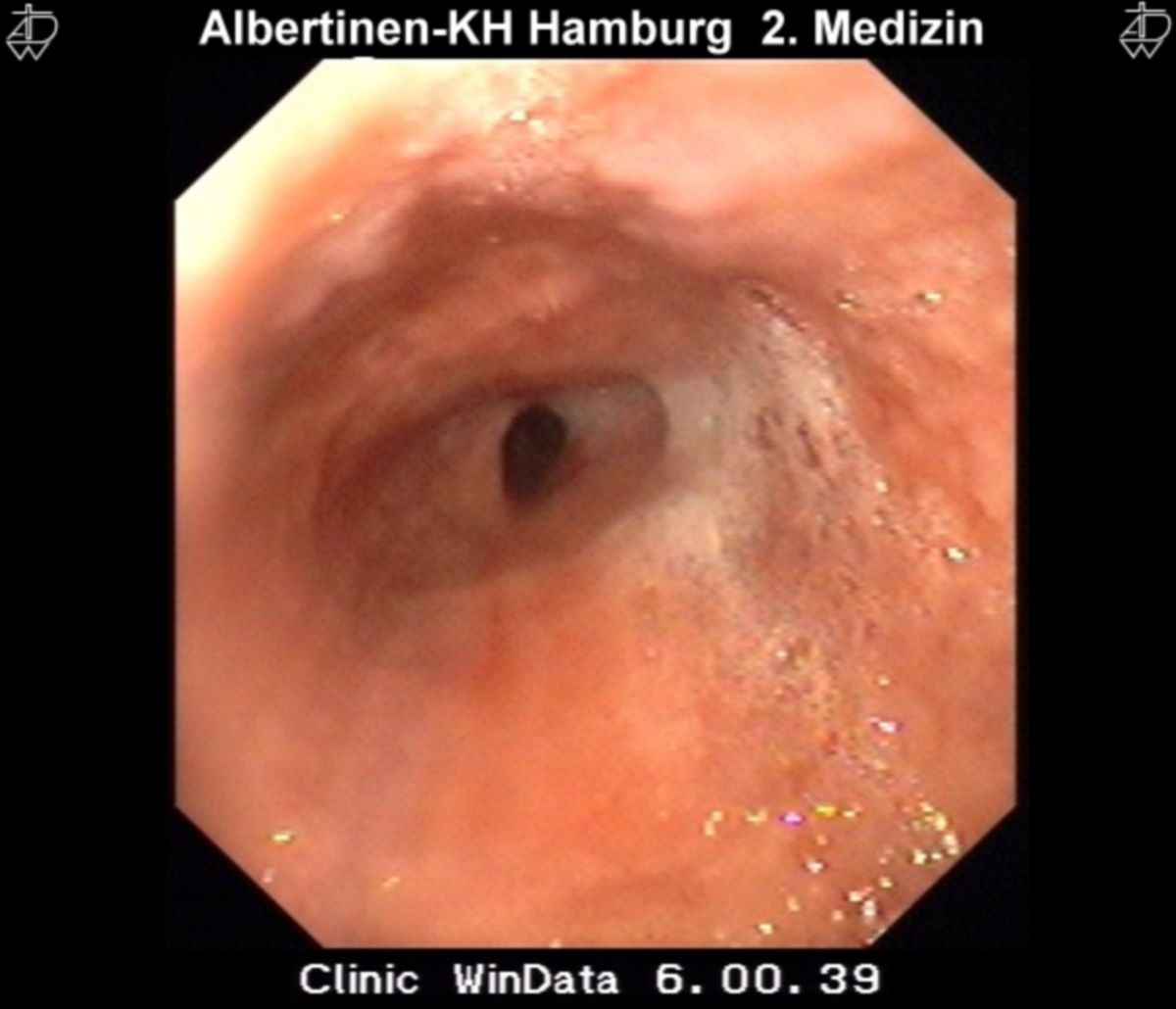
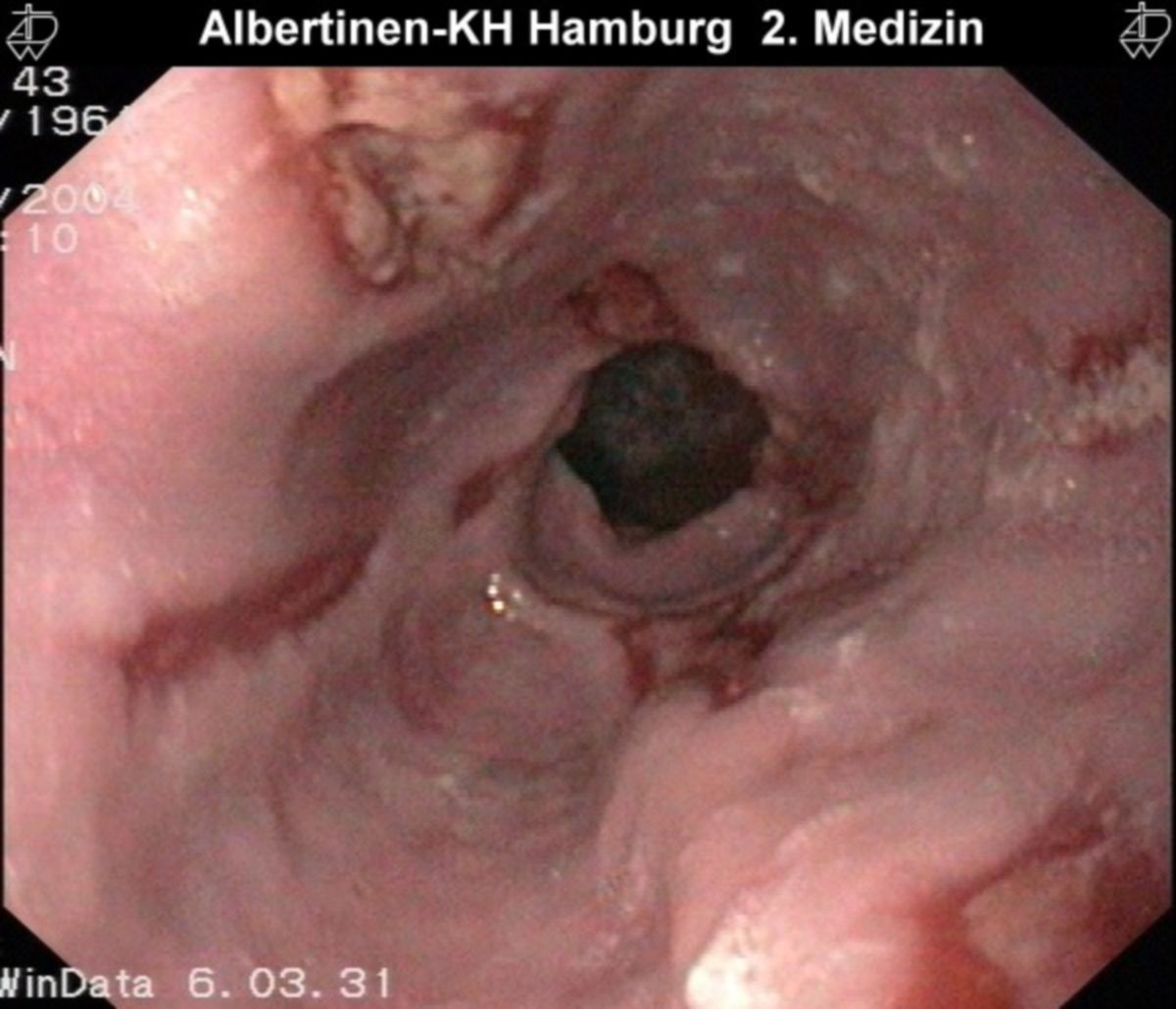
Zwar können Ösophagitis und Barrett-Dysplasien durch eine Endoskopie diagnostiziert werden, jedoch wird diese nur durchgeführt bei:
- Vorliegen von Alarmsymptomen (Dysphagie, Odynophagie, Gewichtsverlust, Anämie bzw. gastrointestinale Blutverluste, Hinweisen auf eine Raumforderung, eine Striktur oder ein Ulkus)
- bei Risikofaktoren (positiver Familienanamnese für Malignome des oberen Gastrointestinaltraktes; langjährigen, schweren und v.a. nächtlichen Symptomen)
Bei endoskopischem Nachweis einer Refluxösophagitis ist keine weitere Diagnostik notwendig. Sind Ulzera, exophytische Läsionen oder Stenosen erkennbar, müssen Biopsien entnommen werden.
Bei therapieresistentem GERD oder unklaren Symptomen kann eine 24-Stunden-pH-Messung bzw. Impedanz-pH-Metrie im Ösophagus zur Registrierung von Refluxepisoden durchgeführt werden. Dabei müssen PPI eine Woche vorher abgesetzt werden. Bei einer GERD zeigen sich Refluxepisoden in über 3 % der nächtlichen und > 8 % der täglichen Messzeit. Anschließend können die Refluxepisoden mit den Symptomen korreliert werden (DeMeester-Score).
Weitere diagnostische Möglichkeiten sind die oropharyngeale pH-Metrie zum Nachweis eines laryngo-pharyngealen Refluxes sowie die katheterfreie (kapselbasierte) pH-Metrie. Die Ösophagusmanometrie spielt für in der Diagnostik der Refluxkrankheit keine Rolle.
Stadien
Die Refluxkrankheit wurde früher nach Savary und Miller oder anhand der MUSE-Klassifikation eingeteilt. Heutzutage (2019) wird jedoch die Los-Angeles-Klassifikation empfohlen:
- Stadium A: nicht-konfluierende Erosionen < 5 mm Durchmesser (nicht zwischen Kuppen der Mukosafalten)
- Stadium B: wie A aber ≥ 5 mm
- Stadium C: konfluierende Erosionen zwischen mind. 2 Kuppen der Mukosafalten, aber < 75 % der Zirkumferenz
- Stadium D: wie C aber ≥ 75 % der Zirkumferenz
Dabei ist zu beachten, dass häufig keine Korrelation zwischen den Symptomen und dem Endoskopiebefund besteht.
Differenzialdiagnosen
- andere Ösophaguserkrankungen (eosinophile Ösophagitis, Ösophaguskarzinom, Divertikel, Achalasie, Ösophagusmotilitätsstörungen)
- gastroduodenale Ulkuskrankheit
- Magenkarzinom
- koronare Herzkrankheit
- Ulzerationen des Ösophagus durch Festkleben von Tabletten (v.a. Bisphosphonate, Doxycyclin, Eisen, NSAR)
- funktionelle Dyspepsie (Ausschlussdiagnose)
- Duodeno-gastro-ösophageale Refluxerkrankung
Therapie
Konservative Therapie
Bei einer leichten Refluxkrankheit werden konservative Maßnahmen empfohlen. Dazu zählen:
- Gewichtsnormalisierung
- Verzicht auf späte und große Mahlzeiten
- kein sofortiges Hinlegen nach dem Essen
- leichte Oberkörperhochlagerung während der Bettruhe
- Meiden von individuell unverträglichen Speisen und Getränken
- Nikotinkarenz
- Reduktion des Alkoholkonsums
Eine generelle "Anti-Reflux-Diät" ist nicht ausreichend belegt. Sinnvoll ist vor allem die individuelle Identifikation symptomverstärkender Nahrungsmittel.
Medikamentöse Therapie
Bei häufigen Beschwerden oder bei Refluxösophagitis sind Medikamente erforderlich. Als Mittel der Wahl gelten Protonenpumpeninhibitoren (z.B. Pantoprazol oder Omeprazol). Bei ausreichender Dosierung bewirken sie eine totale Säuresuppression und eine schnelle Heilungsrate (ca. 90 %). Dabei muss auf die Einnahme 30 Minuten vor einer größeren Mahlzeit geachtet werden. Als Alternative zu PPI kann in Einzelfällen ein kaliumkompetitiver Säureblocker (z.B. Vonoprazan) eingesetzt werden (in Deutschland nicht zugelassen).
Bei NERD bzw. in den Stadien A und B werden PPI in der Standarddosis (z.B. Omeprazol 20 mg/d, Pantoprazol 40 mg/d) für 4 Wochen, in den Stadien C und D für 8 Wochen verabreicht. Bei erfolgreicher Akuttherapie kann eine Reduktion auf die halbe Standarddosis und eine Einnahme nach Bedarf erfolgen. Bei langer Remission (z.B. nach einem Jahr) kann ein Auslassversuch erwogen werden. Dabei muss auf eine schrittweise Reduktion geachtet werden, sonst kann es zum Säure-Rebound kommen. Nach Therapiebeendigung kommt es in über 50 % d.F. zu Rezidiven. In diesem Fall kann unter Beobachtung der Nebenwirkungen (z.B. erhöhtes Risiko für Clostridioides-difficile-Infektionen oder erhöhtes Frakturrisiko) eine Langzeit-Rezidivprophylaxe erwogen werden.
Bei unzureichendem Ansprechen auf die Akuttherapie sollte die doppelte Dosis für bis zu 8 Wochen verabreicht werden. Bei Therapieversagen sind Wechselwirkungen und die Compliance zu prüfen sowie eine Endoskopie mit Biopsie und ein Impedanz-pH-Monitoring durchzuführen. Ursachen für eine Therapieresistenz können sein:
- Magenentleerungsstörungen (führen zur gastralen Inaktivierung der PPI)
- Zollinger-Ellison-Syndrom (Messung des basalen Gastrinspiegels nach Absetzen des PPIs)
- Einnahme von NSAR
- andere Krankheitsursache
Der Einsatz von anderen Medikamenten ist nicht empfohlen und sollte nur zusätzlich zu PPI oder bei leichten Refluxbeschwerden ohne Ösophagitis erwogen werden. Dazu zählen:
- H2-Rezeptor-Antagonisten (z.B. Cimetidin, Ranitidin)
- Antazida (z.B. Magnesiumhydroxid, Magnesiumtrisilikat)
- Alginat
- Sucralfat
Chirurgische Therapie
Die Indikation zur operativen Intervention ist erst bei langjährigen, therapierefraktären Beschwerden sowie beim Vorliegen spezifischer Kriterien gegeben (u. a. PPI-Resistenz, fortgeschrittenes Stadium, rezidivierende Aspirationen oder Medikamentenunverträglichkeit). Sie umfasst die offen-chirurgische oder laparoskopische Anlage einer Fundusmanschette (Fundoplicatio) um das distale Ende des Ösophagus und stellt eine mechanische Refluxbarriere her. Die Operationsletalität beträgt meist < 0,5 %. Eine minimal-invasive Alternative ist in geeigneten Fällen die magnetische Sphinkteraugmentation (MSA).
Bei Stenosen kann selten eine Bougierung notwendig sein. Eine Resektion des stenosierten Teilabschnittes des Ösophagus ist nur in Ausnahmefällen indiziert. Die Letalität bei der Resektion des Ösophagus ist zu hoch, um diesen Eingriff als Standard rechtfertigen zu können.
Als weitere Therapieoption kann bei ausgewählten Patienten eine elektrische Stimulation des unteren Ösophagussphinkters (EndoStim®) in Betracht gezogen werden.
Barrett-Ösophagus
Liegt nach histologischer Untersuchung der Biopsien keine IEN vor, reicht eine Kontrolluntersuchung nach einem Jahr und anschließend alle 3 bis 4 Jahre. Findet sich jedoch eine geringgradige intraepitheliale Neoplasie (LGIN), die von einem zweiten unabhängigen Pathologen bestätigt wurde, sind eine endoskopische Mukosaresektion (EMR) und eine nachfolgende Radiofrequenzablation des nicht-dysplastischen Barrett-Ösophagus indiziert. Falls die IEN endoskopisch nicht sichtbar ist, wird eine Verlaufskontrolle nach 6 Monaten und dann jährlich empfohlen.
Bei einer hochgradigen IEN (Barrett-Karzinom) ist zwingend eine endoskopische Mukosaresektion und eine nachfolgende Radiofrequenzablation notwendig. Falls die Submukosa infiltriert ist, kommt eine Ösophagusresektion mit Magenhochzug als Ösophagusersatz infrage. Fortgeschrittenere Fälle erhalten zusätzlich eine neoadjuvante Chemotherapie.
siehe Hauptartikel: Barrett-Ösophagus
ICD-Codes
- ICD-10-Codes
- K21.0: Gastroösophageale Refluxkrankheit mit Ösophagitis
- K21.9: Gastroösophageale Refluxkrankheit ohne Ösophagitis
- ICD-11-Codes
- DA22.0: Gastroösophageale Refluxkrankheit mit Ösophagitis
- DA22.1: Gastroösophageale Refluxkrankheit ohne Ösophagitis
- DA22.Z: Gastroösophageale Refluxkrankheit, nicht näher bezeichnet
Literatur
- Koop H et al. DGVS S2k-Leitlinie 2014: Gastroösophageale Refluxkrankkheit, abgerufen am 31.10.2019
- Herold, G.: Innere Medizin 2019. Köln: Gerd Herold, 2018
Quellen
- ↑ 1,0 1,1 Vakil N, van Zanten SV, Kahrilas P, Dent J, Jones R; Global Consensus Group. The Montreal definition and classification of gastroesophageal reflux disease: a global evidence-based consensus. Am J Gastroenterol. 2006 Aug;101(8):1900-20; quiz 1943. doi: 10.1111/j.1572-0241.2006.00630.x. PMID: 16928254.
- ↑ Arastéh, Keikawus et al.: Duale Reihe: Innere Medizin. 2013. Thieme Verlag. DOI: 10.1055/b-0034-62824
Quiz
Bildquelle
- Bildquelle für Flexikon-Quiz: © Greta Hoffman / Pexels