Eosinophile Ösophagitis
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenEnglisch: eosinophilic esophagitis, EoE
Definition
Die Eosinophile Ösophagitis ist eine immunvermittelte Entzündung des Ösophagus mit Infiltration von eosinophilen Granulozyten in die Schleimhaut der Speiseröhre.
Sie wird auch als "Asthma der Speiseröhre" bezeichnet.
Ätiologie und Pathogenese
Ausgangspunkt der Erkrankung sind in der Mukosa des Ösophagus ruhende, undifferenzierte T-Zellen. Diese liegen bei Betroffenen in (deutlich) erhöhter Zahl vor.
Treffen Antigene wie Nahrungsmittelallergene, Umweltallergene oder immunogene Noxen auf die Mukosa, werden antigenpräsentierende Zellen aktiviert. Dass diese Interaktion möglich ist, liegt vermutlich an veränderten Permeabilitätseigenschaften des ösophagealen Epithels. Die antigenpräsentierenden Zellen sezernieren insbesondere IL-1 und aktivieren damit die ruhenden T-Zellen, die zu T-Helferzellen proliferieren. Diese schütten IL-4, IL-5 und IL-13 aus und locken damit eosinophile Granulozyten, basophile Granulozyten und Mastzellen an. Zudem sorgen IL-4 und IL-13 für ein verlängertes Überleben der T-Zellen und eine leichtere Migration der eosinophilen Granulozyten in die Mukosa.
Die migrierenden Zellen entstammen nicht dem Ösophagus, sondern CD34-positiven Vorläuferzellen des Knochenmarks. Die Speiseröhre ist im physiologischen Zustand frei von eosinophilen Granulozyten.
Die Einwanderung von eosinophilen Granulozyten hat verschiedene Konsequenzen: Zum einen sezernieren diese selbst Zytokine, was weitere eosinophile Granulozyten anlockt. Dieser Mechanismus ist MAdCAM-1-vermittelt. Zum anderen kommt es zur Freisetzung von TGF-β und in der Folge zur Fibrosierung des Gewebes. Dieser Prozess sowie die dauerhafte Entzündungsreaktion führen zum Remodeling, das durch die Veränderung der Morphologie die Dysphagie bedingt.
Vorkommen
Das männliche Geschlecht ist etwas häufiger betroffen als das weibliche. In 50 % der Fälle liegt zugleich eine allergische Erkrankung vor (allergisches Asthma, allergische Rhinitis, usw.).
Klinik
Durch die chronische Entzündung kommt es zu einer strukturellen Veränderung des Ösophagus. Symptome sind u.a.:
Eine Besonderheit des Sodbrennens ist, dass es nicht auf eine Therapie mit Protonenenpumpenhemmern (PPI) anspricht.
Diagnose
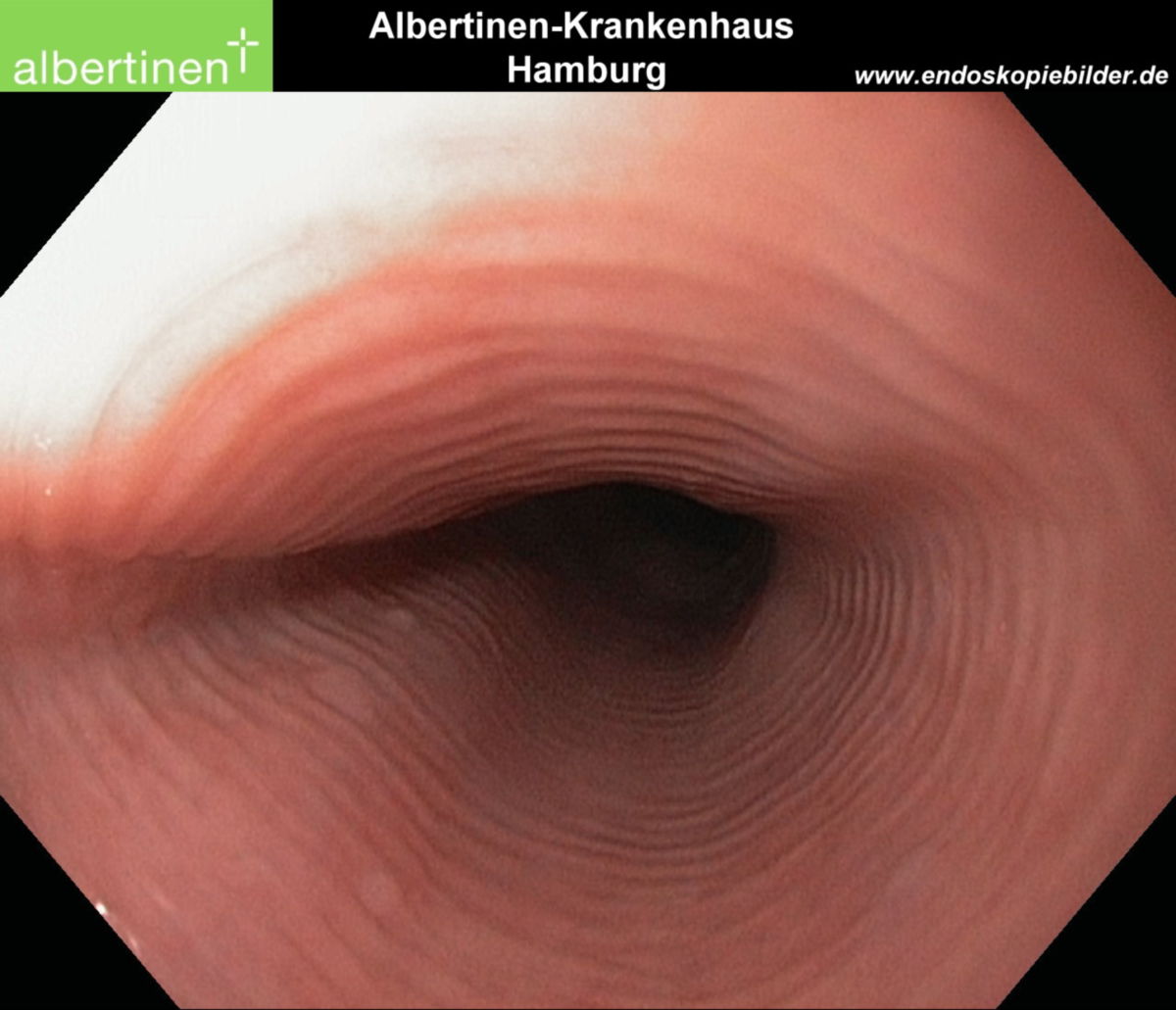
Im Endoskopiebefund zeigen sich im Frühstadium Längsfurchen. Im Spätstadium ist ein sog. Baumringaspekt für eine eosinophile Ösophagitis typisch. Damit bezeichnet man ringförmige Schleimhautdefekte, die wie die Ringe eines Baumes aussehen. Es ist eine sehr fragile, leicht blutende Ösophagusschleimhaut vorzufinden, die sog. Krepppapier-Mukosa.
Die Diagnose gilt als histologisch gesichert, wenn im Gesichtsfeld eines mikroskopisch untersuchten Biopsats mehr als 15 eosinophile Granulozyten zu finden sind.
Komplikation
Bei Kindern treten vor allem Gedeihstörung durch Nahrungsmittelverweigerung (Malnutrition) auf.
Therapie
Zuerst kann ein Therapieversuch mit Protonenpumpenhemmern zum Ausschluss einer PPI-responsiven Ösophagitis unternommen werden.[1] Ist dies erfolglos, sollte eine topische Therapie mit Kortikosteroiden über mind. 12 Wochen erfolgen (z.B. Budesonid, Fluticason). Darüber hinaus muss eine spezielle Diät eingehalten werden. Die Nahrungsmittelkarenz der "Six Food Elimination Diet" bezieht sich auf Weizen, Milch, Eier, Eiweiß aus Meeresfrüchten, Soja und Nüsse.
Seit 2023 ist der humane, monoklonale IgG4-Antikörper Dupilumab zur Therapie der eosinophilen Ösophagitis zugelassen.
Prognose
Eine Heilung der Erkrankung ist mit den verfügbaren Therapien zur Zeit (2025) nicht möglich. In der Mehrzahl der Fälle kann jedoch eine Symptomlinderung erreicht werden.
Quellen
- ↑ Kinoshita Y et al.: Eosinophilic gastrointestinal diseases – Pathogenesis, diagnosis, and treat-ment. Allerg Int 2019; 68: 420-9