Diabetes mellitus
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
Loslegenvon altgriechisch: διαβαίνειν ("diabainein") - hindurchfließen und lateinisch: mellitus - honigsüß
Synonym: Zuckerkrankheit
Englisch: diabetes mellitus, diabetes
Definition
Diabetes mellitus ist eine Stoffwechselerkrankung, die auf Insulinresistenz oder Insulinmangel beruht und durch einen chronisch erhöhten Blutzuckerspiegel gekennzeichnet ist. Sie ist mit einem deutlich erhöhten Risiko für schwere Begleit- und Folgeerkrankungen verbunden.
Das Vorstadium eines Diabetes mellitus bezeichnet man als "pathologische Glukosehomöostase", die klinische Alltagssprache verwendet jedoch häufiger den Begriff Prädiabetes.
Klassifikation
ICD-10
- E10: Primär insulinabhängiger Diabetes mellitus (Typ-1-Diabetes)
- E11: Nicht primär insulinabhängiger Diabetes mellitus (Typ-2-Diabetes)
ICD-11
- 5A10: Typ-1 Diabetes mellitus
- 5A11: Typ-2 Diabetes mellitus
- JA63: Gestationsdiabetes mellitus
Epidemiologie
Die Prävalenz des Diabetes mellitus hat seit 1980 stark zugenommen. Nach Schätzungen der WHO stieg die Anzahl der Diabetiker (> 18 Jahre) in Europa von 33 Millionen Erkrankten im Jahr 1980 auf 64 Millionen Erkrankte im Jahr 2014. Weltweit stieg die Anzahl der Diabetiker im gleichen Zeitraum von 108 Millionen auf 422 Millionen. Davon erkrankten ca. 90 % an Diabetes Typ 2.[1] Diabetes mellitus nimmt weltweit den neunten Platz der häufigsten Todesursachen ein, wobei die Zahl der Todesfälle zwischen 2000 und 2019 um 70 % gestiegen ist.[2]
In Deutschland waren 2021 rund 8,5 Mio. Menschen an Diabetes Typ 2 erkrankt. Der Diabetes mellitus liegt hier auf Platz 10 der häufigsten Todesursachen.[3] Auch bei Kindern und Jugendlichen nimmt die Prävalenz zu. Von 2002 bis 2020 wurde in NRW bei fast 15.000 Kindern und Jugendlichen unter 20 Jahren ein Typ-1-Diabetes neu diagnostiziert. Die Neuerkrankungsrate für Typ 1 lag bei rund 23 Fällen auf 100.000 Menschen pro Jahr, für Typ 2 in der Altersgruppe von 10 bis 19 Jahren bei 2 Fällen pro 100.000 Menschen und Jahr.[4]
Pathophysiologie
Durch die anhaltend hohen Saccharidwerte im Blut werden Proteine des Blutplasmas in einer nicht-enzymatischen Glykierung (Amadori-Umlagerung) mit Saccharidresten versehen und damit teilweise unbrauchbar gemacht oder lagern sich ab. Durch die hohe Konzentration von Zucker in nichtinsulinabhängigen Geweben kommen osmotische Organschädigungen (beispielsweise in der Augenlinse) vor.
Ursache des Diabetes mellitus ist immer ein Ausfall des glucotropen Regelkreises, der durch Störungen an verschiedenen Stellen bedingt sein kann.
Einteilung
Es werden mehrere Formen des Diabetes mellitus unterschieden, die nach einem Positionspapier der American Diabetes Association (ADA) und nachfolgenden Publikationen folgendermaßen eingeteilt werden:[5]
| Klasse (Typ) | Beschreibung | Untertypen und Cluster |
|---|---|---|
| 1A | Insulinmangel, immunologisch | |
| 1B | Insulinmangel, idiopathisch | |
| 2 | Insulinresistenz und simultane Funktionseinschränkung der Betazellen | |
| 3A | Genetisch bedingte Betazellstörung |
|
| 3B | Genetisch bedingte Insulinresistenz | |
| 3C | Pankreopriver Diabetes mellitus | |
| 3D | Sekundär endokriner Diabetes mellitus | |
| 3E | Diabetes mellitus durch Chemikalien oder Medikamente bedingt | |
| 3F | Infektiös | |
| 3G | Immunologisch | |
| 3H | Andere genetische Syndrome | |
| 4 | Gestationsdiabetes | |
| 5 | Malnutritionsbedingter Diabetes mellitus |
Diese Einteilung entspricht seit 1998 auch den Empfehlungen der WHO. Es existieren jedoch auch Sonderformen des Diabetes mellitus, die nicht in der obigen Klassifikation enthalten sind. So wird zum Beispiel seit 2025 ein weiterer Typ-5-Diabetes, der malnutritionsbedingte Diabetes (MRDM) abgegrenzt.
Typ-1-Diabetes (ADA Klasse 1)
Definition
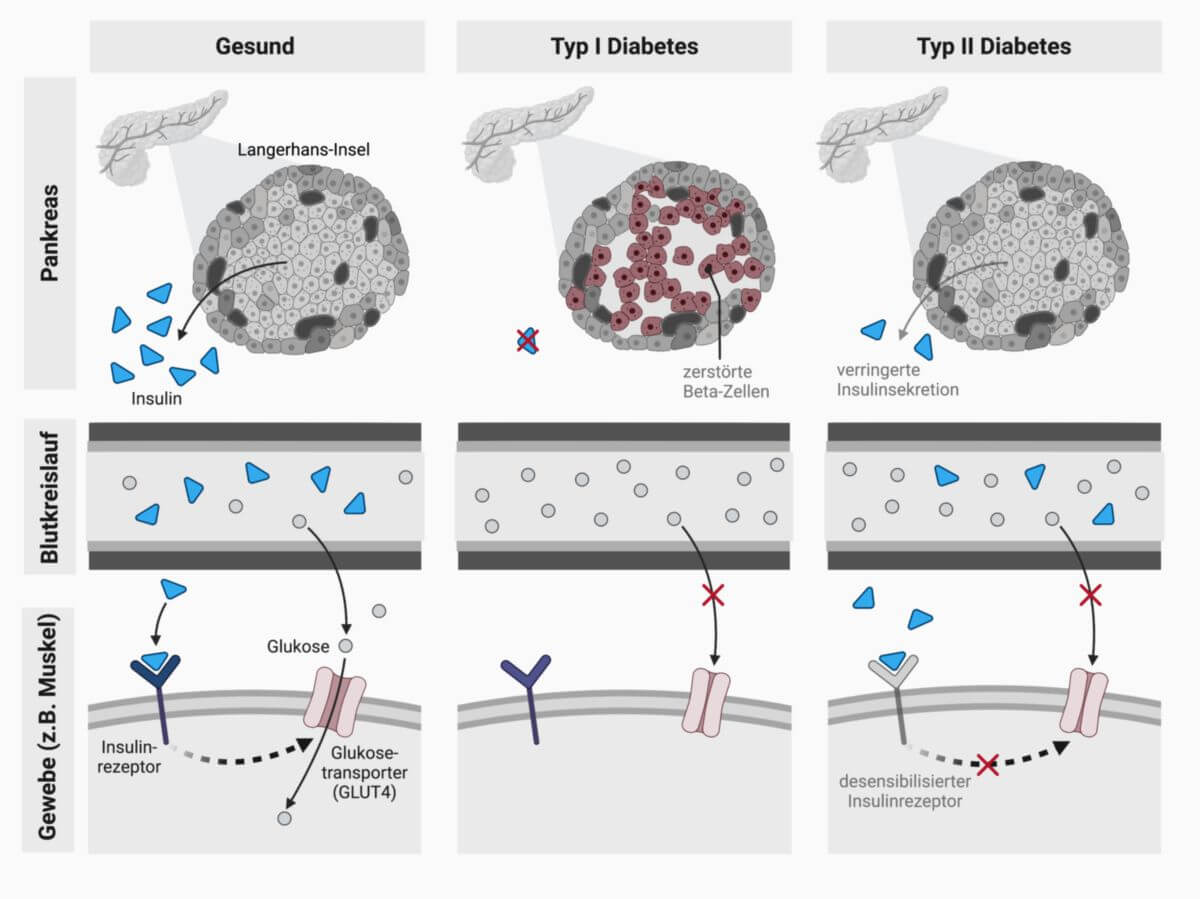
Der Typ-1-Diabetes beruht auf einem Mangel an Insulin infolge einer Zerstörung der insulinproduzierenden Beta-Zellen in den Langerhans'schen Inseln des Pankreas (Bauchspeicheldrüse). Am höchsten ist die Neuerkrankungsrate bei Kindern zwischen 11 und 13 Jahren. Deshalb wurde der Typ-1-Diabetes früher auch als jugendlicher oder juveniler Diabetes bezeichnet.
Untertypen
- SAID: Schwerer Autoimmundiabetes (Krankheitsbeginn < 35 Jahre)
- LADA: Latenter Autoimmundiabetes des Erwachsenen (Krankheitsbeginn ≥ 35 Jahre)
Neben diesen Untertypen taucht in der Literatur gelegentlich auch der Begriff JODA (Juvenile-Onset Diabetes of the Adults) für einen Typ-1-Diabetes ab dem 40. Lebensjahr auf. Dieses Akronym ist jedoch mittlerweile (2025) ungebräuchlich.
Pathomechanismus
Als Ursache des Typ-1-Diabetes gilt heute das Zusammenwirken von erblicher Veranlagung und äußeren Faktoren (z.B. bestimmte Virusinfektionen) und einer Fehlsteuerung des Immunsystems. So sind bestimmte weiße Blutkörperchen (T-Lymphozyten) beschrieben, die sich speziell gegen die Beta-Zellen richten; auch Antikörper gegen Beta-Zellen, gegen Glutamatdecarboxylase oder gegen Insulin lassen sich bei Typ-1-Diabetikern nachweisen. In Folge der immunologischen Fehlfunktionen kommt es zum Untergang der insulinproduzierenden Zellen und zum absoluten Insulinmangel. Ohne Insulin kann jedoch Glukose kaum noch aus dem Blut in die Körperzellen aufgenommen werden.
Therapie
Basistherapie
- Ernährungsumstellung
- Körperliche Beanspruchung
- Stabilisierung der Stimmung (Umstellung des eigenen Umfelds)
Medikamentöse Therapie
- Konventionelle Insulintherapie (CT) oder
- Intensivierte konventionelle Insulintherapie (ICT) oder
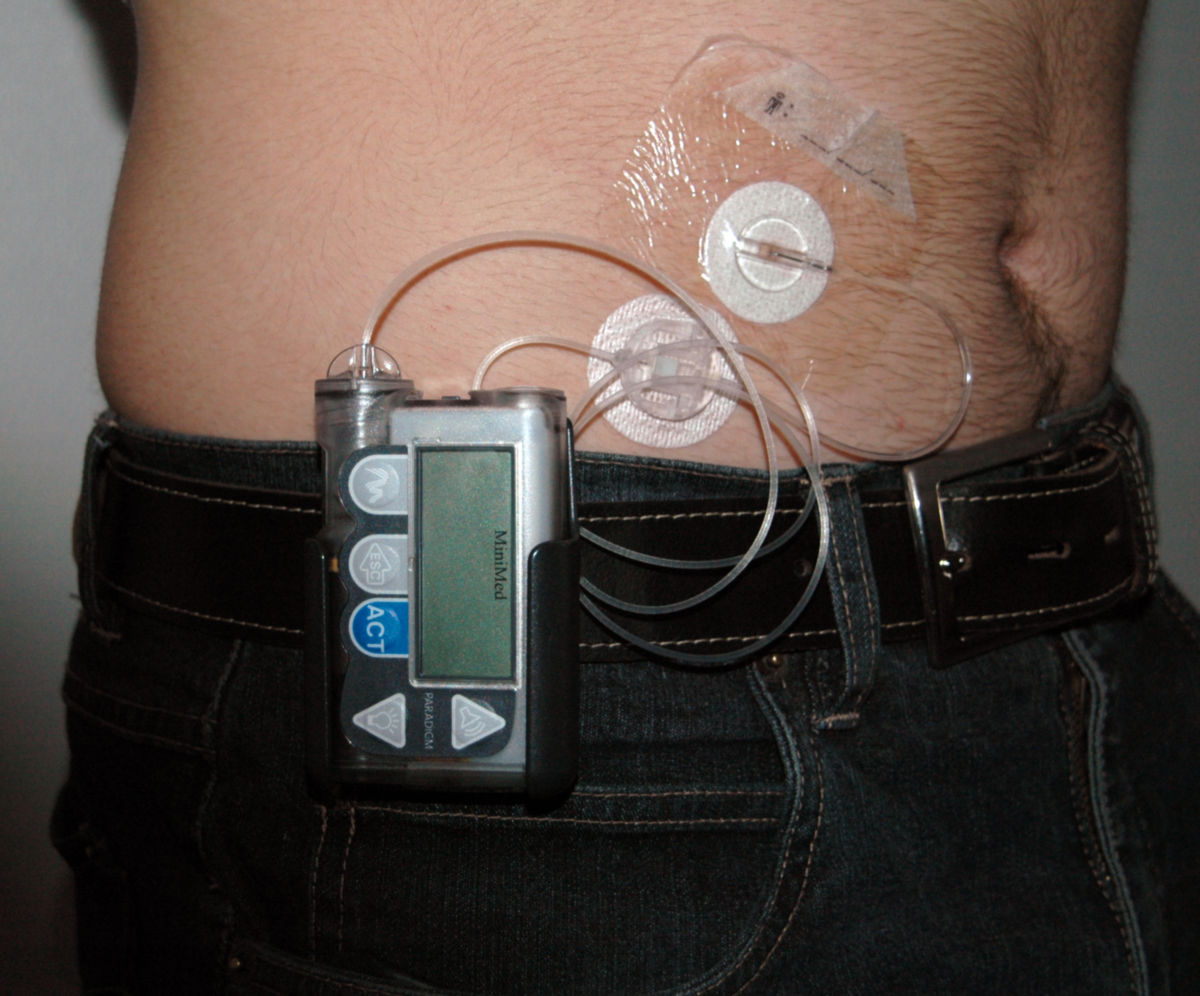
- Kontinuierliche subkutane Insulin-Infusion (CSII, Insulinpumpe)
Typ-2-Diabetes (ADA Klasse 2)
Definition
Der Typ-2-Diabetes beruht in erster Linie auf einem verminderten Ansprechen der Körperzellen auf Insulin. Eine zweite notwendige Voraussetzung ist eine Funktionseinschränkung der Betazellen. Beide Faktoren alleine würden noch keinen Diabetes verursachen, aber in der Kombination resultiert eine Störung der Glukose-Homöostase.
Untertypen
- SIDD: Severe insulin-deficient diabetes
- SIRD: Severe insulin-resistant diabetes
- MOD: Mild obesity-related diabetes
- MARD: Mild age-related diabetes[6][7][8][9]
Diese Unterteilung ist das Ergebnis einer umfangreichen Clusteranalyse von neu aufgetretenen Diabetesfällen (ANDIS-Cluster).
Prädilektionsalter
Der Diabetes mellitus Typ 2 macht sich meist nach dem 40. Lebensjahr erstmals bemerkbar und wurde deshalb früher auch als Altersdiabetes oder "Alterszucker" bezeichnet. Inzwischen verschiebt sich das Alter der Erstmanifestation zunehmend auf jüngere Patientenkollektive.
Ursachen
Auslösende Faktoren könnten neben einer genetisch bedingten Prädisposition fettreiche Ernährung, Übergewicht, niedriges Geburtsgewicht, Mangelernährung in der frühen Lebensphase und Bewegungsmangel sein - meist führt eine Kombination dieser Risiken zum Ausbruch der Krankheit.
Pathomechanismen
Die Pathogenese des Diabetes mellitus Typ 2 ist durch das Zusammenwirken einer verminderten Insulinsensitivität der Körperzellen und einer verminderten Sekretionsleistung der Betazellen gekennzeichnet.
Der Körper gleicht die zunehmende Insulinresistenz zunächst durch eine gesteigerte Insulinsekretion aus. In dieser Phase bleibt der Dispositionsindex, das Produkt aus Insulinsensitivität und Betazellfunktion, konstant.[10] Versagt dieser Kompensationsmechanismus, nimmt die Insulinresistenz bei sinkender Sekretionsleistung zu. Schließlich kommt es zu einer manifesten Störung der Glukosehomöostase bis hin zum Vollbild des Diabetes mellitus Typ 2.[10]
Periphere Insulinresistenz
Die Hauptursache einer herabgesetzten Insulinsensitivität ist die Abnahme der Insulinrezeptordichte und damit einhergehend eine geringere Bereitschaft der Zellen, Glukose aus dem Blut aufzunehmen. Seltenere Ursachen für eine herabgesetzte Insulinsensitivität sind genetische Defekte der Rezeptoren oder nachgeschalteter Elemente der intrazellulären Signaltransduktion.
Die Insulinresistenz fördert die Entstehung einer Hyperglykämie durch:
- verminderte insulinabhängige Glukoseaufnahme in Muskel- und Fettzellen durch mangelnden Einbau von GLUT4 in die Zellmembran
- fehlende Hemmung der Glykogenolyse und Glukoneogenese in der Leber
Gestörte Insulinsekretion
Eine gestörte Insulinsekretion wird durch eine verminderte Aktivität des GLUT-1-Transporters der ß-Zellen ausgelöst. Infolgedessen ist die Insulinsekretion herabgesetzt, wodurch die Aufnahme der Glukose in die Körperzellen gemindert wird. Der Insulinmangel im Blut bewirkt eine gesteigerte Glukagonwirkung, wodurch eine Hyperglykämie weiter verstärkt wirkt.
Therapie
Basistherapie
- Lifestyle-Änderung, d.h. insbesondere Ernährungsumstellung mit dem Ziel der Gewichtsreduktion.
- Bewusste und kontrollierte Kohlenhydrataufnahme
- Körperliche Bewegung: Die körperliche Bewegung wird häufig in ihrer Bedeutung unterschätzt. Sie verbessert die Glukoseaufnahme und - verwertung in der Skelettmuskulatur, verbessert die Energiebilanz und kann so entscheidend dazu beitragen, den Blutzuckerspiegel zu senken.
Medikamentöse Therapie
- Orale Antidiabetika (OAD) oder
- Konventionelle Insulintherapie (CT) (auch kombiniert mit OAD) oder
- Intensivierte Insulintherapie
Die Leitlinien der Deutschen Diabetes-Gesellschaft empfehlen bereits bei Diagnosestellung des Diabetes mellitus Typ 2 die Einleitung einer Therapie mit Metformin, solange keine Kontraindikation besteht.
Sonstige Formen (ADA Klasse 3)
Weitere Formen des Diabetes mellitus, die nicht dem Typ 1 oder dem Typ 2 zugerechnet werden, werden als Typ-3-Diabetes bezeichnet. Dazu zählen:
- Diabetes durch genetische Defekte der Betazelle
- Diabetes durch genetische Defekte der Insulinsekretion
- Diabetes durch Erkrankungen des Pankreas (PPDM: Post-Pankreatektomie-Diabetes; PGDM: Pankreatogener Diabetes)
- Diabetes durch Endokrinopathien
- Diabetes durch Medikamente oder Chemikalien
- Diabetes durch Infektionen
- ungewöhnliche Formen des immunvermittelten Diabetes
- andere genetische Syndrome, die mit Diabetes assoziiert sind
Zu den genetischen Defekten der Betazelle zählt eine bereits bei Kindern auftretende Form des Diabetes mellitus, die dem Typ 2 ähnelt und in der Literatur als MODY (Maturity-Onset Diabetes of the Young) bezeichnet wird.
Gestationsdiabetes (ADA Klasse 4)
Ein erstmals während der Schwangerschaft auftretender Diabetes wird als Schwangerschafts- oder Gestationsdiabetes bezeichnet. Durch die vermehrt im Körper vorliegenden Steroidhormone wird die Produktion von Insulin gehemmt, so dass die Blutzuckerwerte hormonabhängig stark steigen können. In der Regel verschwindet diese Form des Diabetes nach Beendigung der Schwangerschaft. Dabei ist jedoch das Risiko für die spätere Entwicklung eines Typ-2- oder Typ-1-Diabetes stark erhöht.
Malnutritionsbedingter Diabetes mellitus (Typ-5-Diabetes)
Der relativ neu beschriebene (2025) Typ-5-Diabetes wird durch Mangel- und Unterernährung im Kindesalter ausgelöst.[11] Vermittelt wird der Effekt durch eine reduzierte Betazellfunktion in Kombination mit gesteigerter Glukoseabsorption.[12] Beide Mechanismen stellen wahrscheinlich Anpassungen an den chronischen Energiemangel dar.
Sonderformen
Ein Diabetes mellitus, der nach einer Transplantation auftritt, wird als New-Onset Diabetes After Transplantation (NODAT) bezeichnet.
Eine Immuntherapie mit Checkpoint-Inhibitoren kann außerdem in seltenen Fällen durch immunologische Zerstörung von β-Zellen einen sogenannten Checkpoint-Inhibitor-assoziierten Diabetes mellitus (CIADM oder PINOD) hervorrufen. Trotz teilweiser Überschneidungen zum Typ-1-Diabetes wird der CIADM aufgrund zahlreicher Eigencharakteristika als eigenständige Diabetesform aufgefasst.[13][14]
Symptome
Der Diabetes mellitus kann lange Zeit symptomfrei verlaufen, erst ab einer Erhöhung des Blutzuckers über einen kritischen Wert macht sich die Erkrankung klinisch bemerkbar. Die Symptome der Hyperglykämie sind:
- Allgemeinsymptome
- Niere
- Auge
- Haut
- Immunsystem
- Herabgesetzter Immunstatus mit häufigen Allgemeininfektionen
- Harnwegsinfekte
- Nervensystem
- diabetische Neuropathie, insbesondere Polyneuropathie und kardiale autonome diabetische Neuropathie (KADN)
- Muskelfaszikulationen
Durst und Polyurie (erhöhte Harnproduktion) entstehen ab einem Blutzuckerspiegel von etwa 180 mg/dl ("Nierenschwelle"). Übersteigt der Blutzuckerspiegel diesen Wert, kann die Glukose in der Niere nicht mehr vollständig rückresorbiert werden. Das führt zu einem Auftreten von Glukose im Urin (Glukosurie) und zu einem deutlichen Anstieg des Harnvolumens. Der Patient versucht den Wasserverlust durch erhöhtes Trinken (Polydipsie) zu kompensieren.
Unbehandelt kann die Hyperglykämie zum diabetischen Koma führen.
Diagnostik
Die von der American Diabetes Association empfohlenen Diagnosekriterien zur Feststellung eines Diabetes mellitus basieren auf der Messung des Blutzuckers, wobei eine der folgenden Messungen angewendet werden sollte:[15]
| Messung | Kein Diabetes | Pathologische Glukosehomöostase (erhöhtes Diabetesrisiko) |
Diabetes mellitus |
|---|---|---|---|
| Bestimmung des | < 100 mg/dl | 100 - 125 mg/dl | ≥ 126 mg/dl |
| Bestimmung des Blutzuckers
zu einem zufälligen Zeitpunkt |
- | - | ≥ 200 mg/dl |
| Bestimmung des HbA1c-Wert | < 5,7 % | 5,7 - < 6,5 % | ≥ 6,5 % |
| Oraler Glukosetoleranztest (OGTT)
nach 2 Stunden, auch postprandialer Blutzucker |
< 140 mg/dl | 140 - 199 mg/dl | ≥ 200 mg/dl |
Für die Diagnose eines Diabetes mellitus Typ 1 muss mindestens ein Laborkriterium pathologisch erhöht sein. Die Diagnose des Typ 2 Diabetes mellitus erfordert mindestens zwei erhöhte Kriterien.
Weitere diagnostische Maßnahmen sind:
- Bestimmung des C-Peptids
- Bestimmung des Urinzuckers
Komplikationen
Bei langjährig bestehendem Diabetes können sich typische Komplikationen entwickeln, insbesondere wenn die Stoffwechsellage über längere Zeit schlecht eingestellt war. Betroffen sind vor allem das Nervensystem und die Blutgefäße. Entsprechend unterscheidet man:
- Diabetische Neuropathie mit ihren Unterformen diabetische Mononeuropathie, diabetische Polyneuropathie und diabetische autonome Neuropathie.
- Diabetische Angiopathie mit ihren Unterformen diabetische Mikroangiopathie und diabetische Makroangiopathie
Auf der Basis dieser Leitungsbahnschäden entwickeln sich typische Endorganschäden des Diabetes mellitus:
- Nieren: Diabetische Nephropathie
- Auge: Diabetische Retinopathie
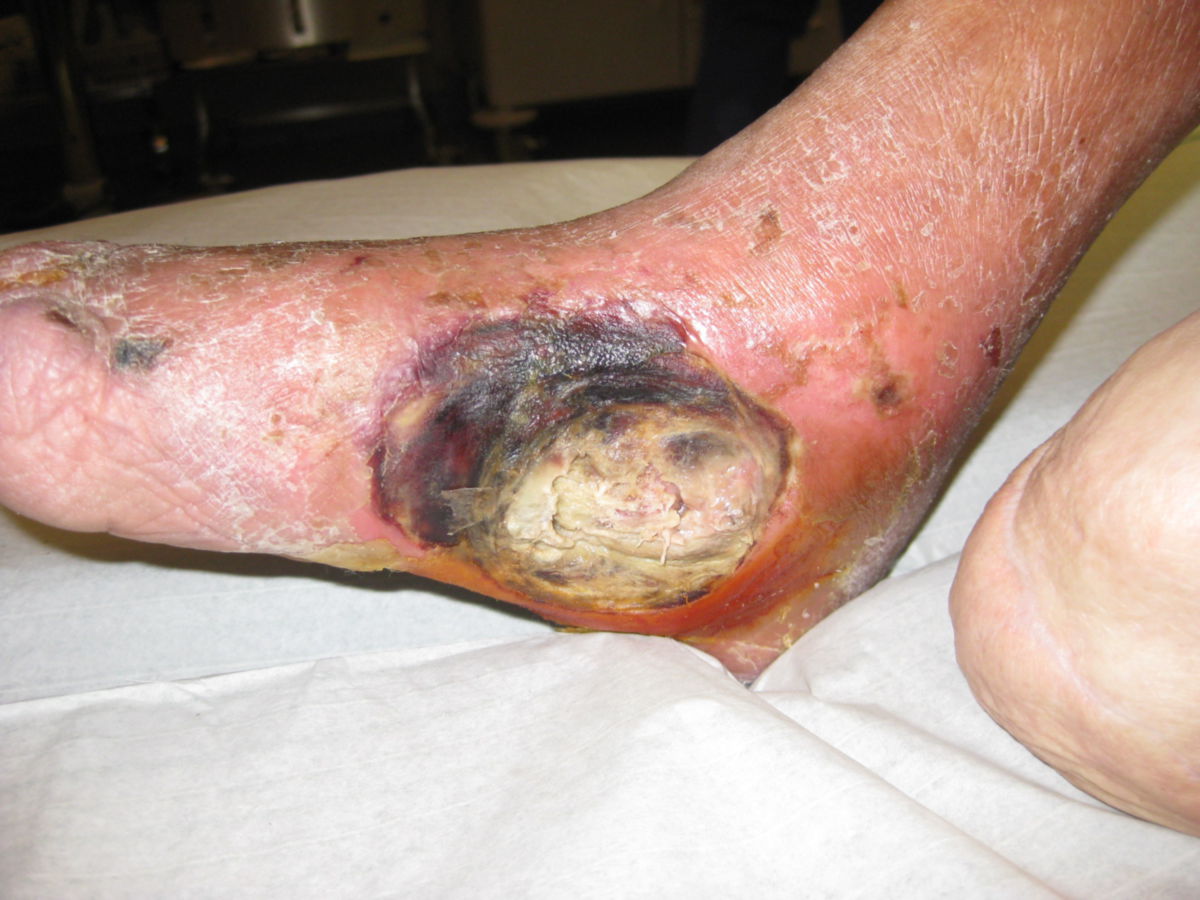
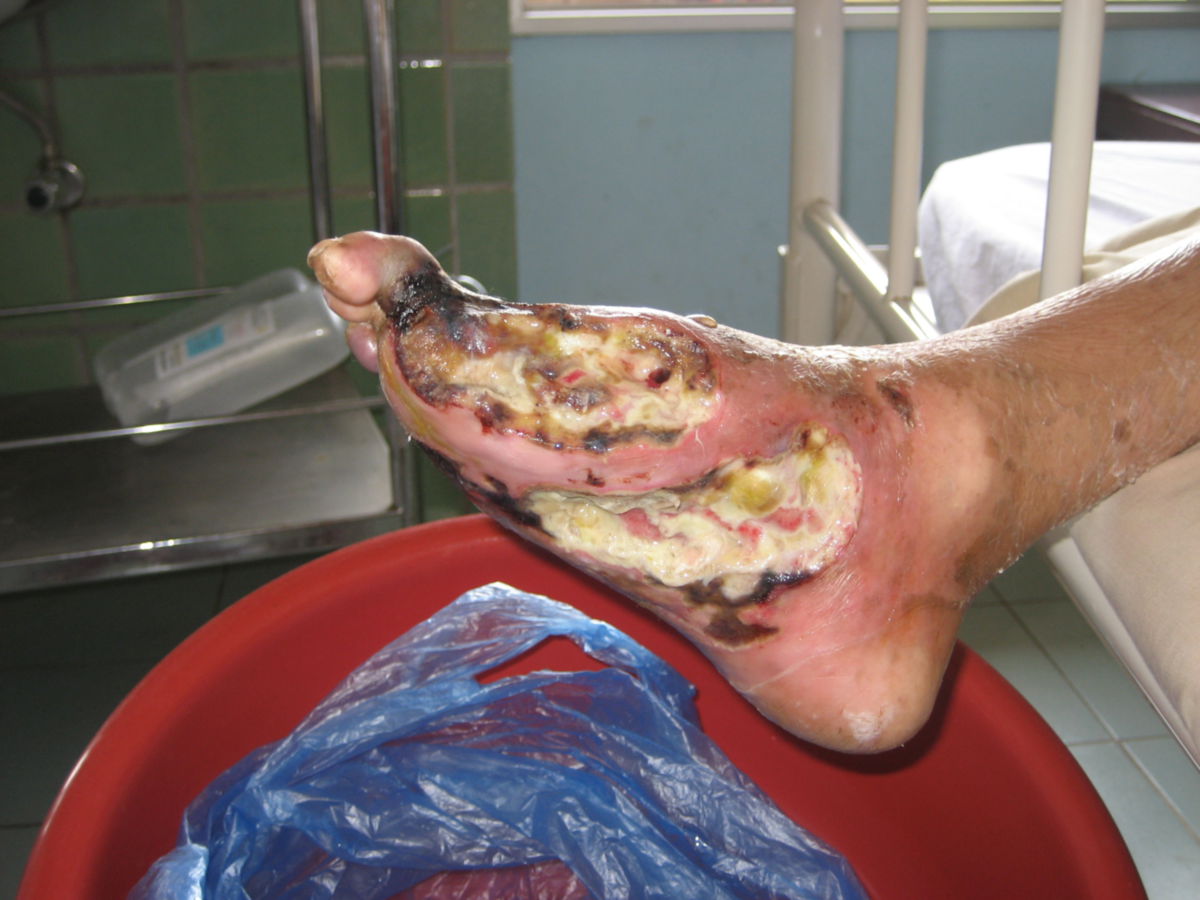
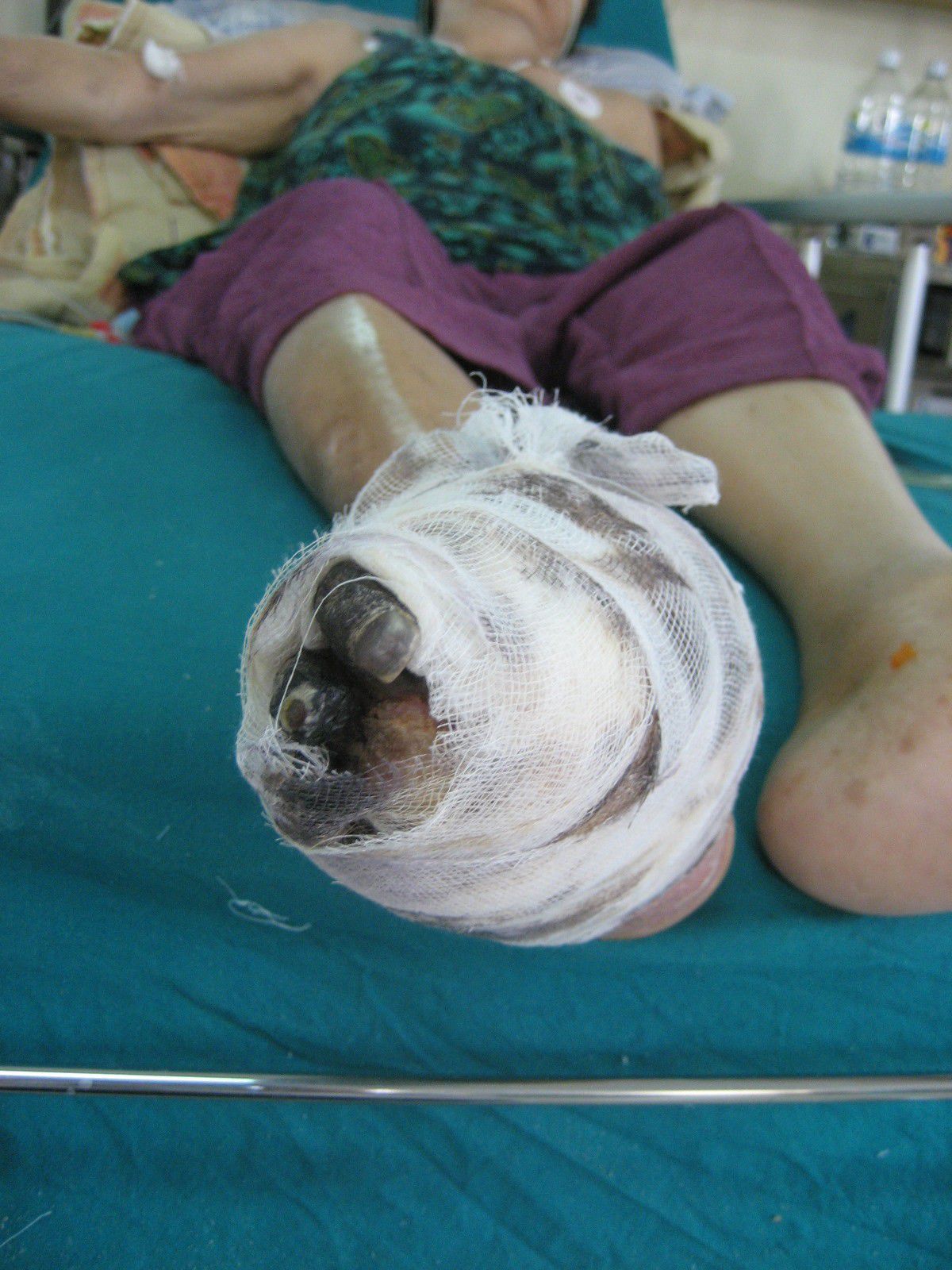
- Fuß: Diabetisches Fußsyndrom
- Magen: Diabetische Gastroparese
- Gelenke: Diabetische neuropathische Osteoarthropathie
- Haut: Diabetische Dermopathie
Weitere Komplikationen sind diabetische Katarakt, diabetische Amyotrophie, diabetische Mastopathie und diabetische Radikulopathie.
Pflege
Der Pflegebedarf bei Diabetes mellitus ist in erster Linie von den bereits eingetretenen Komplikationen abhängig. Aufgrund der bei Diabetikern häufig auftretenden Wundheilungsstörungen kann er erheblich sein. Ein besonders Augenmerk verdient die Fußpflege. Zehennägel sollten von der Podologin so gekürzt werden, dass das Verletzungsrisiko minimal ist.
Im Anfangsstadium ist die Pflege primär auf die Beratung des Patienten (Ernährung, Bewegung, Medikamenteneinnahme, Insulingabe usw.) fokussiert.
Virtuelle Patientin

Podcast

Fortbildung
Quiz
Leitlinien
Quellen
- ↑ WHO: Global Report on Diabetes ISBN 978 92 4 156525 7 (NLM classi cation: WK 810) 2016
- ↑ WHO: The top 10 causes of death Stand 2019, abgerufen am 15.08.2022
- ↑ RKI: Diabetes in Deutschland - Erwachsene: Years of life lost (YLL) abgerufen am 15.08.2022
- ↑ Hoher Anstieg bei Typ 2: Diabetes-Fälle nehmen bei Kindern und Jugendlichen zu. Tagesspiegel vom 21.7.2023, abgerufen am gleich Tag
- ↑ American Diabetes Association, Diagnosis and Classification of Diabetes Mellitus. Diabetes Care, 2014.
- ↑ Ahlqvist et al. Novel subgroups of adult-onset diabetes and their association with outcomes: a data-driven cluster analysis of six variables. Lancet Diabetes Endocrinol. 2018 May;6(5):361-369. doi: 10.1016/S2213-8587(18)30051-2. Epub 2018 Mar 5. PMID: 29503172.
- ↑ Ahlqvist et al. Clusters provide a better holistic view of type 2 diabetes than simple clinical features. Lancet Diabetes Endocrinol. 2019 Sep;7(9):668-669. doi: 10.1016/S2213-8587(19)30257-8. PMID: 31439272.
- ↑ Abu Rached et al. Screening for Diabetes Mellitus in Patients with Hidradenitis Suppurativa-A Monocentric Study in Germany. Int J Mol Sci. 2023 Apr 1;24(7):6596. doi: 10.3390/ijms24076596. PMID: 37047569; PMCID: PMC10094965.
- ↑ Abu Rached et al. Endotyping Insulin-Glucose Homeostasis in Hidradenitis Suppurativa: The Impact of Diabetes Mellitus and Inflammation. J Clin Med. 2025 Mar 21;14(7):2145. doi: 10.3390/jcm14072145. PMID: 40217596; PMCID: PMC11990022.
- ↑ 10,0 10,1 Dietrich et al. A novel simple disposition index (SPINA-DI) from fasting insulin and glucose concentration as a robust measure of carbohydrate homeostasis. J Diabetes. 2024 Sep;16(9):e13525. doi: 10.1111/1753-0407.13525. Epub 2024 Jan 2. PMID: 38169110; PMCID: PMC11418405.
- ↑ International Diabetes Federation: IDF launches new type 5 diabetes working group. 15. April 2025
- ↑ Lontchi-Yimagou et al. An Atypical Form of Diabetes Among Individuals With Low BMI. Diabetes Care. 2022 Jun 2;45(6):1428-1437. doi: 10.2337/dc21-1957. PMID: 35522035; PMCID: PMC9184261.
- ↑ Wu et al., Risk Factors and Characteristics of Checkpoint Inhibitor–Associated Autoimmune Diabetes Mellitus (CIADM): A Systematic Review and Delineation From Type 1 Diabetes. Diabetes Care, 2023.
- ↑ Müssig, CIADM unterscheidet sich deutlich vom Typ-1-Diabetes. Info Diabetologie, 2023.
- ↑ American Diabetes Association: 2. Classification and Diagnosis of Diabetes: Standards of Medical Care in Diabetes-2018. Diabetes Care. 2018 Jan;41(Suppl 1):S13-S27. doi: 10.2337/dc18-S002.
Bildquellen
- Bildquelle für Flexikon-Quiz: ©Towfiqu barbhuiya / Unsplash
- Bildquelle Podcast: © Midjourney + ChatGPT + Photoshop Firefly