Vitamin-B12-Mangel
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenEnglisch: vitamin B12 deficiency
Definition
Ein Vitamin-B12-Mangel ist eine Form des Vitaminmangels, bei dem der Körper weder genügend biologisch aktives Vitamin B12 (Cobalamin) gespeichert hat, noch genügend Vitamin B12 zugeführt wird.
ICD-10-Code
- D51.- Vitamin-B12-Mangelanämie
- D53.8 Mangel an sonstigen näher bezeichneten Vitaminen des Vitamin-B-Komplexes
- F02.8 Demenz bei anderenorts klassifizierten Krankheitsbildern
- G32.0 Subakute kombinierte Degeneration des Rückenmarks bei anderenorts klassifizierten Krankheiten
Physiologie
Funktion
Cobalamin ist Kofaktor für zwei Enzyme:
- Methylmalonyl-CoA-Mutase: Baut Thymin, Valin, Isoleucin, Methionin, Threonin und ungeradzahlige Fettsäuren über Methylmalonyl-CoA zu Succinyl-CoA ab.
- Methioninsynthase: Wandelt vor allem im Folsäurestoffwechsel Homocystein zu Methionin um.
Cobalamin ist sekundär an vielen Stoffwechselwegen von Fettsäuren, Aminosäuren und Nukleinsäuren beteiligt und hat damit einen wichtigen Einfluss auf die Zellreifung und -teilung, besonders auf die Hämatopoese, die Myelinsynthese und die Syntheseleistung der epithelialen Geweben.
Bedarf
Der durchschnittliche tägliche Bedarf an Vitamin B12 beträgt etwa 2 µg. Die einzige relevante Quelle für den Menschen sind tierische Lebensmittel (Fisch, Fleisch, Milchprodukte, Eier). Normalerweise ist in der Leber und in der Muskulatur so viel Vitamin B12 gespeichert, dass der Bedarf für durchschnittlich 2 bis 4 Jahre gedeckt ist.
Resorption
Mit der Nahrung aufgenommenes Cobalamin wird überwiegend im Ileum aktiv resorbiert. Dafür ist Intrinsic Factor (IF) aus den Parietalzellen des Magens notwendig. Weiterhin unterliegt Cobalamin dem enterohepatischen Kreislauf.
Transport
Transcobalamin I befördert überschüssiges Cobalamin zur Leber, während Transcobalamin II die Zellen des Körpers mit Cobalamin versorgt.
Ätiologie
Grundsätzlich kann ein erhöhter Bedarf an Vitamin B12 im Rahmen einer Schwangerschaft, bei Neugeborenen und Säuglingen, bei Leukämie und chronischen Infektionskrankheiten sowie nach wiederholter Hämodialyse zur Exazerbation eines subklinischen Vitamin-B12-Mangels führen.
Häufig liegt dem Mangel eine Malabsorption zu Grunde und nur selten eine inadäquate Nahrungsaufnahme. Weitere seltene Ursachen können unter anderem bestimmte Medikamente und Toxine sowie genetische Erkrankungen sein.
Malabsorption
- Perniziöse Anämie: Autoantikörper gegen Intrinsic Factor im Rahmen einer atrophischen Autoimmungastritis Typ A
- Gastrektomie: Eine totale Gastrektomie führt zwingend zu einem Cobalaminmangel, eine partielle Gastrektomie je nach Ausmaß der Resektion nur in 10 bis 15 % der Fälle.
- Blindsacksyndrom mit bakterieller Fehlbesiedlung im Dünndarm: Beispielsweise bei Patienten mit Divertikulose im Jejunum, bei enteralen Anastomosen, intestinalen Strikturen oder Fisteln, bei Morbus Crohn oder Tuberkulose.
- Ileumresektion: Bei Entfernung von über 1,2 Metern des terminalen Ileums resultiert eine Cobalamin-Malabsorption
- Chronische Entzündungen des Gastrointestinaltrakts: Chronische Gastritis, Morbus Crohn, Colitis ulcerosa, Tuberkulose, Amyloidose, Kollagenose, tropische Sprue
- Zöliakie: Bei fast 30 % der unbehandelten Patienten mit Zöliakie tritt ein leichter Cobalaminmangel auf
- Fischbandwurm (Diphyllobothrium latum): Verbraucht das nutritiv zugeführte Cobalamin, gehäuft an Seen in Skandinavien, Deutschland, Japan, Nordamerika und Russland; Symptome nur bei schwerem Befall
- Schwere chronische Pankreatitis: Bei Trypsinmangel kann nutritiv aufgenommenes Cobalamin nicht vom Haptocorrin freigesetzt und somit nicht absorbiert werden
- Zollinger-Ellison-Syndrom: Erhöhten Azidität inaktiviert Trypsin, sodass Cobalamin vermindert aufgenommen wird.
- HIV-Infektion: Insbesondere bei AIDS tritt häufig ein Cobalamin-Mangel auf, jedoch meist asymptomatisch.
- Strahlentherapie: Sowohl Ganzkörperbestrahlung als auch lokale Radiatio des Ileums
- Graft-versus-Host-Reaktion: Aufgrund einer gestörten Darmflora und Zerstörung der Mukosa des Ileums
Nutritive Ursachen
Ein nutritiv bedingter Cobalaminmangel kann bei Veganern auftreten, die auf jegliche tierische Produkte verzichten. Da der enterohepatische Kreislauf von Cobalamin intakt ist, entwickelt sich der Mangel meist nicht bis zu einer Anämie. Selten können auch Armut, Anorexie, chronischer Alkoholabusus oder psychiatrische Erkrankungen zu einer inadäquaten Nahrungsaufnahme führen.
Säuglinge von Müttern mit Cobalaminmangel werden mit zu geringen Körpervorräten geboren. Da die Muttermilch nur wenig Vitamin B12 enthält, entwickeln sie im 3. bis 6. Lebensmonat eine megaloblastäre Anämie, eine Wachstumsretardierung, eine mangelhafte psychomotorische Entwicklung und weitere neurologische Komplikationen. Der Mangelzustand kann sich u.a. durch häufiges Schreien ("Schrei-Baby") bemerkbar machen.
Medikamentös-toxische Ursachen
Diverse Medikamente bzw. Toxine können einen Vitamin-B12-Mangel verursachen. Dazu zählen insbesondere:
- Colchicin
- Aminosalicylate (z.B. Mesalazin)
- Neomycin
- Kaliumchlorid
- Antiepileptika
- Metformin
- Zytostatika
- Protonenpumpenhemmer
- H2-Rezeptorantagonist
- Alkohol
- Lachgas: Irreversible Oxidation von Methylcobalamin führt zur Inaktivierung der Methioninsynthase.
Genetische Ursachen
- Kongenitaler Intrinsic-Factor-Mangel: Autosomal-rezessiv vererbter Mangel an IF mit megaloblastärer Anämie meist innerhalb der ersten Lebensjahre.
- Imerslund-Gräsbeck-Syndrom: Autosomal-rezessiv vererbte Erkrankung und häufigste Ursache einer megaloblastären Anämie bei Säuglingen in westlichen Ländern
- Kongenitaler Transcobalamin-II-Mangel: Die betroffenen Säuglinge dieser autosomal-rezessiven Erkrankung zeigen innerhalb weniger Wochen nach Geburt eine megaloblastäre Anämie, die auf hochdosiertes Cobalamin reagiert.
- Kongenitale Methylmalonazidurie: Verschiedene Mutationen führen bei betroffenen Säuglingen von Geburt an zu Erbrechen, Gedeihstörungen, Ketoazidose und mentaler Retardierung; hierbei zeigt sich meist eine normochrome normozytäre Anämie.
Epidemiologie
Klinik
Ein Vitamin-B12-Mangel kann asymptomatisch sein oder eine Vielzahl an Manifestationen verursachen, die zusammen oder vereinzelt vorliegen können. Den hämatologischen und neurologischen Störungen kann eine längere Periode mit diffusen Allgemeinsymptomen wie Leistungsabfall oder Inappetenz vorausgehen.
Ein Vitamin-B12-Mangel äußert sich in etwa 2/3 der Fälle zunächst oder überwiegend durch neurologische und/oder neuropsychiatrische Symptome. Gerade bei älteren Patienten ist es ratsam, bei Anzeichen von Altersdemenz und/oder Depression an einen Vitamin-B12-Mangel als Ursache zu denken.
Hämatologisches Syndrom
Die meist asymptomatischen Patienten werden zufällig bei einer Blutuntersuchung durch ein erhöhtes MCV entdeckt. Bei schwereren Verläufen fallen die typischen Anämiesymptome auf (Abgeschlagenheit, verminderte Leistungsfähigkeit, Müdigkeit, Kopfschmerz, Belastungsdyspnoe, Tachykardie, Schwindel). Bei intramedullärer Hämolyse kann ein diskreter Ikterus entstehen.
Weiterhin kann eine Thrombozytopenie zu Einblutungen führen, die vor allem bei gleichzeitigem Vitamin-C-Mangel oder mangelernährten Alkoholikern auftreten. Die Anämie, geringe Leukozytopenie sowie die verminderte Funktion der Phagozyten bei Vitamin-B12-Mangel prädisponieren für Infektionen des Respirations- und Urogenitaltrakts.
Neurologisch-psychiatrisches Syndrom
Ein Mangel an Vitamin B12 führt zu verschiedenen neurologischen Manifestationen, wobei der genaue Pathomechanismus unklar ist. Vermutet wird eine Akkumulation von S-Adenosylhomocystein im zentralen Nervensystem. Die neurologischen Symptome des Vitamin-B12-Mangels können den Patienten subjektiv schon stark beeinträchtigen, bevor sie mit objektiven Messmethoden festgestellt werden können. Äußert sich ein Vitamin-B12-Mangel zuerst durch psychiatrische Symptome, werden sie vom Untersucher häufig falsch interpretiert.
- Funikuläre Myelose: Bilaterale periphere Polyneuropathie aufgrund einer Demyelinisierung der Hinterstränge, Pyramiden- und Kleinhirnseitenstränge mit schmerzhaften, distal symmetrischen Parästhesien, aufsteigenden Hypästhesien, Pallhypästhesien, Gangunsicherheit (spinale Ataxie), im Verlauf spastische Paraparese mit Areflexie und positiven Pyramidenbahnzeichen
- Optikusatrophie
- Impotenz, Blasenfunktionsstörung
- Zerebrale bzw. psychiatrische Symptome: Antriebslosigkeit, Demenz, Psychose, Depression
Weitere Manifestationen
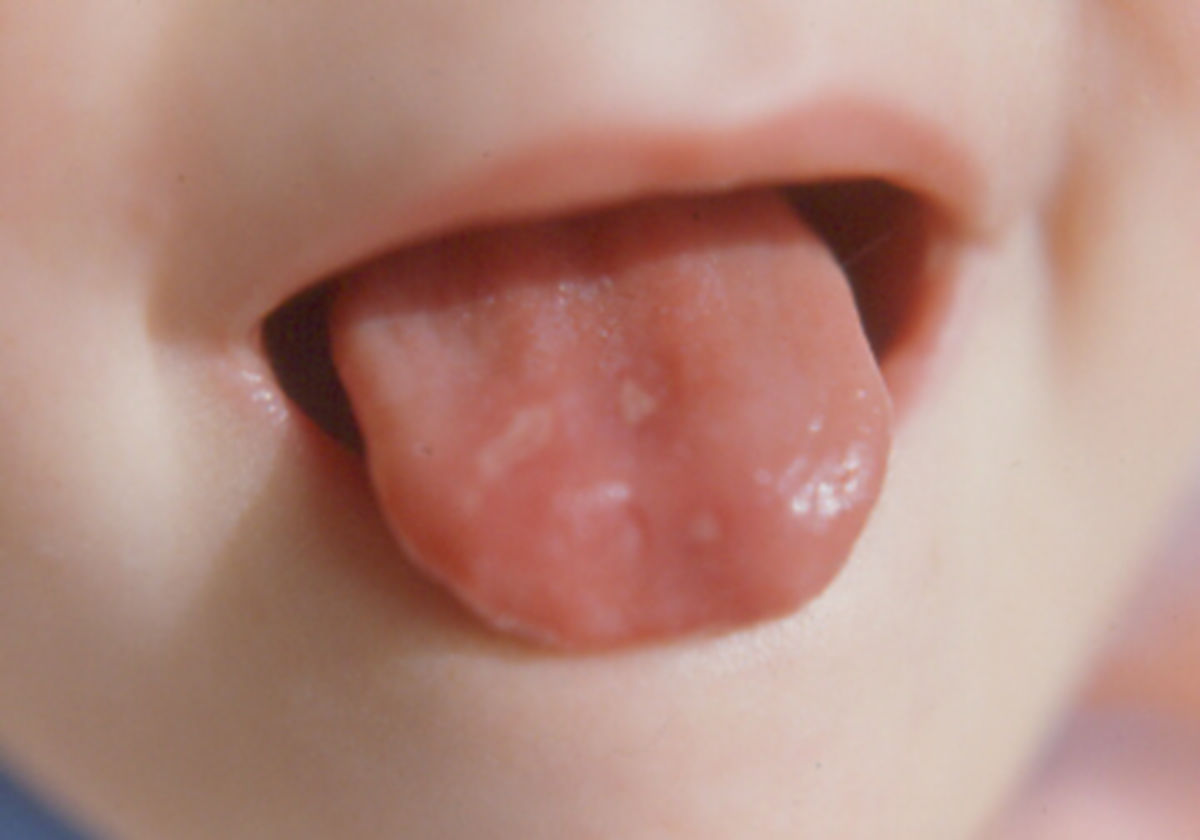
Neben dem Knochenmark und dem Nervensystem ist auch das Epithel von Mund, Magen, Dünndarm, Respirations- und Urogenitaltrakt betroffen. Dies zeigt sich zum Beispiel in Form einer Hunter-Glossitis mit glatter, roter Zunge und Zungenbrennen. Weitere möglichen Symptome sind Mundwinkelrhagaden, Burning-Mouth-Syndrom, Aphthen, Anorexie bzw. Gewichtsverlust, Diarrhö oder Obstipation, Infertilität, subfebrile Temperaturen sowie eine reversible melaninbedingte Hyperpigmentierung der Haut.
Aufgrund des erhöhten Plasmaspiegels von Homocystein steigt das Risiko für kardiovaskuläre Erkrankungen (Venenthrombose, Myokardischämie, Lungenembolie).
Diagnostik
Klinische Chemie
- Gesamt-Vitamin-B12: Kein zuverlässiger Indikator, insbesondere bei niedrig-normalem Serumspiegel (156 - 400 pmol/l) ist ein funktioneller Mangel nicht ausgeschlossen
- Holo-Transcobalamin: Ist bei Vitamin-B12-Mangel vermindert und kann als frühester Indikator dienen. Bei Niereninsuffizienz können die Werte falsch hoch sein.
- Homocystein: Ein erhöhtes Homocystein zeigt einen funktionellen B12-Mangel an. Der Parameter ist aber wenig spezifisch, da Homocystein bei Niereninsuffizienz, Folsäuremangel, Pyridoxin-Mangel, Alkoholismus, Rauchen, Hypothyreose sowie bei Therapie mit Glukokortikoiden oder Ciclosporin A ebenfalls erhöht ist.
- Methylmalonsäure: Erhöhte Methylmalonsäure zeigt einen funktionellen B12-Mangel an. Der Wert kann bei Niereninsuffizienz schwanken.
Blutbild
- Hyperchrome, makrozytäre Anämie (MCV und MCH erhöht)
- MCHC normal
- häufig Leukopenie und Thrombozytopenie (Panzytopenie)
- Hypersegmentierte Granulozyten
- ovale Erythrozyten (Megalozyten)
- Hämolysezeichen: Erhöhtes LDH und indirektes Bilirubin, erniedrigtes Haptoglobin, jedoch keine Retikulozytose
- Retikulopenie und RPI < 2 (steigen beide während der Therapie an)
Bildgebung
Bei Vorliegen einer funikulären Myelose sollte eine MRT durchgeführt werden. In der T2-Wichtung und in der FLAIR-Sequenz zeigen sich Signalanhebungen in den Hintersträngen und im zerebralen Marklager (zerebrale Leukenzephalopathie).
Knochenmarkuntersuchung
In unklaren Fällen kann eine Knochenmarkbiopsie notwendig sein: Hier zeigt sich eine ineffektive Hämatopoese, wobei die Stammzellen intakt sind. Physiologischerweise beträgt das Verhältnis der granulopoetischen zu erythropoetischen Zellen 3 : 1, bei Vitamin-B12-Mangel verschiebt sich dieser G-E-Index zugunsten der Erythropoese. Megaloblasten zeigen sich mit einem breiten Zytoplasma, großen Zellkernen mit lockerer Chromatinstruktur und Kernabspaltungen. Aufgrund einer Störung der Granulopoese erkennt man Riesen-Metamyelozyten und große stabkernige Granulozyten.
Weitere Diagnostik
Außerdem sollte eine Ursachenabklärung erfolgen, z.B. durch Bestimmung von IF-Autoantikörpern, Parietalzell-Antikörpern (PCA) oder mittels Schilling-Test.
Therapie
Neben der Vitamin B12-Substitution sollte die Grunderkrankung therapiert werden. Falls eine kausale Therapie nicht möglich ist, muss Cobalamin lebenslang substitutiert werden. Dabei existieren verschiedene Strategien:
In Deutschland wird meist initial 6 x 1.000 µg Hydroxocobalamin in Abständen von 3 bis 5 Tagen intramuskulär injiziert. Dies reicht in der Regel zum Auffüllen des Leberspeichers. Die lebenslange Erhaltungstherapie erfolgt mit 1.000 µg intramuskulär alle 3 Monate, sofern die kausale Therapie nicht möglich ist. In gewissen Situationen, z.B. bei perniziöser Anämie oder funikulären Myelose, können auch höhere Dosierungen notwendig sein.[2]
Die Therapie kann auch per os erfolgen. Dazu wird meist Cyanocobalamin verwendet. Resorptionsstörungen kann man durch die Erhöhung der oralen Dosis auf das 1.000fache überwinden, also Milligram statt Mikrogramm, um die dauerhaften Injektionen zu vermeiden.
Während der Substitutionstherapie sollten Folsäure, Kalium und Eisen kontrolliert und gegebenenfalls substitutiert werden, da aufgrund der gesteigerten Erythropoese ein vermehrter Bedarf besteht. Eine passagere Thrombozytose unter Therapie kann auftreten. Bei sehr hohen Werten kann aufgrund des erhöhten Thromboembolierisikos die Gabe von ASS erwogen werden.
Hinweis: Diese Dosierungsangaben können Fehler enthalten. Ausschlaggebend ist die Dosierungsempfehlung in der Herstellerinformation.
Literatur
- Review im Deutschen Ärzteblatt, Stand 2008, frei zugänglich.
- Suttorp N. et al., Harrisons Innere Medizin, Hrsg. 19. Auflage. Berlin: ABW Wissenschaftsverlag; 2016
- Herold, G.: Innere Medizin 2019. Köln: Gerd Herold, 2018
Quellen
- ↑ Herrmann W, Obeid R Causes and Early Diagnosis of Vitamin B12 Deficiency, Dtsch Arztebl Int 2008; 105(40): 680-5, abgerufen am 06.08.2019
- ↑ Suttorp N, Möckel M, Siegmund B, Dietel M: Harrisons Innere Medizin, Georg Thieme Verlag KG 2020.