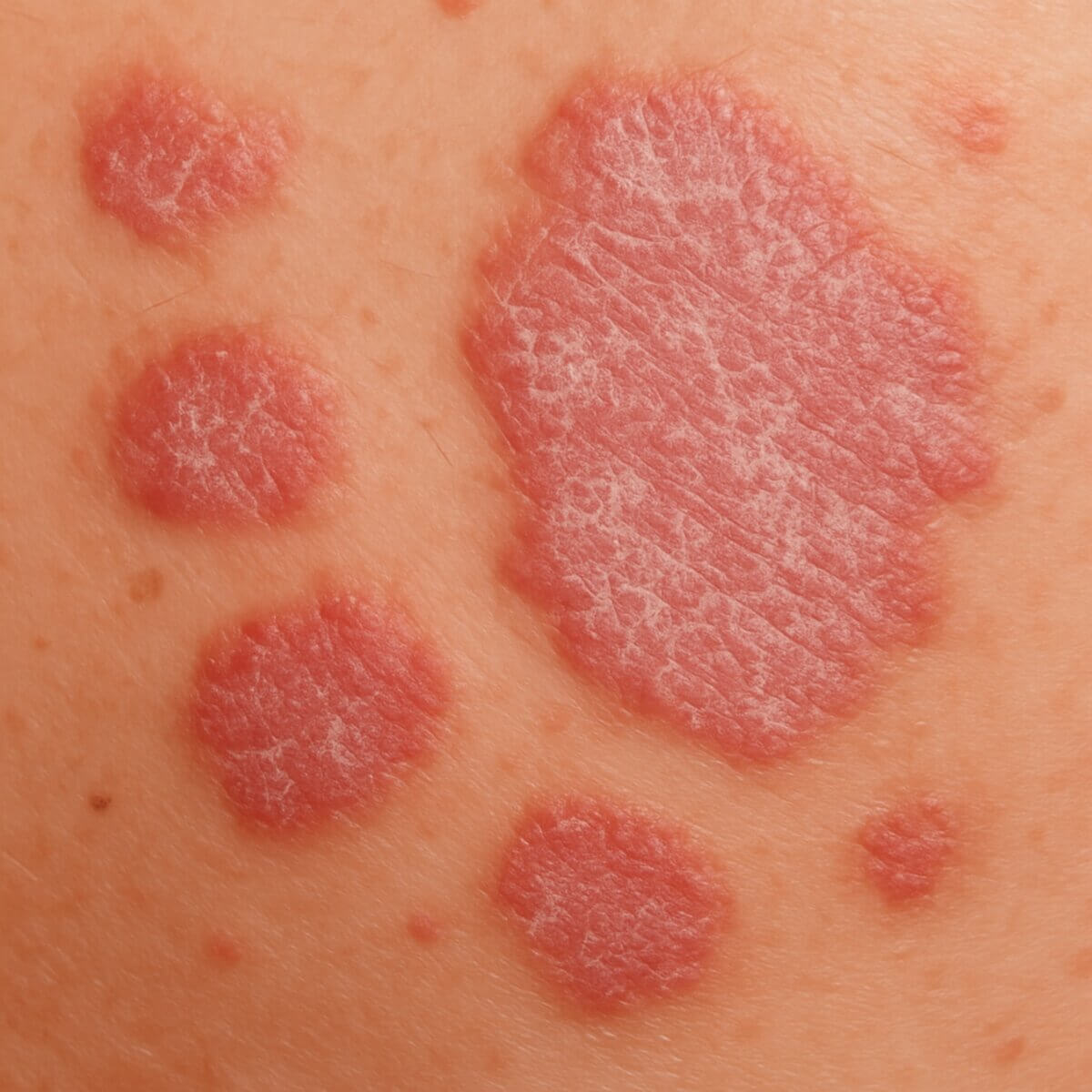
Psoriasis
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonym: Psoriasis-Krankheit
Englisch: psoriasis, psoriatic disease
Definition
Die Psoriasis, deutsch Schuppenflechte, ist eine chronische, schubweise verlaufende Autoimmunerkrankung, die sich klinisch primär als schuppende Dermatose an der Haut, aber auch systemisch an anderen Organen bzw. Organsystemen manifestiert.
Epidemiologie
Die Psoriasis ist mit einer geschätzten Prävalenz von 2–2,5 % der deutschen Bevölkerung und etwa 125 Mio. Patienten weltweit eine der häufigsten Hauterkrankungen.[1] Sie kann grundsätzlich in jedem Lebensabschnitt auftreten, jedoch gibt es deutliche Alterspräferenzen. Der verbreitetere Typ 1 (Frühtyp) tritt überwiegend im 2. bis 3. Lebensjahrzehnt auf. Seltener ist der im 5. Lebensjahrzehnt auftretende Typ 2. Die Prävalenz bei unter 20-jährigen beträgt nur 0,8 %.
Die Prävalenz der Psoriasis ist bei HIV-Patienten deutlich höher als in der Gesamtbevölkerung. Eine HIV-assoziierte Psoriasis sollte daher ausgeschlossen werden. Häufig assoziierte Erkrankungen sind:
- metabolisches Syndrom: arterielle Hypertonie, Dyslipidämie, Diabetes mellitus
- Nichtalkoholische Fettlebererkrankung
- Morbus Crohn
- Uveitis
- Depression: als psychische Folge der stigmatisierenden Hautkrankheit[2], jedoch auch im Rahmen einer neuroinflammatorischen Komponente
Eine Psoriasisarthritis befällt beide Geschlechter gleich häufig, wobei eine psoriatische Spondylitis zwei- bis dreimal häufiger bei Männern auftritt. Bei HLA-B27-positiven Patienten mit Psoriasis besteht ebenfalls eine erhöhte Disposition, eine Spondylarthritis zu entwickeln. HLA-B27 eignet sich allerdings nicht als Suchtest für den Übergang in eine Psoriasisarthritis (PsA), da bei einer PsA nur 25 % der HLA-B27-Tests positiv ausfallen, bei einer ankylosierenden Spondylitis hingegen 90 %.[3]
Ätiopathogenese
Der Grund für die Entstehung der Psoriasis ist derzeit (2024) nicht vollständig geklärt. Pathophysiologisch nimmt man an, dass eine Dysregulation von Immunzellen eine zentrale Rolle spielt.
Genetik
Eine familiäre Häufung der Psoriasis-Krankheit und Zwillingsstudien sprechen für eine wichtige Rolle genetischer Mechanismen. Bisher bekannte Suszeptibilitätsgene reichen jedoch nicht aus, um die Krankheitsentstehung zu erklären. Die Psoriasis wird dem Konzept der "MHC-1-Opathy" zugeordnet, da sie mit HLA-C*06:02 assoziiert ist. Dazu zählen auch die ankylosierende Spondylitis (HLA-B*27) und der Morbus Behçet (HLA-B*51).
Immunsystem
Eine zentrale Rolle in der Pathogenese spielt die Aktivierung Antigen-präsentierender dendritischer Zellen, die in der Folge das Zytokin Interleukin (IL)-23 produzieren. IL-23 führt zu einer Freisetzung von Zytokinen der IL-17-Familie aus CD4- und CD8-positiven T-Zellen.[4] Anschließend kommt es zu einer gesteigerten Proliferation und einer gestörten Differenzierung der Keratinozyten sowie zur Freisetzung von antimikrobiellen Proteinen (z.B. β-Defensin 2, LL-37) und Chemokinen (z.B. CXCL8, CCL20) in der Epidermis. Die Keratinozyten, die normalerweise ca. 28 Tage zur Reifung und Wanderung von der Basalschicht in die Hornschicht der Haut benötigen, tun dies bei der Psoriasis in nur ca. 3–5 Tagen.[5] Die Produktion der epidermalen Zellen kann sogar bis aufs 30-fache erhöht sein. Es kommt also zu einer rasanten Neubildung der Epidermis. Bei histologischer Betrachtung zeigen sich eine Parakeratose, Akanthose, Hyperparakeratose und Papillomatose.
Nach Rekrutierung von neutrophilen Granulozyten bilden sich Munro-Mikroabzesse in der Hornschicht. Die im Rahmen der immunologischen Aktivierung gebildeten T-Zell-Populationen können auch nach kompletter Rückbildung von Hautläsionen in Epidermis und Dermis verbleiben ("tissue-resident memory cells", kurz "Trm"). Diese Gedächtniszellen scheinen zumindest teilweise für neue Krankheitsschübe verantwortlich zu sein.
Studien weisen darauf hin, dass nicht die Keratinozyten selbst, sondern Melanozyten-Proteine der eigentliche Auslöser der Autoimmunreaktion sein könnten. Demnach reagieren die T-Zellen auf das Protein ADAMTSL5, das von Melanozyten mit dem Oberflächenantigen HLA-C*06:02 gebildet wird. ADAMTSL5 wird – möglicherweise als Folge einer früheren Infektion – als fremd erkannt und setzt die typische Entzündungskaskade der Psoriasis in Gang.[6]
Nicht nur in der Haut, sondern auch in den beiden Krankheitsdomänen Knochen/Gelenke und Gefäßsystem kann eine nahezu identische Entzündungssignatur nachgewiesen werden.
Triggerfaktoren
Es wurden zahlreiche Triggerfaktoren identifiziert, die zum einen die Erkrankung selbst oder zum anderen einen Psoriasis-Schub auslösen können.[7] Dazu zählen u.a.:
- Stress: stellt besonders im Erwachsenenalter den wichtigsten Triggerfaktor dar.
- hormonelle Veränderungen: Menstruation, Wechseljahre, Schwangerschaft, Schilddrüsenerkrankungen, etc.
- Infektionen z.B. durch Streptokokken und Staphylokokken: Insbesondere im Kindes- und Jugendalter scheint die Streptokokken-induzierte Tonsillitis ein Triggerfaktor darzustellen. Später spielen die Rauchen-assoziierte Parodontitis sowie die HIV-Infektion eine Rolle.
- bestimmte Arzneimittel (eher untergeordnete Rolle): Betablocker, ACE-Hemmer, Hydroxychloroquin, Lithium, Immuncheckpoint-Inhibitoren, seltener Antibiotika, NSAIDs, Debrisoquin, Mepacrin, Oxprenolol, Pindolol, Practolol, Amiodaron uvm.
- physikalische, chemische und entzündliche Hautreizungen: z.B. Verletzungen, Reibung, Sonnenbrand, Kratzen, Druck, etc.
- Alkoholabusus
- Immunschwäche, z.B. AIDS
Risikofaktoren
Der wichtigste unabhängige Risikofaktor für die Psoriasis-Krankheit ist die Adipositas. Hierbei trägt die Entzündungsreaktion im Fettgewebe mit einer verstärkten Freisetzung von IL-6 und TNF zur systemischen Entzündung bei.
Einteilung
...nach Krankheitsbeginn
- Typ I: früher Krankheitsbeginn (vor dem 40. Lebensjahr), familiär gehäuftes Auftreten (Assoziation mit den Human Leukocyte Antigenen HLA-Cw6, HLA-B13, HLA-B57 und HLA-DR7); meist eher schwerer Verlauf und hohe Rate an Rezidiven
- Typ II: später Krankheitsbeginn (nach 40. Lebensjahr), meist eher mildere Verlaufsform
...nach klinischem Bild
- Psoriasis vulgaris: Auch als chronische "Plaque-Psoriasis" bezeichnet. Erhabene, scharf, unregelmäßig begrenzte, rötliche Plaques mit silbriger Schuppung. Die Herde können unterschiedliche Größe und Form annehmen. Dazu gehören:
- Psoriasis punctata (punktförmig)
- Psoriasis nummularis (münzen-groß)
- Psoriasis anularis (ringförmig)
- Psoriasis gyrata (girlandenartig)
- Psoriasis geographica (landkarten-ähnlich)
- Psoriasis guttata (akut-exanthematische Form mit tropfenförmigen Plaques)
- Psoriasis inversa (atypische Lokalisation, v.a. intertriginös)
- Psoriasis pustulosa
- Psoriasis pustulosa generalisata (Typ Zumbusch)
- Psoriasis pustulosa palmaris et plantaris (Typ Barber)
- Psoriasis arthropathica (Psoriasisarthritis)
- Psoriasis erythrodermica
- Psoriasis seborrhoica
- Psoriasis genitalis
- Psoriasis capitis
- Nagelpsoriasis
Klinik
Haut
Die Psoriasis macht sich durch scharf begrenzte, erythematöse Herde bemerkbar, die mit weißen bis silberfarbenen Schuppen überzogen sind. Meist sind ein oder mehrere abgegrenzte Hautareale betroffen.[7] Prädilektionsstellen sind v.a. die Streckseiten der Extremitäten (Ellenbogen, Knie), das Kreuzbein und der behaarte Kopf (Psoriasis capitis) sowie Handflächen und Fußsohlen (Psoriasis palmoplantaris).
Des Weiteren treten im Rahmen einer Psoriasis häufig Nagelveränderungen auf. Dazu gehören:
- Tüpfelnägel: Stecknadelkopfgroße, napfförmige Einziehungen
- Ölflecken: umschriebene, gelbliche Verfärbungen als Folge des Durchschimmerns der Nagelbettveränderungen
- Splitterblutungen: feine, bräunliche Streifen innerhalb der Nagelmatrix
- evtl. Krümelnagel: völlig zerstörte Nagelplatte
Die Erkrankung geht meist mit einem Juckreiz (Pruritus) einher. Die Patienten kratzen sich, was dazu führt, dass die Schuppen noch deutlicher hervortreten. Die lamelläre Schuppung erinnert an Kerzenwachs (Kerzenfleckphänomen). Durch das Wegfallen der äußeren Hautschicht liegt nur noch eine dünne Schicht der Epidermis frei, das so genannte "letzte Häutchen". Wird dieses letzten Häutchen ebenfalls abgekratzt, so kommt es zu einer punktförmigen Blutung, die als Auspitzphänomen ("blutiger Tau") bezeichnet wird.
Gefäßsystem
Im Rahmen der Psoriasis kann es zu einer Entzündung arterieller Gefäße, insbesondere der Koronararterien, kommen. Zusammen mit einer ausgeprägten Entzündung des perikoronalen Fettgewebes entstehen nicht-kalzifizierende Plaques am Endothel. Die Folgen sind ein 3-fach erhöhtes Risiko für Herzinfarkte und 1,6-fach erhöhtes Risiko für Schlaganfälle. Bei der Entstehung der initialen arteriosklerotischen Plaques sind besonders Zytokine der IL-17-Familie, IL-6 und TNF beteiligt.
Muskuloskelettale Manifestationen
Bei den meisten Psoriasis-Patienten können mittels moderner Bildgebung auch ohne Gelenkbeschwerden bereits Entzündungen der ossären Ansatzpunkte (Enthesen) von Sehnen und Bändern nachgewiesen werden. Grund für die Enthesitis scheinen Mikrotraumata durch mechanische Belastungsreaktionen zu sein. Diese minimalen Verletzungen begünstigen die Invasion von proinflammatorischen Zellpopulationen. Enthesitiden sind somit ein sehr frühes Zeichen einer muskuloskelettalen Beteiligung.
Bei der Psoriasisarthritis liegt meist eine asymmetrische Oligoarthritis (2 bis 5 Gelenke) vor. Die Daktylitis geht mit einer ausgeprägten Tendosynovitis mit Entzündung des subkutanen Fettgewebes und einer Periostitis einher. Zudem findet sich in 25 bis 70 % der Fälle auch eine Beteiligung der Wirbelsäule (axiale Spondylarthritis). Neben der Entzündung der Wirbelkörper (Spondylitis) kommt es auch zu Enthesitiden an den Wirbeln.
siehe Hauptartikel: Psoriasisarthritis, Psoriasisarthritis (Radiologie)
Psyche
Wie andere entzündliche Hautkrankheiten, kann sich die Psoriasis negativ auf die Psyche der betroffenen Patienten auswirken. Gesellschaftliche Ausgrenzung durch eigene Scham und unaufgeklärte Mitmenschen können beispielsweise einen sozialen Rückzug oder Benachteiligungen im Berufsleben auslösen.[8] Oft basiert diese Ausgrenzung auf der falschen Annahme, es handle sich um eine ansteckende Hauterkrankung. Die WHO hat in ihrem "Globalen Bericht zur Schuppenflechte" (2016) die Psoriasis als eine zur Behinderung führende Erkrankung definiert, was die starke Belastung der Lebensqualität der Patienten zum Ausdruck bringen soll.[1]
Diagnostik
Das klinische Bild und der Nachweis der typischen Psoriasis-Zeichen sind wegweisend. Im Zweifelsfall kann eine Hautbiopsie zur Klärung der Diagnose beitragen.
Histologisch sieht man eine Verdickung der Epidermis, die keulenförmig mit der Dermis verzahnt ist. Das Stratum granulosum fehlt oder ist deutlich verschmälert. Die Keratinozyten bleiben unreif und behalten ihren Zellkern auch in den obersten Schichten der Epidermis. Die Epithelschicht ist durch Entzündungszellen infiltriert, wobei CD8+- und CD4+-Zellen dominieren.
Grading
Die Krankheitslast der psoriatischen Hautveränderungen wird mit Hilfe des Psoriasis Area and Severity Index (PASI) erfasst. Dieser wird zum einen anhand des prozentualen Anteils der betroffenen Körperoberfläche (Body Surface Area, BSA) und zum anderen durch die Symptomstärke (Erythem, Schuppung, Dicke der Plaques) bestimmt.[9]
Für spezielle Manifestationsformen sind weitere Scoring-Systeme verfügbar, z.B. der Nail Psoriasis Severity Index (NAPSI).
Differentialdiagnose
Mögliche Differentialdiagnosen der Psoriasis sind u.a.:
Therapie
Die Psoriasis wird abhängig von der Form und vom Schweregrad der Erkrankung therapiert. Dieser wird durch die Krankheitslast (PASI) und die Einschränkung der Lebensqualität – gespiegelt durch den Dermatology Life Quality Index (DLQI) – bestimmt.
Leichte Formen
Patienten, die an einer leichten Form der Psoriasis erkrankt sind, werden mittels topischer Therapien behandelt. Zur lokalen Behandlung gehören u.a. Dithranol (Cignolin), Tazaroten, Glukokortikoide, Teer und Vitamin-D3-Derivate (Calcipotriol, Tacalcitol). Ferner werden Salben mit hohem Harnstoff-Gehalt und Salicylsäure zur Entfernung der Schuppen eingesetzt.
Das Auftragen von Juckreiz-unterdrückenden Gelen sollte vermieden werden, da diese in der Regel die Haut weiter austrocknen.
Mittelschwere und schwere Formen
Bei Patienten mit mittelschwerer bis schwerer Psoriasis kommen Phototherapien, z.B. die selektive Ultraviolettphototherapie (SUP) oder die Balneophototherapie sowie Photochemotherapien (PUVA) zum Einsatz.
Des Weiteren erfolgt eine systemische antipsoriatische Therapie. Sie umfasst u.a. folgende Substanzen, die als Monotherapie sowie in Kombinationstherapien eingesetzt werden:
- Retinoide (Vitamin-A-Abkömmlinge, z.B. Acitretin)
- Methotrexat
- Ciclosporin A
- Glukokortikoide
- Fumarsäureester
- Biologika
- Apremilast
Zur Therapie von psoriatrischen Arthropathien sind NSAIDs, Methotrexat (höher dosiert als bei der rheumatoiden Arthritis), Retinoide, Ciclosporin A und physikalische Therapie geeignet.
Quiz
Quellen
- ↑ 1,0 1,1 WHO; Globaler Bericht zur Schuppenflechte; 2016. Abgerufen am 15.05.2018
- ↑ Pearce DJ1, Singh S, Balkrishnan R, Kulkarni A, Fleischer AB, Feldman SR: The negative impact of psoriasis on the workplace J Dermatolog Treat. 2006;17(1):24-8
- ↑ Ruiz, D.G., Lupi, O.: HLA-B27 frequency in a group of patients with psoriatic arthritis. An Bras Dermatol. 2012;87(6):847-50.
- ↑ Ogawa et al.: Pathogenesis of psoriasis and development of treatment. J Dermatol. 2018
- ↑ Schön et al.: Psoriasis N Engl J Med 2005
- ↑ Arakawa A et al.: J Exp Med. 2015 Dec 14;212(13):2203-12. doi: 10.1084/jem.20151093. Epub 2015 Nov 30. Melanocyte antigen triggers autoimmunity in human psoriasis.
- ↑ 7,0 7,1 Goebeler et al. Basiswissen Dermatologie. 2017
- ↑ Pearce DJ1, Singh S, Balkrishnan R, Kulkarni A, Fleischer AB, Feldman SR: The negative impact of psoriasis on the workplace J Dermatolog Treat. 2006;17(1):24-8
- ↑ S3-Leitlinie 013-001 Therapie der Psoriasis vulgaris Update 2017. Abgerufen am 15.05.2018
Weblinks
Bildquelle
- Bildquelle für Flexikon-Quiz: © FOX / Pexels