Gicht
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonyme: Arthritis urica, Urikopathie
Englisch: gout
Definition
Die Gicht ist die klinische Manifestation einer Hyperurikämie mit Harnsäureausfällung in den Gelenken und anderen Geweben.
Hintergrund
Eine Hyperurikämie ist definiert ab einem Serum-Harnsäurewert von über 6,5 mg/dl (390 µmol/L). Der Grenzwert entspricht der Löslichkeitsgrenze für Urat unter Standardbedingungen (Temperatur 37 °C, pH 7,4).[1] Für verschiedene Populationen existieren jedoch weitere labormedizinische Referenzbereiche.
Epidemiologie
Die Gicht ist neben dem Diabetes mellitus eine der häufigsten Stoffwechselkrankheiten in Industrieländern. Die Prävalenz beträgt ca. 1–2 % und nimmt mit dem Alter zu. Der Erkrankungsgipfel liegt zwischen dem 30. und 40. Lebensjahr. Männer sind etwa 10–20-mal häufiger betroffen, da bei Frauen Östrogene die renale Harnsäureausscheidung fördern.
Die Prävalenz der Hyperurikämie beträgt 15–25 % und ist abhängig von der Ernährung (z.B. purinreiche Ernährung, Alkoholkonsum).
Ätiologie
Harnsäure entsteht als Abbauprodukt von Purinen und wird zu 80 % renal ausgeschieden. Purine werden über die Nahrung aufgenommen und entstehen beim Abbau von körpereigenen Zellen.
Nach der Ätiologie der zugrundeliegenden Hyperurikämie unterscheidet man zwischen der primären und der sekundären Gicht.
Primäre Gicht
Die primäre Gicht tritt bei primärer Hyperurikämie auf. Diese genetisch determinierte Form findet sich in ca. 90 % der Patienten. Dabei liegt fast immer eine Störung der tubulären Harnsäureausscheidung vor. Aggravierende Faktoren sind dann zusätzlich purinreiche und kalziumarme Ernährung sowie vermehrter Konsum von Alkohol und fruktosehaltigen Getränken. Meist ist die primäre Gicht verbunden mit einem metabolischen Syndrom.
Lediglich 1 % der Patienten mit primärer Hyperurikämie weisen eine vermehrte Harnsäuresynthese auf. Ursächlich sind z.B.:
- Lesch-Nyhan-Syndrom
- Kelley-Seegmiller-Syndrom
- gesteigerte Aktivität der PRPP-Synthetase
Sekundäre Gicht
Die sekundäre Gicht entsteht in Folge einer sekundären Hyperurikämie. Ursachen sind u.a.:
- vermehrter Harnsäureanfall:
- Zerfall von Tumorzellen (Tumorlysesyndrom): insbesondere bei Leukämien und nach Chemo- oder Radiotherapie
- hämolytische Anämien
- Psoriasis
- chirurgische Eingriffe
- verminderte Harnsäureausscheidung:
In einigen Fällen liegt auch vermehrte Harnsäurebildung bei gleichzeitig verminderter Harnsäureausscheidung vor, z.B. bei der Glykogenspeicherkrankheit Typ I.
Pathophysiologie
Übersteigt die Serumkonzentration der Harnsäure die Löslichkeitsgrenze, fallen die Salze der Harnsäure (Urate) aus. Sie werden von Granulozyten unter Bildung von Laktat phagozytiert. Bei der anschließenden Apoptose der Immunzellen werden außerdem lysosomale Entzündungsmediatoren freigesetzt. Diese Prozesse führen zu einer Azidose in dem betroffenen Gewebe. Dadurch wird die Löslichkeitsgrenze von Harnsäure weiter herabgesetzt und Uratkristalle fallen vermehrt aus. Alkohol begünstigt (zusätzlich zur Hemmung der renalen Harnsäureausscheidung) die Entstehung eines sauren Milieus durch Hemmung des Citratzyklus.
Für einen Gichtanfall genügt jedoch auch ein plötzlicher Anstieg der Harnsäurekonzentration, sodass nicht zwingend eine Hyperurikämie vorliegen muss. Des Weiteren kann auch ein schneller Abfall der Serumharnsäure aufgrund des Konzentrationsgefälles zwischen Serum und Gewebe einen akuten Gichtanfall auslösen.
Typische Trigger eines akuten Gichtanfalls sind:
- stark purinhaltige Nahrungsmittel (Fleisch, Innereien, Hülsenfrüchte, Fisch, Meeresfrüchte)
- Alkoholexzess
- Fasten
- lokale Unterkühlung
Schreiten die Uratkristallablagerungen in tiefere Knorpelschichten und in das Knochengewebe fort, spricht man von einer chronischen Gicht. Hierbei finden sich Epitheloidzellen, mehrkernige Riesenzellen und Fremdkörpergranulome (Gichttophi).
Klinik
Klinisch werden 4 Stadien der Gicht unterschieden:
Asymptomatische Hyperurikämie
In diesem Stadium wird eine krankhaft erhöhte Harnsäurekonzentration zufällig im Rahmen einer Laboruntersuchung auffällig.
Akuter Gichtanfall
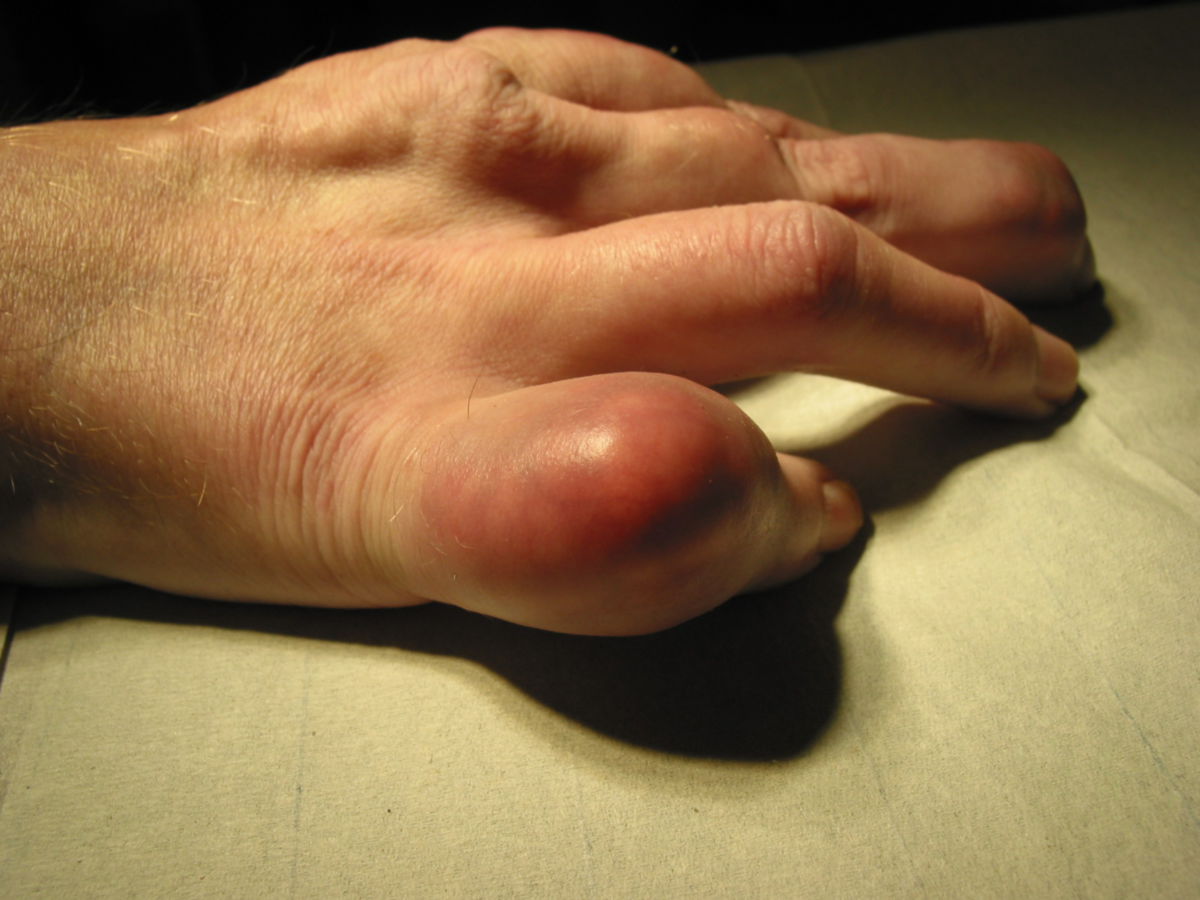
Der akute Gichtanfall (Arthritis urica) entsteht durch Ausfällung von Uratkristallen in den Gelenkinnenraum. Dadurch kommt es zur Ergussbildung sowie zu lokalen und ggf. systemischen Entzündungszeichen. Häufig befallen sind die peripheren, kleinen Gelenke, da dort die Temperatur des Gewebes niedriger ist und Harnsäure somit leichter ausfällt. Meist handelt es sich um eine asymmetrische Oligo- oder Polyarthritis, wobei auch nur ein Gelenk befallen sein kann (Monarthritis):
- Großzehengrundgelenk (Podagra): bei 80–90 % der Patienten. Erstmanifestation in 50 % d.F.
- Sprunggelenk: 15 % d.F:
- Fußwurzel: 15 % d.F.
- Achsenskelett (v.a. Lendenwirbelsäule): 15 % d.F.
- Kniegelenk incl. Patella (Gonagra): 10 % d.F.
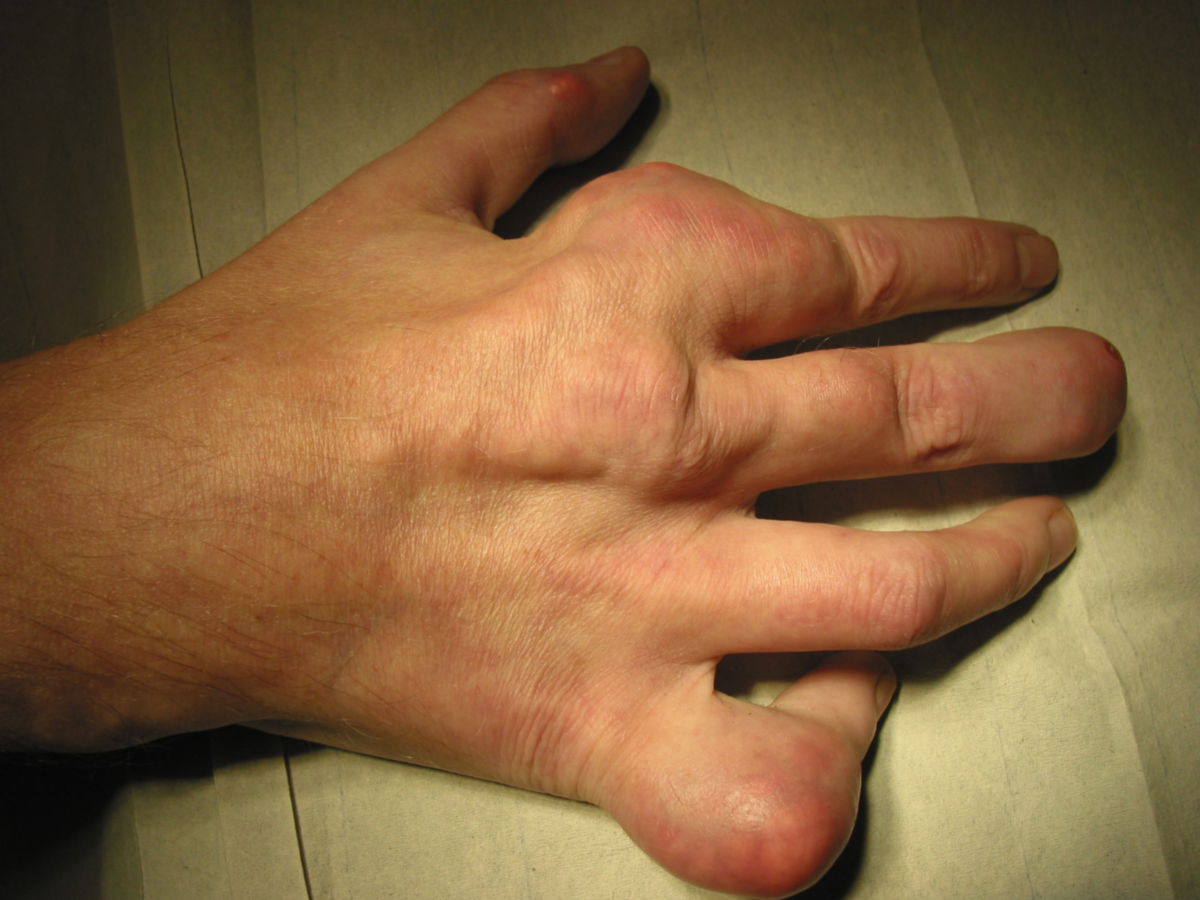
- Hand- und Fingergelenke, v.a. Daumengrundgelenk (Chiragra): 5 % d.F.
- seltener: übrige Zehengelenke, Ellenbogengelenk
Der Gichtanfall tritt typischerweise nachts auf, ist sehr schmerzhaft und klingt nach wenigen Tagen ab.
Interkritische Phase
Als interkritische Phase wird das Intervall zwischen zwei akuten Gichtanfällen bezeichnet. Es verläuft in der Regel ohne Symptome. Die pathologischen Veränderungen an den Gelenken schreiten jedoch ungehindert fort.
Chronische Gicht
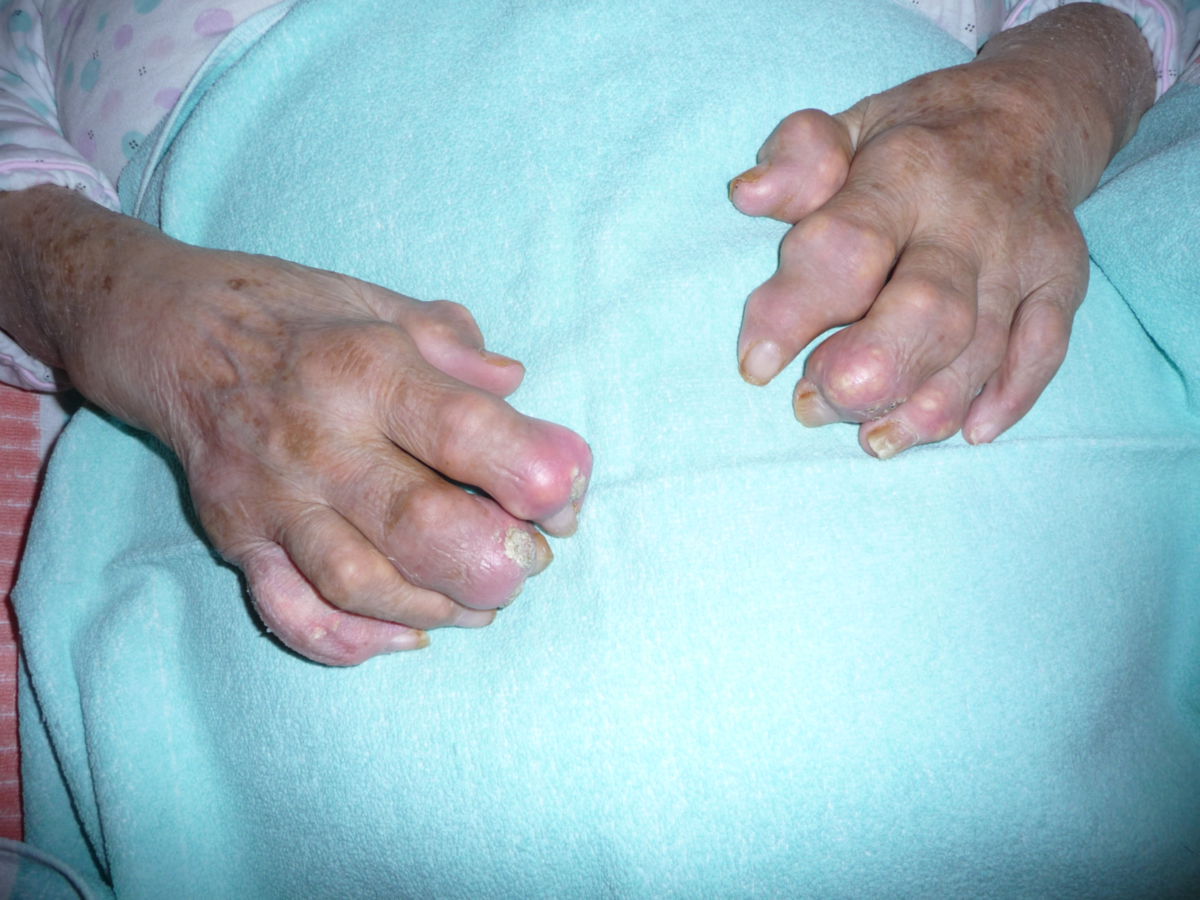
Bei längerem Bestehen und ohne adäquate Therapie entsteht eine chronische Gicht. Heutzutage handelt es sich jedoch um ein seltenes Krankheitsbild. Folgende Manifestationen können dabei beobachtet werden:
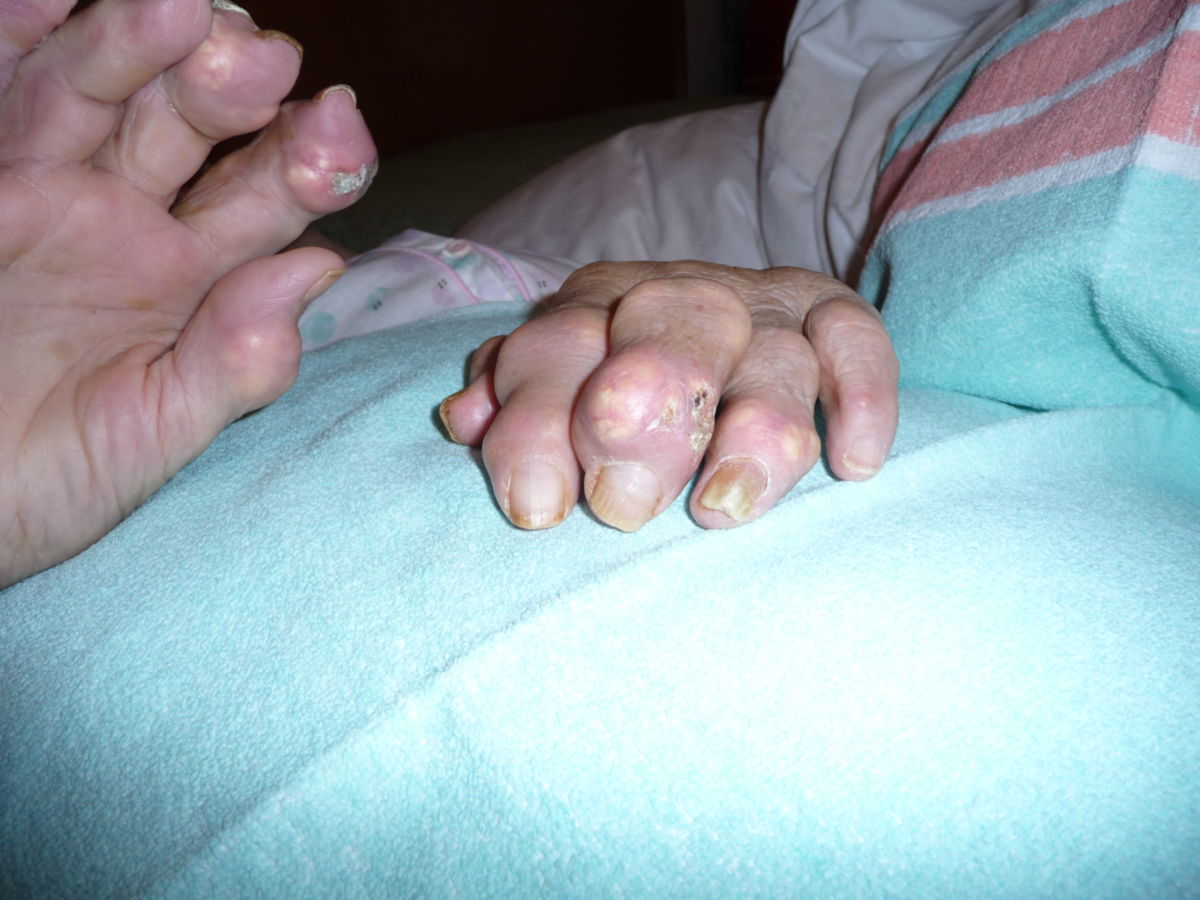
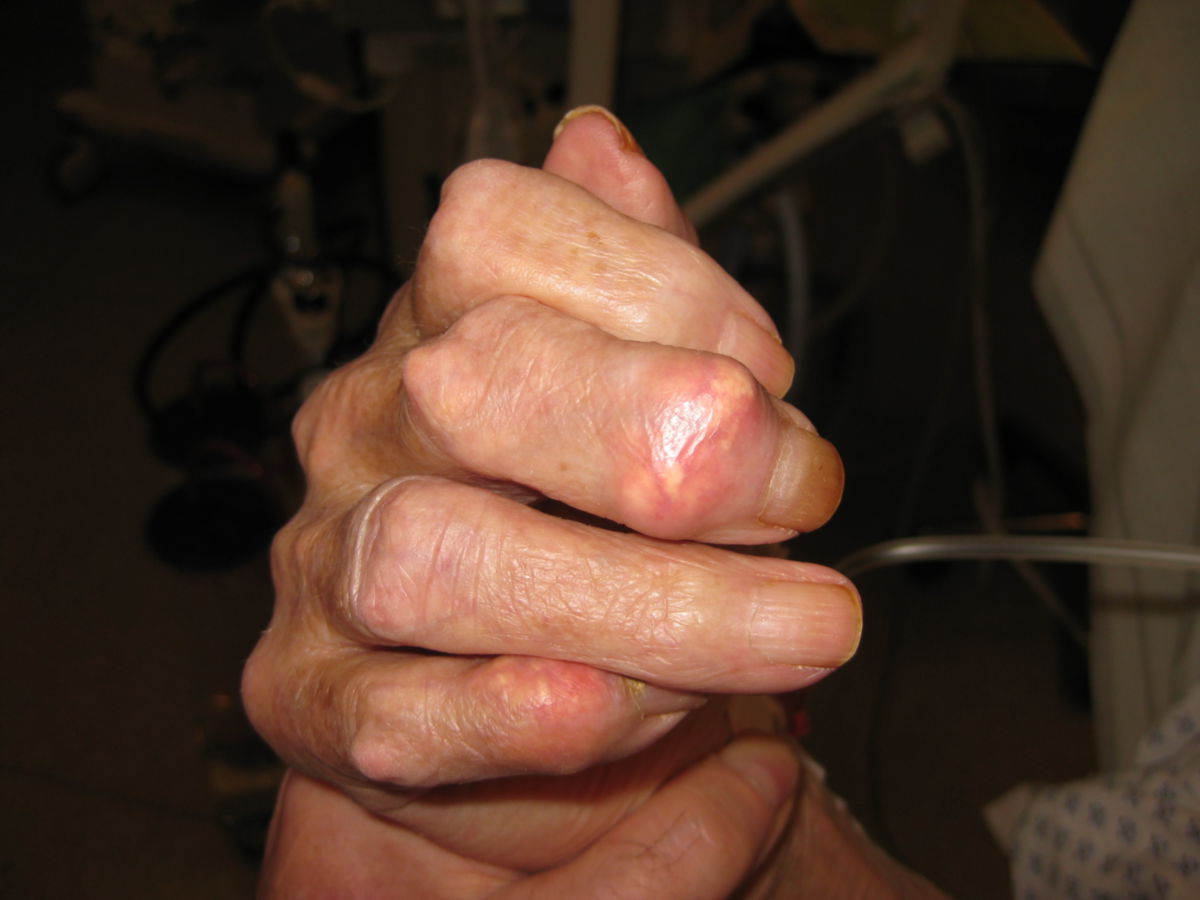
- chronische Gichtarthropathie: rezidivierende Gichtanfälle mit progressiver Gelenkzerstörung
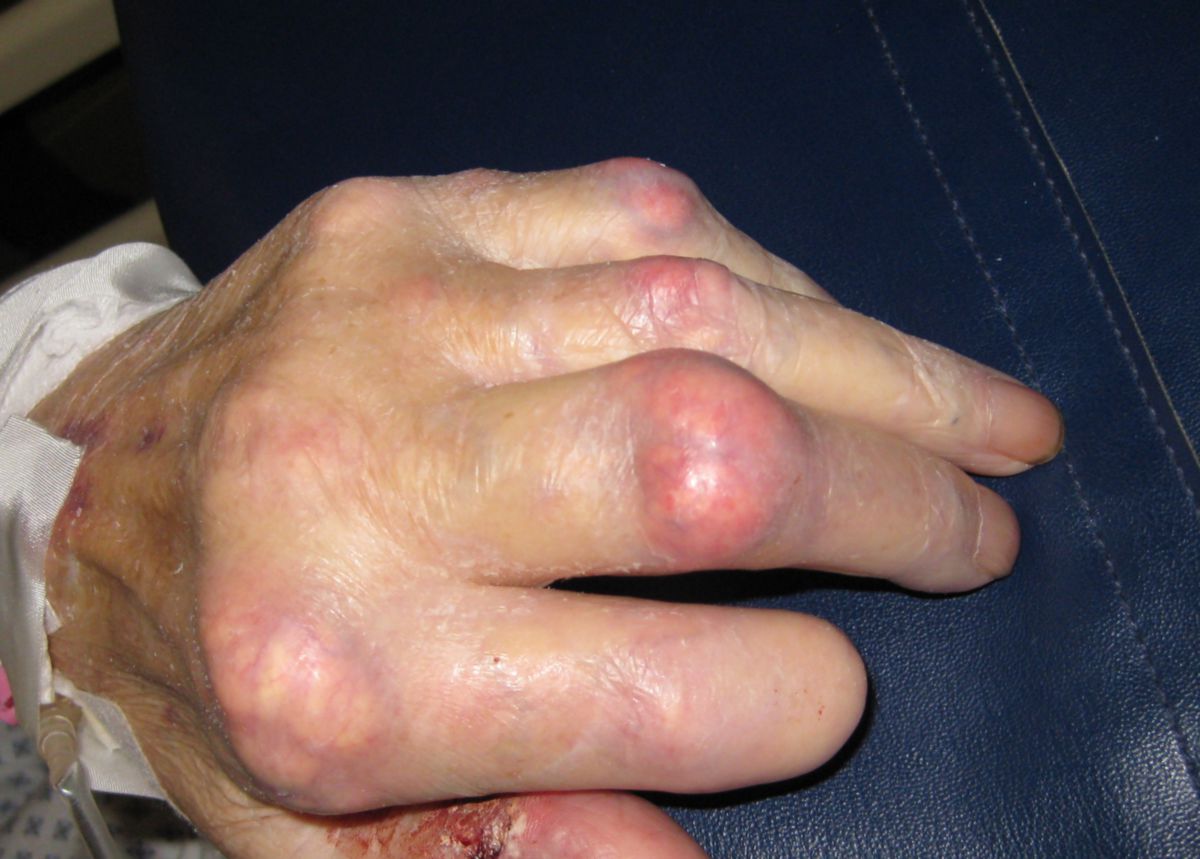
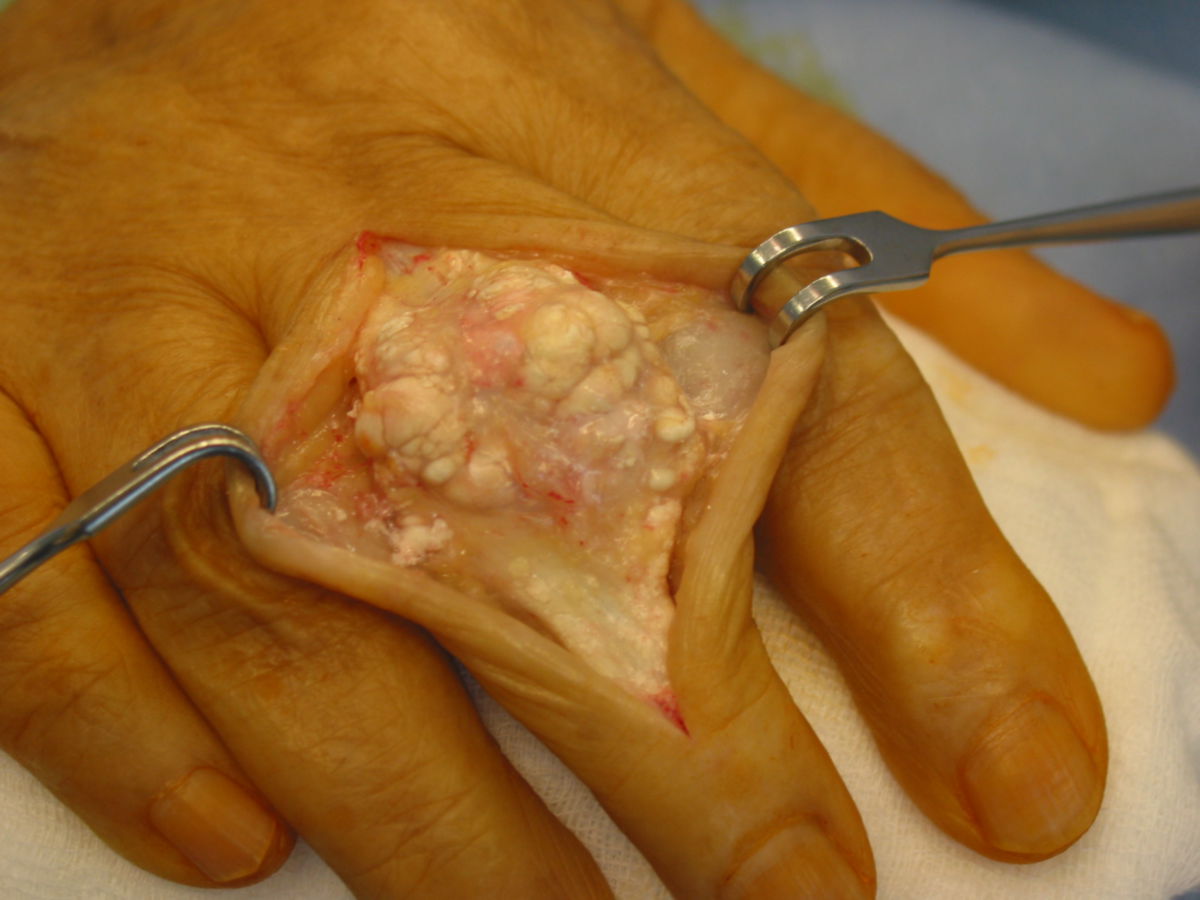
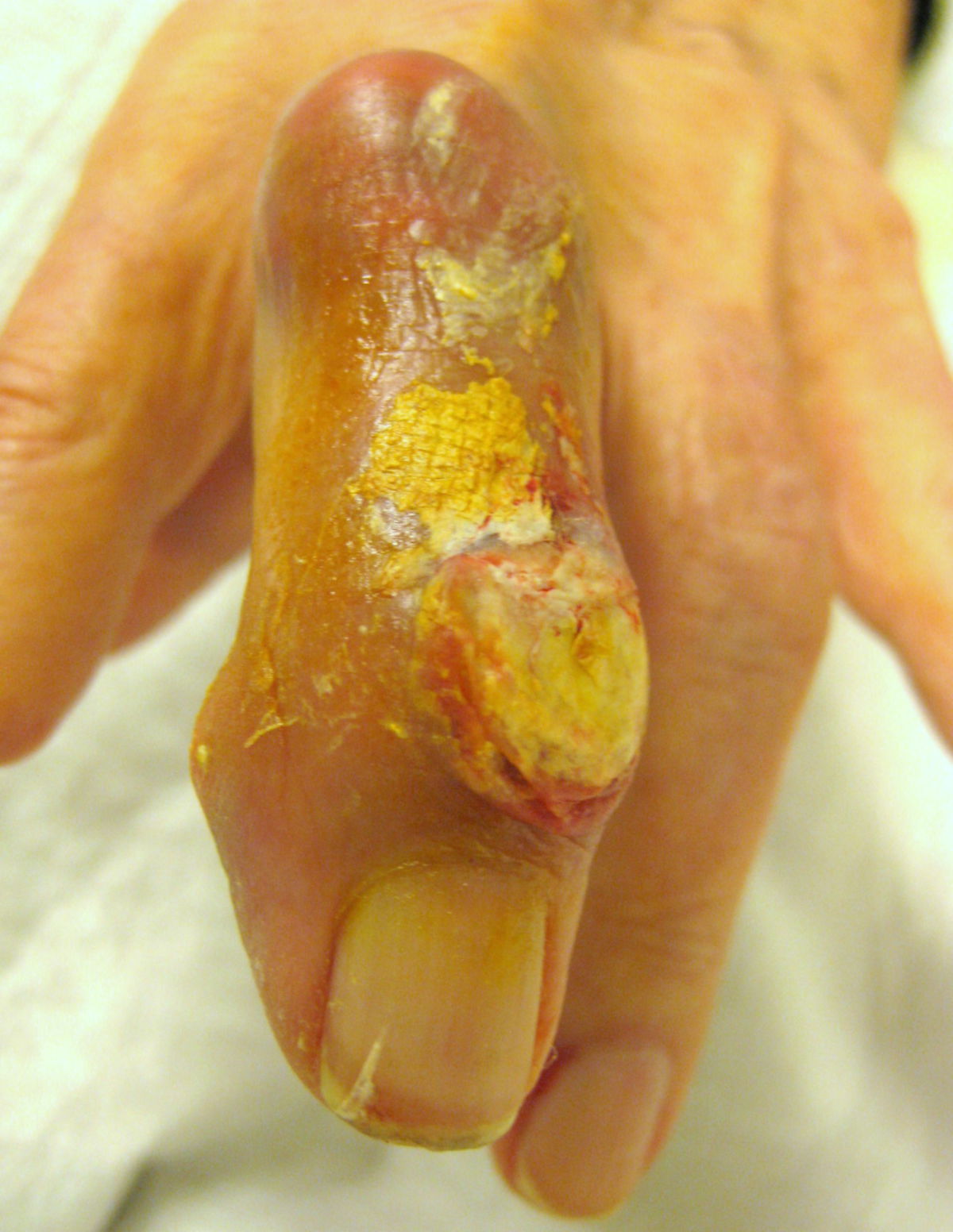
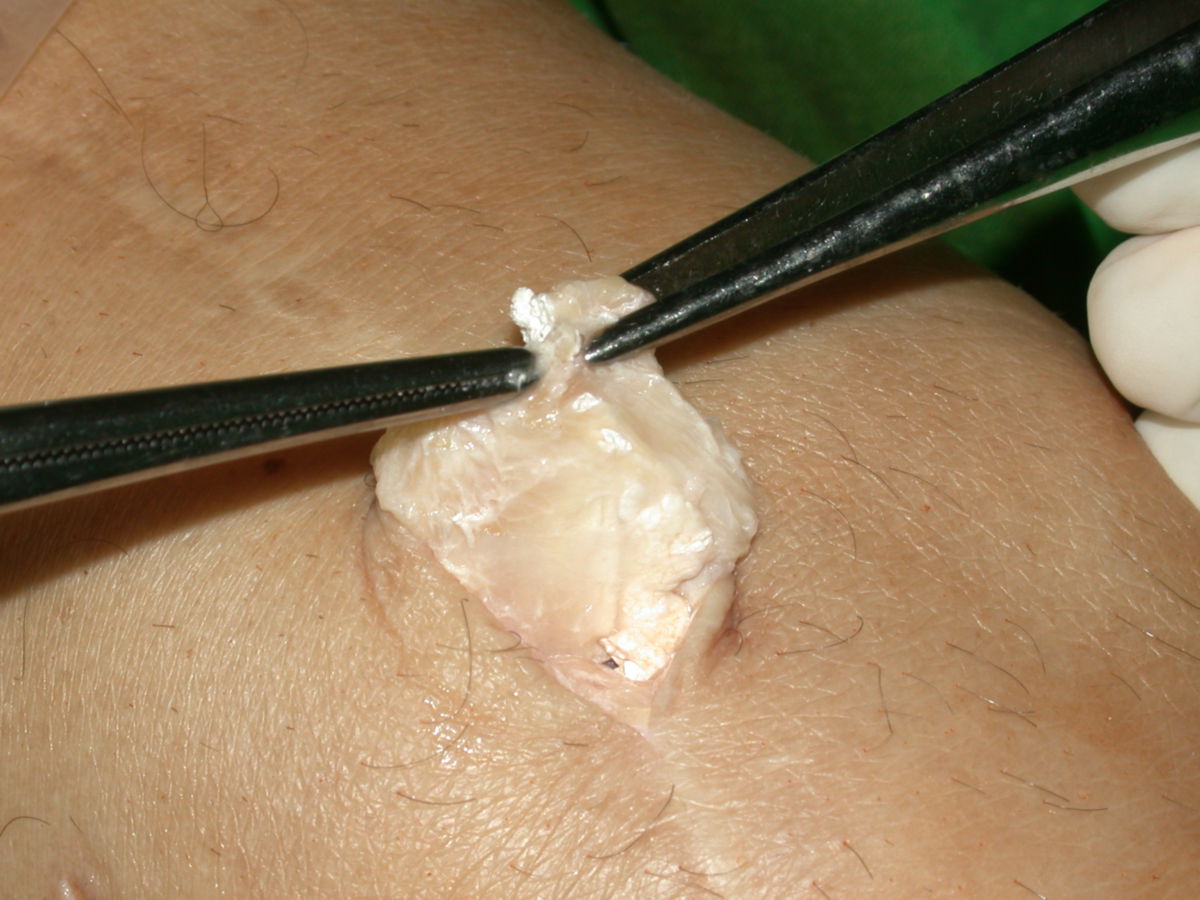
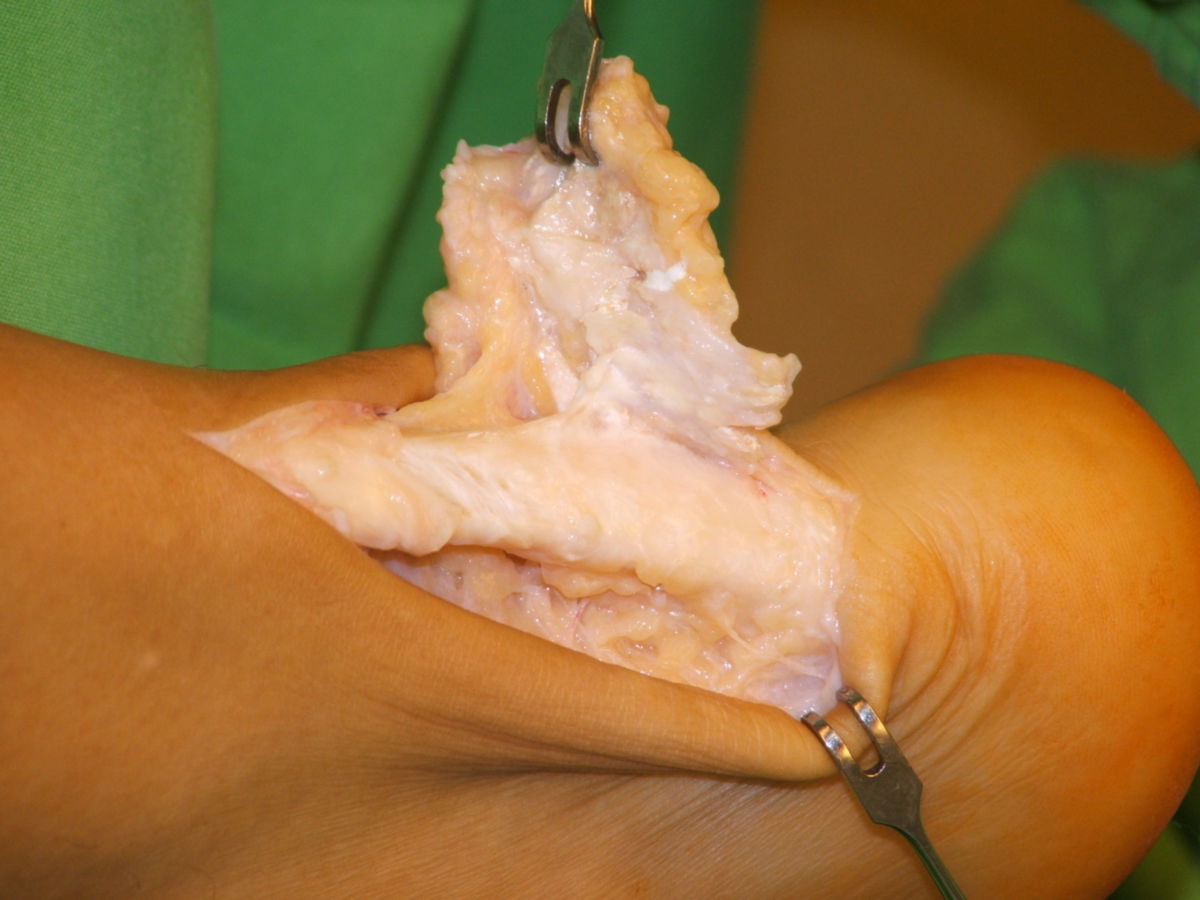
- Gichttophi: Uratablagerungen in und außerhalb der Gelenke, z.B.
- Weichteiltophi: schmerzlose, harte, weißliche Gichttophi in Ohrmuschel, Subkutis, Sehnenscheiden und Schleimbeuteln
- Knochentophi: Uratablagerungen im Knochen
Komplikationen
Komplikationen der Gicht betreffen insbesondere die Niere. Dabei unterscheidet man zwischen:
- chronischer Uratnephropathie: chronische interstitielle Nephritis mit Ablagerung von Natriumuratkristallen, arterieller Hypertonie und Risiko einer progredienten Niereninsuffizienz
- akute Uratnephropathie: akute Verlegung der Nierentubuli und Ureteren bei rascher Erhöhung der Serumharnsäure oder der renalen Harnsäureausscheidung mit Risiko eines akuten Nierenversagens
- Urat-Nephrolithiasis: Ausfällende Uratkristalle begünstigen die Bildung von Nierensteinen (Nephrolithen).
Diagnostik
Die Gicht wird durch eine sorgfältige Anamnese und körperliche Untersuchung des Patienten diagnostiziert. Der Verdacht auf eine Gicht ergibt sich insbesondere bei Vorliegen folgender Faktoren:
- Alkohol- oder Nahrungsexzess in der Anamnese
- akut auftretende, schmerzhafte Monarthritis ohne Prodromi
- Befall eines kleinen peripheren Gelenks oder des Kniegelenks
- Hyperurikämie: jedoch nur bei 2/3 der Patienten während des akuten Anfalls
- Vorliegen von Gichttophi
Anschließend muss eine Nierenfunktionsstörung, ein metabolisches Syndrom sowie eine Tumorerkrankung z.B. durch Bestimmung von Serumkreatinin und Nüchternblutzucker sowie durch Anfertigung eines Differentialblutbildes ausgeschlossen werden.
Gelenkpunktion
In unklaren Fällen kann eine Gelenkpunktion mit Synovialanalyse erfolgen, jedoch handelt es sich nicht um eine Routinediagnostik. Neben einer Leukozytose zeigen sich in der Polarisationsmikroskopie negativ doppelbrechende Natriumuratkristalle.
Bildgebung
Wenn eine Gelenkpunktion nicht möglich ist oder der Verdacht auf eine chronische Gicht besteht, können bildgebende Verfahren herangezogen werden:
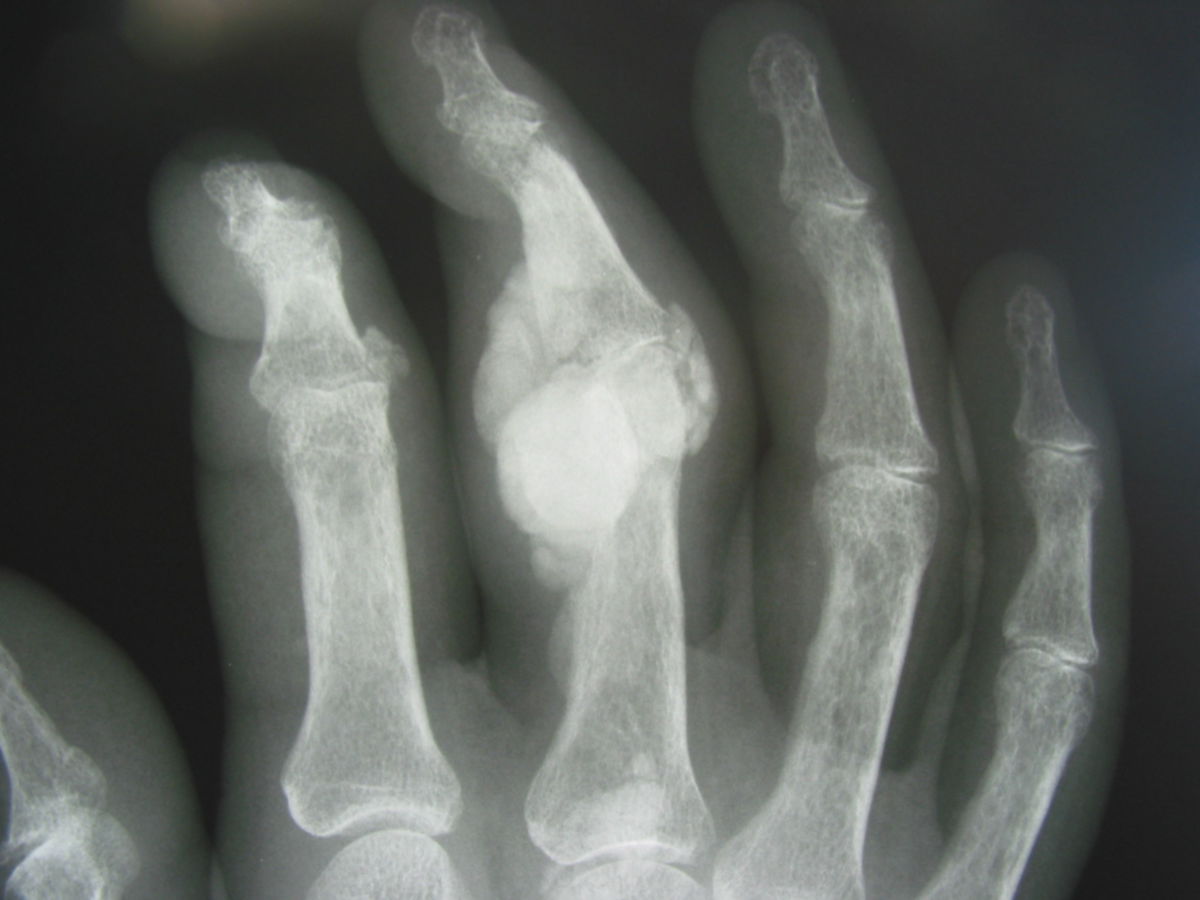
- konventionelles Röntgen: beim akuten Gichtanfall meist unauffällig, bei chronischer Gicht juxtaartikuläre Erosionen mit überhängen Ecken (Tophusstachel), normale Knochendichte und röntgendichte Noduli (Tophi)
- Arthrosonographie: Gelenkerguss, Ablagerungen von Tophi, Erosionen und Doppelkonturzeichen am Gelenkspalt (hyperechogene Linie durch Kristalle und hyperechogene Linie des subchondralen Knochens)
- Dual-Energy-CT (DECT): Nachweis von Natriumuratablagerungen. Aufgrund von spezifischen Abschwächungskoeffizienten können Uratkristalle von Kalziumkristallen unterschieden werden.
- MRT: Pannus, begleitendes Weichteil- und/oder Knochenmarködem, Tophi.
Röntgen
- in den ersten 7–10 Erkrankungsjahren meist unauffällig
- normale Knochendichte
- späte Knorpeldestruktion
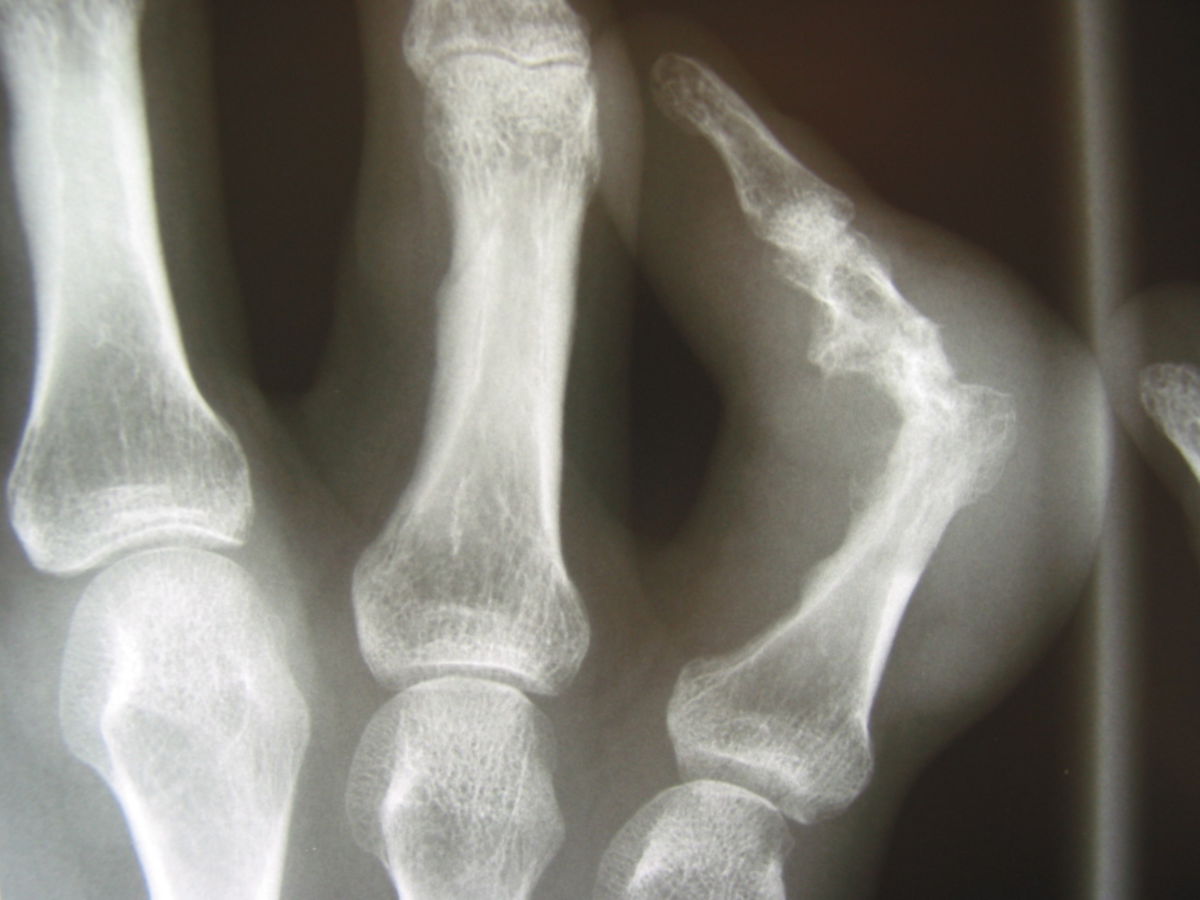
- Erosionen: intra- und juxtaartikulär, scharf begrenzt mit sklerotischen Rändern, z.T. überstehende Knochenkanten (Tophusstacheln)
- Gichttophi: wolkig-amorphe Verdichtung, z.T. mit abgrenzbaren Verkalkungen.
- seltene, eher spät auftretende Veränderungen:
- intraossäre Kalzifikationen: durch intraossäre Penetration von Kristallen. Am häufigsten im distalen Bereich des Os metatarsale I. Können mit Enchondrom oder Knocheninfarkt verwechselt werden.
- Bei großem Tophus und ausgeprägter ossärer Destruktion kann der Eindruck eines Knochentumors entstehen.
Beachte: Radiologisch kann sich Gicht wie jede andere Arthritis in beliebiger Lokalisation darstellen.
MRT
- Gelenkerguss (50 %): hypointens in T1w, hyperintens in T2w
- Pannus: verdickte Synovialis. Hypointens in T1w und T2w mit peripherem Enhancement nach Kontrastmittelgabe
- Erosionen: intraartikulär oder juxtaartikulär
- Begleitendes Weichteil- und/oder Knochenmarködem: hypointens in T1w, hyperintens in T2w
- Gichttophi:
- konstante Darstellung in T1w: intermediäres, homogenes Signal
- variable Darstellung in T2w bzw. flüssigkeitssensitiven Sequenzen (PD-FS, STIR): heterogenes Signal je nach Lokalisation (Weichteile, intraössär) und Kalzifikation. In den meisten Fällen intermediäres bis niedriges Signal.
- Kontrastmittelenhancement
Weitere Diagnostik
Weiterhin spricht ein Therapieansprechen auf Colchicin für eine Gicht (Diagnosis ex juvantibus). Diese diagnostische Maßnahme ist jedoch i.d.R. nicht notwendig.
Differenzialdiagnosen
Klinische müssen folgende Differenzialdiagnosen erwogen werden:
- CPPD (Pseudoogicht) mit Chondrokalzinose
- Oxalose-Arthropathie
- rheumatoide Arthritis
- reaktive Arthritis
- septische Arthritis
- Psoriasisarthritis
- aktivierte Arthrose
Radiologisch kommen folgende Differenzialdiagnosen in Frage:
- rheumatoide Arthritis, CPPD: ähnliches Erscheinungsbild der Erosionen. Verdicktes, hypervaskularisiertes Pannusgewebe/Synovialis
- Amyloidarthropathie: intra- und extarartikuläre Ablagerungen können ähnliches MR-Signalverhalten aufweisen. Kann zu Erosionen führen.
- Pigmentierte villonoduläre Synovialitis (PVNS): Noduli können ähnliches MR-Signalverhalten aufweisen, jedoch ggf. Blooming-Artefakt in Gradientenecho-Sequenzen (GRE). Ggf. prominente Erosionen und subchondrale Zysten.
- Synoviale Osteochondromatose: Kann sich als noduläres Konglomerat mit ähnlichem MR-Signalverhalten darstellen. Erosionen können vorliegen.
- Hyperparathyreoidismus: Brauner Tumor kann bei subchondraler Lokalisation eine Erosion vortäuschen. Hypointens in T1w und T2w. Kann verknöchern.
Therapie
...der Hyperurikämie
Konservative Therapie
Bei einer Gicht sollten grundsätzlich Maßnahmen zur Reduktion einer Hyperurikämie getroffen werden. Dazu zählen:
- Normalisierung des Körpergewichts
- purinarme Kost (< 300 mg Purin pro Tag)
- Reduktion des Konsums von Alkohol und fruktosehaltige Getränke
- ausreichende Flüssigkeitszufuhr (> 1,5 Liter pro Tag)
Medikamentöse Therapie
Eine medikamentöse Harnsäuresenkung mit Gichtmitteln ist indiziert, wenn einer der folgenden Faktoren vorliegt:
- mindestens ein gesicherter Gichtanfall
- chronische Gichtarthritis
- Gichtanfälle in der Anamnese + Hyperurikämie + eingeschränkte Nierenfunktion (eGFR < 90 ml/min/1,73 m2
- Nephrolithiasis
- ggf. bei asymptomatischer Hyperurikämie mit Serumharnsäurewerten > 9 mg/dl bzw. > 535 µmol/l. Derzeit (2020) existieren jedoch keine klaren Grenzwerte.
Ziele der medikamentösen Therapie sind:
- Serumharnsäurewerte von < 6 mg/dl (< 360 µmol/l)
- klinische Remission: keine akuten Gichtanfälle und Zurückbildung von Tophi
Dabei werden folgende Substanzen eingesetzt:
- Urikostatika: Erstlinientherapie mit Allopurinol (oder ggf. Febuxostat unter Berücksichtigung einer evtl. erhöhten kardiovaskulären Mortalität[2])
- Urikosurika: Benzbromaron, Probenecid
Kann keine ausreichende Senkung der Harnsäurewerte erreicht werden, können Urikostatika und Urikosurika auch kombiniert werden. Bei gleichzeitig bestehender Hypertonie sollte Losartan, bei Hyperlipidämie vorzugsweise Fenofibrat eingesetzt werden
In den ersten Wochen nach Therapiebeginn mit Urikostatika oder Urikosurika besteht ein erhöhtes Risiko für das Auftreten von Gichtanfällen. Daher ist nach einem Gichtanfall zwingend eine begleitende Anfallsprophylaxe (Flare-Prophylaxe) notwendig. Dazu gehört:
- einschleichende Dosierung der harnsäuresenkenden Medikamente
- Colchicin in niedriger Dosierung über 3–6 Monate, alternativ NSAR oder niedrigdosierte Glukokortikoide
Bei Urikosurika sind außerdem prophylaktische Maßnahmen indiziert, um das Risiko einer Urolithiasis zu reduzieren. Dazu zählen:
- einschleichende Dosierung
- ausreichende Flüssigkeitszufuhr (> 1,5 Liter/Tag)
- Harnalkalisierung (pH 7)
...des akuten Gichtanfalls
Bei einem akuten Gichtanfall werden NSAR und/oder Glukokortikoide verabreicht. Die Therapie wird bis einige Tage nach Abklingen der Symptomatik fortgesetzt. Bei fehlendem Ansprechen oder Kontraindikationen kommt Colchicin in Frage.
Bei mehr als drei Gichtanfällen pro Jahr oder fehlender Wirksamkeit der genannten Wirkstoffe kann der Interleukin-1β-Antikörper Canakinumab erwogen werden.
Obwohl Kälte ein Risikofaktor für das Ausfällen von Uratkristallen ist, eignet sich die lokale Kryotherapie in der Akutphase zur Schmerzlinderung.
Bereits während des akuten Gichtanfalls kann eine harnsäuresenkende Therapie begonnen werden.
...der komplizierten Gicht
Bei häufigen akuten Gichtanfällen, chronischer Gicht (incl. Gichtarthropathie und chronischer Niereninsuffizienz) sollte der Harnsäurewert auf < 5 mg/dl gesenkt werden. In einigen Fällen ist der Einsatz des Urikolytikums Pegloticase sinnvoll. Es ist jedoch in Deutschland nicht zugelassen und muss über internationale Apotheken erworben werden. Dabei sind potentiell schwere Nebenwirkungen zu berücksichtigen.
Prophylaxe
Durch Verhaltensmaßnahmen (z.B. Essgewohnheiten) kann eine Hyperurikämie und eine damit einhergehende Gicht vermieden werden. In besonderen Situationen, z.B. bei geplanter Chemotherapie, kann neben Urikostatika und Urikosurika auch das Urikolytikum Rasburicase zur Hyperurikämie-Prophylaxe eingesetzt werden.
Literatur
- S3-Leitlinie Diagnostik und Therapie der Gicht. AWMF Registernummer 060 - 005, abgerufen am 09.10.2024
Quellen
- ↑ Reuss-Borst MA Hyperuricemia. When and how to treat?, Internist (Berl). 2016 Feb;57(2):194-201, abgerufen am 21.01.2020
- ↑ Febuxostat Rote-Hand-Brief, 27.06.2019, abgerufen am 21.01.2020