Seborrhoisches Ekzem
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonyme: Seborrhoische Dermatitis, Morbus Unna
Englisch: seborrheic dermatitis, seborrheic eczema, seborrhea
Definition
Das seborrhoische Ekzem ist ein meist chronisches oder in Schüben auftretendes Ekzem, das bevorzugt in talgdrüsenreichen Hautarealen auftritt. Es ist umstritten, ob es sich um eine eigenständige Erkrankung oder um eine Normvariante der Haut handelt.
- ICD10-Code: L21
Einteilung
Je nach Manifestationszeitpunkt unterscheidet man zwischen:
- Seborrhoisches Ekzem Typ I (Dermatitis seborrhoides infantum): selbstlimitierender Verlauf bei Säuglingen
- Seborrhoisches Ekzem Typ II: Manifestationsform bei Erwachsenen
Epidemiologie
Zur Prävalenz des seborrhoischen Ekzems gibt es keine exakten Zahlenangaben. Behandlungsbedürftige Fälle treten bei ca. 3-10 % der Bevölkerung auf. Die Erkrankung tritt häufiger beim männlichen Geschlecht auf. Typisches Manifestationsalter sind die ersten 3 Lebensmonate (Typ I) sowie das 4. Lebensjahrzehnt (Typ II).
Ursachen
Die genaue Ursache des seborrhoischen Ekzems ist derzeit (2020) nicht vollständig geklärt. Folgende prädisponierende Faktoren spielen vermutlich eine Rolle:
Vermehrte Talgdrüsenproduktion
Eine vermehrte Talgdrüsenaktivität ist ein wesentlicher prädisponierender Faktor, insbesondere bei Säuglingen, deren Talgdrüsenaktivität durch eine temporär erhöhte Androgenbildung der Nebennierenrinden gesteigert ist.
Die vermehrte Talgproduktion erklärt auch die Prädilektionsstellen des seborrhoischen Ekzems in sog. seborrhoischen Arealen sowie das gehäufte Auftreten beim Parkinson-Syndrom aufgrund der begleitenden Seborrhö.
Mikrobielle Einflüsse
Bei Personen mit seborrhoischem Ekzem ist in den betroffenen Hautarealen ein erhöhter Gehalt an Bakterien sowie Hefepilzen (v.a. Malassezia furfur, Pityrosporum ovale) auffindbar. Bei erkrankten Säuglingen lässt sich oft Candida albicans in den Hautveränderungen sowie im Stuhl nachweisen. Des Weiteren ist bei ihnen eine Sensibilisierung gegenüber Candida albicans typisch.
Außerdem können die bakterielle Zersetzung des Talg-Schweiß-Films an der Hautoberfläche sowie vermehrt vorkommende Staphylokokken pathogenetisch bedeutsam sein.
Immundefizienz
Erkrankungen, die mit einer Immundefizienz einhergehen, z.B. eine HIV-Infektion, erhöhen das Risiko eines seborrhoischen Ekzems. Ein florides seborrhoisches Ekzem mit rascher Ausbreitung sollte Anlass geben, den Immunstatus des Patienten zu überprüfen.
Weitere Faktoren
Ein schweres seborrhoisches Ekzem am Capillitium manifestiert sich ähnlich wie eine Psoriasis. Bei erwachsenen Patienten kann sich über das Köbner-Phänomen aus einem seborrhoischen Ekzem eine Psoriasis entwickeln. Man spricht hierbei auch von einer Seborrhiasis. Dem Ekzem liegt in diesem Fall vermutlich eine allergische Reaktion Typ IV zu Grunde.
Des Weiteren findet sich seborrhoisches Ekzem gehäuft bei Patienten mit Trigeminusschädigung, Poliomyelitis sowie in kalten Jahreszeiten und in Stresssituationen. Betablocker können zu einer erhöhten Schubaktivität führen.
Prädilektionsstellen
Typische Prädilektionsstellen sind:
- Capillitium (behaarte Kopfhaut)
- Gesicht:
- Haaransatz
- Bartregion
- Koteletten
- Augenbrauen
- Glabella
- Nasolabialfalten
- retroaurikuläre Region
- lateraler Hals
- Prästernale Region
- Achselhöhlen
- Leisten
Nur selten breitet sich die Erkrankung auf den ganzen Körper aus.
Klinik
Das seborrhoische Ekzem äußert sich durch erythematöse Plaques mit leichter pityriasiformer, fettig-gelblicher Schuppung. Die Effloreszenzen können konfluieren. Sie können mit unterschiedlich ausgeprägtem Juckreiz einhergehen. Je nach Lokalisation zeigen sich folgende Besonderheiten:
- Capillitium: wenig scharf begrenzte, flächtige Rötungen mit dichter, nicht festhaftender, weißer Schuppung, meist kein Überschreiten der Haaransatzgrenzen, nur geringer Juckreiz
- Gesicht: typischerweise lichtprovoziertes Ekzem
- retroaurikulär: Neigung zu Fissuren mit erhöhtem Risiko von bakteriellen Sekundärinfektionen sowie irritativen Ekzemen
- Rumpf: figurierte, scharf begrenzte Papeln oder Plaques, meist geringe Schuppung, da sich die Schuppen durch vermehrtes Schwitzen ablösen oder durch Kleidung abreiben.
Formen
Seborrhoisches Ekzematid
Als seborrhoisches Ekzematid bezeichnet man die mildeste Ausprägungsform. Dabei findet sich eine starke Seborrhoe, eine Hyperhidrose sowie eine fettig-gelbliche, pityriasisforme Schuppung aus unregelmäßigen, scharf begrenzten Erythemen. Juckreiz fehlt oder ist nur gering ausgeprägt. Typischerweise zeigt sich ein chronischer Verlauf.
Bevorzugt bei jungen Frauen kann auch lediglich die Paranasalregion betroffen sein (Erythema paranasale).
Blepharitis chronica eczematosa
Als Blepharitis chronica eczematosa wird ein seborrhoisches Ekzem an den Lidern bezeichnet. Sie kann auch die einzige Manifestation eines seborrhoischen Ekzems darstellen.
Disseminiertes seborrhoisches Ekzem
Ein disseminiertes seborrhoisches Ekzem kann sich akut oder subakut entwickeln, entweder ohne erkennbare Ursache oder nach Irritation bereits vorhandener Herde (z.B. nach Sonnenexposition oder durch irritierende topische Behandlung). Die neuen Effloreszenzen sind stark entzündlich und exsudativ ausgeprägt. Dabei sind auch Axillen, die submammäre Region, Mamillen, Nabel, Genitalregion und große Gelenkbeugen betroffen. Typischerweise sind die Effloreszenzen symmetrisch, z.T. konfluierend ausgeprägt. Des Weiteren können sie erodieren, nässen und verkrusten. Das Erscheinungsbild des disseminierten seborrhoischen Ekzems zeigt eine große Ähnlichkeit zu einem intertriginösen Ekzem.
Pityriasiformes Seborrhoid
Das pityriasiformes Seborrhoid ist eine seltene Verlaufsform mit akut oder subakut auftretendem, rumpfbetontem Exanthem. Es manifestiert sich mit runden oder ovalen, entsprechend den Hautspaltlinien ausgerichteten, entzündlich geröteten Herden mit einer leichten, meist zentral betonten pityriasiformen Schuppung. Die Effloreszenzen können zu größeren Arealen konfluieren. Dabei können auch die distalen Extremitäten sowie Gesicht und Nacken betroffen sein. Im Gegensatz zur Pityriasis rosea fehlen die Primärplaque und eine Collerette-Schuppung.
Seborrhoische Erythrodermie
Das seborrhoische Ekzem ist bei älteren Patienten eine häufige Ursache für eine Erythrodermie, insbesondere bei nicht tolerierter topischer Behandlung oder Kontaktsensibilisierung. Die seborrhoische Erythrodermie ist abzugrenzen von einer Altersmelanoerythrodermie mit Kachexie und Lymphknotenschwellung sowie vom Sézary-Syndrom.
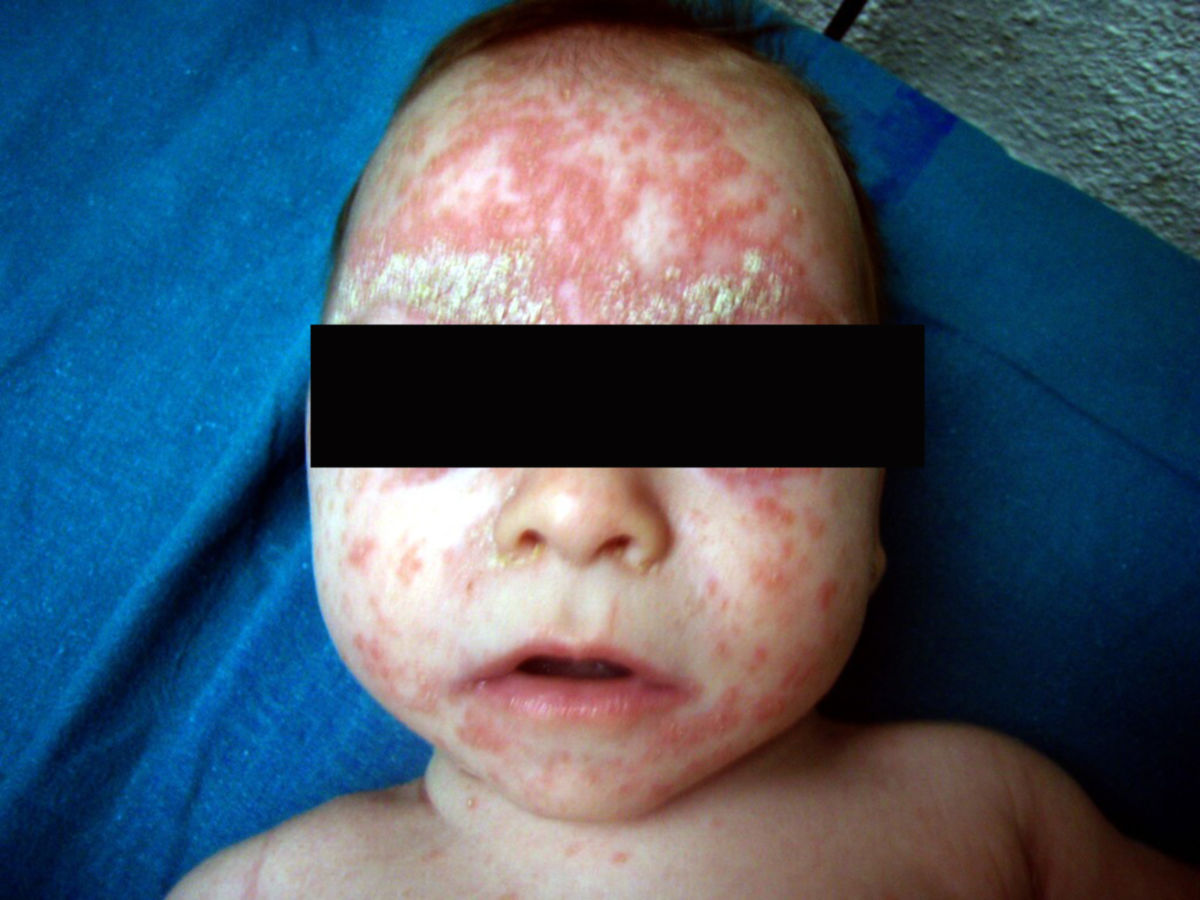
Dermatitis seborrhoides infantum
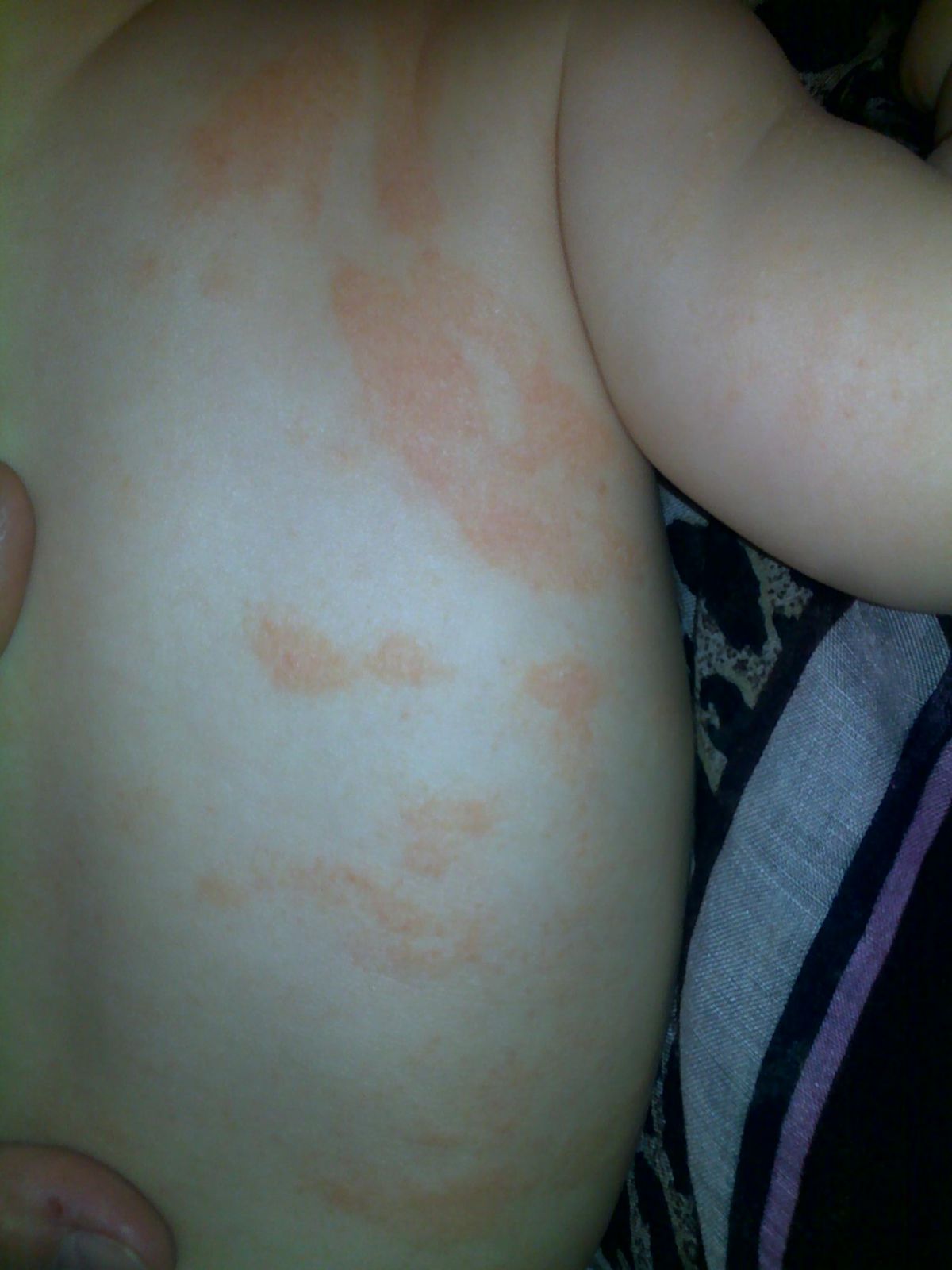
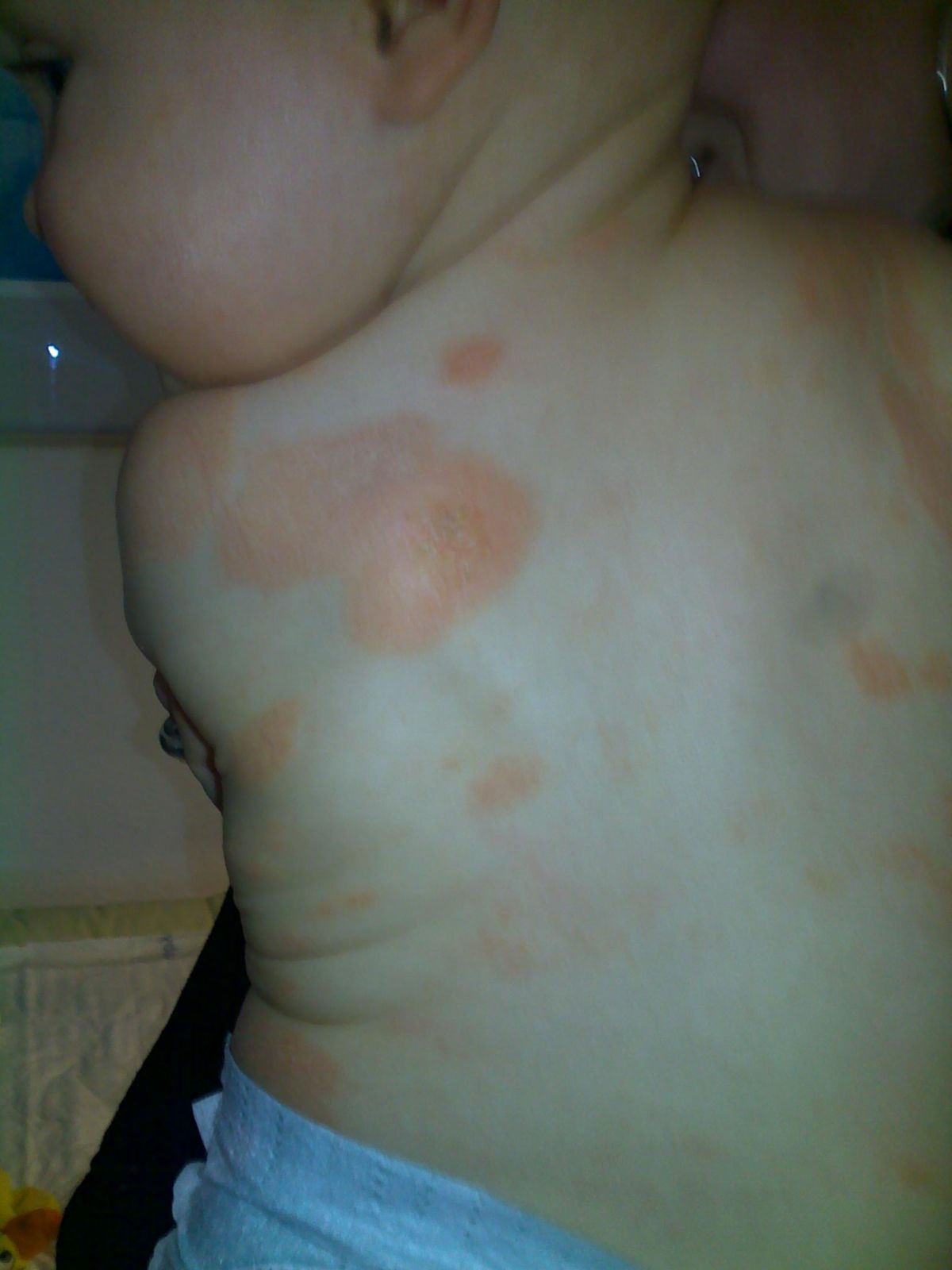
Das seborrhoische Ekzem bei Säuglingen manifestiert sich mit flächenhaften Erythemen und fettigen Schuppen. Es kommt gehäuft bei atopischer Diathese und Neigung zu Psoriasis vor. Es ist meist auf die ersten 3 Lebensmonaten beschränkt, kann aber noch innerhalb der ersten 18 Monate auftreten. Prädilektionsstellen sind die Scheitelregion, mittlere Gesichtspartien, Hals- und Brustfalten sowie große intertriginöse Körperfalten.
Die starken Auflagerungen fettiger, verdickter und durch Einrisse gefeldeter Schuppen ohne entzündliche Rötung am Capillitium werden auch als "Gneis" bezeichnet. Es kann das einzige Zeichen eines seborrhoischen Ekzems bleiben. Im Verlauf sind häufig - begünstigt durch Wärme und Feuchtigkeitsstau - Hautfalten, Axillen, Anogenitalregion und Windelgegend von scharf begrenzten, nässenden Veränderungen betroffen. Streuherde am Rumpf können vorkommen. Hier spricht man auch von einem Psoriasoid. Eine seborrhoische Erythrodermie tritt nur selten auf, bakterielle und mykotische Infektionen durch Staphylococcus aureus, Pseudomonas aeruginosa, Candida albicans oder Epidermophyton floccosum finden sich häufiger. Der Verlauf ist chronisch, aber in der Regel selbstlimitierend.
Als Komplikation kann eine Erythrodermia desquamativa (Morbus Leiner) auftreten. Hierbei zeigt sich eine Hautrötung mit fettig-lamellöser Schuppung sowie ggf. Allgemeinsymptomen (Fieber, Anämie, Diarrhö). Vermutlich handelt es sich nicht um ein eigenständiges Krankheitsbild, sondern um eine generalisierte Ekzemreaktion bei Kindern mit Immundefekten.
Diagnose
Die Diagnose eines seborrhoischen Ekzems wird in der Regel klinisch gestellt. Zum Ausschluss von Differentialdiagnosen kann ein Hautabstrich mit anschließender mikrobiologischer Kultur oder eine Hautbiopsie durchgeführt werden.
Histopathologie
Histopathologisch zeigt das seborrhoische Ekzem lediglich unspezifische Zeichen:
- Akanthose der Epidermis mit Hyper- und Parakeratose
- geringe Spongiose
- geringes Ödem im oberen Korium
- perivaskuläre, lymphohistiozytäre Infiltrate
Differentialdiagnosen
Die klinische Abgrenzung eines seborrhoischen Ekzems zur Psoriasis vulgaris kann schwierig sein. Die Psoriasis tritt meist über die Stirn-Haar-Grenze hinaus auf und die Schuppung der Herde ist trockener. Außerdem können typische Psoriasisphänomene an den Hautläsionen (z.B. Auspitzphänomen), Nagelveränderungen (z.B. Tüpfelnägel) sowie die Familienanamnese bei der Diagnose helfen.
Die weiteren Differenzialdiagnosen ergeben sich je nach Lokalisation:
- Capillitium: Tinea capitis, Lichen simplex, atopisches Kopfhautekzem, Pediculosis capitis, kontaktallergisches Ekzem (z.B. durch Haarfärbemittel)
- Kopf und Gesicht: Impetigo contagiosa, allergisches Kontaktekzem durch Brillenrahmen (v.a. retroaurikulär)
- Ohr: Otomykose (sehr selten)
- nasolabial: periorale Dermatitis (eher papulöse Veränderungen, kann durch topische Glukokortikoide verursacht sein)
- intertriginös: Morbus Hailey-Hailey, intertriginöse Kandidose
- disseminiert: Pityriasis rosea, streuende bzw. hämatogene Kontaktekzeme
- seborrhoische Erythrodermie: Altersmelanoerythrodermie, Sézary-Syndrom
Das seborrhoische Ekzem des Säuglings muss insbesondere vom atopischen Ekzem abgegrenzt werden. Hierbei manifestieren sich die stärker juckenden Hauterscheinungen meist erst ab dem 3. Lebensmonat. In der Familie finden sich gehäuft atopische Erkrankungen. Bei einem ausgeprägten seborrhoischen Ekzem muss auch eine Psoriasis und eine Skabies augeschlossen werden. Bei therapieresistenten Verläufen mit Hepatosplenomegalie und reduziertem Allgemeinzustand kommt eine Langerhans-Zell-Histiozytose in Frage.
Therapie
Ein seborrhoisches Ekzem kann derzeit (2020) nicht geheilt werden. Meist bessern sich die Symptome unter Therapie, rezidivieren jedoch nach Absetzen der Medikamente.
Hautpflege
Generell sollten keine Hautpflegemittel mit einem hohen Fettgehalt, sondern austrocknende, aber Feuchtigkeit-spendende Externa verwendet werden. Die Hautpflege mit seifenfreien Syndets kann eine Besserung des Befundes bewirken.
Topische Therapie
Bei Kopfherden kann eine Langzeittherapie mit ketoconazol-, clotrimazol- oder ciclopiroxhaltigen Waschlösungen eine Reduktion der übermäßgen Hefenbesiedlung bewirken. Antiseborrhoische Haarwaschmittel mit keratolytischen und antimikrobiellen Zusätzen (Selendisulfid, Zinkpyrithion, Salizylsäure oder Teer) kommen für die Kopfwäsche in Betracht. Des Weiteren können Kopftinkturen mit Schwefel, Salizylsäure, Resorcin oder Östrogenen eingesetzt werden.
Bei stärker entzündlich veränderten Herden sind kurzfristig Glukokortikoide notwendig. Dabei werden Lösungen, Cremes, Lotionen oder Gele bevorzugt. Folgendes Vorgehen wird empfohlen:
- dreimal wöchentliches, abendliches Auftragen der glukokortikoidhaltigen Substanz (z.B. Mometason) mit anschließender Okklusion (z.B. Einmalduschhaube)
- morgens Kopfwäsche
- anschließend Applikation einer alkoholischen Glukokortikoidtinktur
- über Nacht ggf. Entfernung von Schuppenkrusten durch Salizylsäure (3-5 %) in Benzoeschmalz (Adeps benzoatus) oder Lygal®-Kopfsalbe über Nacht mit anschließender Kopfwäsche
Seborrhoische Ekzeme im Gesicht oder am Körper werden ebenfalls mittels ketoconazol- oder ciclopiroxhaltigen Cremes behandelt. Zur Reinigung sollten alkalifreie Waschmittel verwendet werden. Metronidazolhaltige Gele oder Cremes sowie lithiumsuccinathaltige Salben können für Herde im Gesicht erwogen werden. Schwere Formen bedürfen einer glukokortikoidhaltigen Creme oder einer Behandlung mit Calcineurin-Inhibitoren (Tacrolimus oder Pimecrolimus).
Systemische Therapie
In bestimmten Fällen kann eine systemische Therapie mit Ketoconazol oder Itraconazol erwogen werden. Eine antibiotische Therapie nach Antibiogramm kommt nur bei Sekundärinfektion in Frage. Glukokortikoide in mittlerer Dosis (z.B. Prednisolon 40-60 mg/d) sind bei disseminiertem Ekzem indiziert. Außerdem kann niedrig dosiertes Isotretinoin (z.B. 10 mg/d) eine Besserung des seborrhoischen Ekzems bewirken.
Therapie bei Säuglingen
Beim seborrhoischen Ekzems des Säuglings müssen Wäsche und Windeln häufig gewechselt und auf eine leichte Bekleidung geachtet werden. Die Schuppen der Kopfherde werden mit 3%iger Salizylsäure abgelöst. Anschließend können nichthalogenierte Glukokortikoid-Cremes aufgetragen werden. Sekundärinfekte müssen topisch antimikrobiell behandelt werden (z.B. Amphotericin B, Nystatin oder Imidazole bei Candida-Infektion). Zur Behandlung der intertriginösen Bereiche kommt Zinköl in Frage.
Nur selten sind systemisch applizierte Glukokortikoide notwendig. Symptomatisch können Antihistaminika als Sirup gegen Juckreiz helfen. Seifenwaschungen sollten wegen irritierender Wirkung vermieden werden.
Naturheilkunde
In der Naturheilkunde existieren adjuvant einzusetzende Therapieansätze:
- Adstringierende Umschläge mit Eichenrindenextrakt oder schwarzem Tee
- Mahonia aquifolium
- Cardiospermum halicacabum
- Stiefmütterchenkrautpräparate
Sonstige Maßnahmen
Aufenthalte an der frischen Luft und der Sonne wirken sich positiv aus. Des Weiteren kann eine milde UV-Therapie versucht werden, wobei UV-induzierte Irritationen bedacht werden müssen.
Es ist derzeitig (2020) unklar, inwieweit kosmetisch-dermatologische Verfahren wie subkutane Hyaluronsäure-Injektionen das klinische Bild verbessern.
Beispiele für Rezepturen
- Hydrophile Betamethasonvalerat-Creme 0,025 % / 0,05 % / 0,1 % (NRF 11.37.) ad 20,0g
- Hydrophile Hydrocortisonacetat-Creme 0,25 % / 0,5 % / 1 % (NRF 11.15.) ad 20,0g
- Hydrophile Betamethasonvalerat-Emulsion 0,025 % / 0,05 % / 0,1 % (NRF 11.47.) ad 20,0g
- Hydrophile Prednisolonacetat-Creme 0,25 % / 0,5 % (NRF 11.35.) ad 20,0g
- Hydrophile Triamcinolonacetonid-Creme 0,025 % / 0,05 % / 0,1 % (NRF 11.38.) ad 20,0g
- Hydrophile Triamcinolonacetonid-Emulsion 0,025 % / 0,05 % / 0,1 % (NRF 11.90.) ad 20,0g
- Hydrophile Clobetasolpropionat-Creme 0,05 % (NRF 11.76.) ad 20,0g
- Acid. slicylic 4,0%, Ol. ricini 8,0%, Liq. carbon. deterg. 3,0%, Lanolin 20%, in Spirit. dilut 70% ad 50,0g
- Acid. salicylic 5,0g, Beta-naphthol 5,0g, Pic. betulin 10,0g, Sapon. calin. 10,0g, in Spirit. dilut ad 100,0g
- Clotrimazol 2% in 1 OP Solutio Cordes® ad 100,0g
- Salicylsäure-Öl 2 % / 5 % / 10 % (NRF 11.44.) ad 50,0g
- Selendisulfid-Waschgel 2,5 % (NRF 11.139.) ad 100,0g
- Erythromycin 1,0% in Solutio Cordes® ad 50,0g
- Triamcinolonacetonid-Hautspiritus 0,1 % / 0,2 % mit Salicylsäure 2 % (NRF 11.39.) ad 20,0g
- Triamcinolonacetonid 0,05% in 1 OP Crino Cordes® N Shampoo
- Triamcinoloncaetonid 0,1% in Isopropanol 70,0% ad 50,0g
Hinweis: Diese Dosierungsangaben können Fehler enthalten. Ausschlaggebend ist die Dosierungsempfehlung in der Herstellerinformation.
Prognose
Bei Säuglingen und Kindern ist ein selbstlimitierender Verlauf typisch. Bei Erwachsenen besteht eine stärkere Tendenz zu einem chronisch-rezidivierenden Geschehen. Die Therapie kann den Verlauf zwar positiv beeinflussen, führt aber meist nicht zur völligen Abheilung. Häufig wird eine Symptomfreiheit unter sommerlichem Klima und eine Exazerbation im Winter beobachtet.
Quellen
- Braun-Falco's Dermatologie, Venerologie und Allergologie; Springer Medizin Verlag GmbH
- Altmeyers Enzyklopädie; Seborrhoische Dermatitis des Erwachsenen; abgerufen am 28.05.2024