Cortisol
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
Loslegenvon lateinisch: cortex - Rinde (gemeint ist die Nebennierenrinde)
Synonyme: Kortisol, Hydrokortison, Hydrocortison, 11β-Hydroxycortison, 11β,17,21-Trihydroxypregn-4-en-3,20-dion
Englisch: cortisol
Definition
Cortisol ist ein Steroidhormon aus der Gruppe der Glukokortikoide.
Chemie
Cortisol hat die Summenformel C21H30O5 und eine molare Masse von 362,47 g/mol.
Geschichte
Zwischen 1936 und 1940 wurde die Vorläufersubstanz Cortison von mehreren Arbeitsgruppen isoliert und unterschiedlich bezeichnet: als "compound F" von Wintersteiner, als "Substanz Fa" durch Reichstein und als "compound E" von der Arbeitsgruppe um Kendall. Das spätere Cortisol oder Hydrocortison wurde 1937/38 von Reichstein hergestellt.
Wirkungen
Cortisol ist für den Menschen und höhere Tiere lebensnotwendig und neben den Katecholaminen ein wichtiges Stresshormon. Bei schweren Stresssituationen (z.B. Infektion, Trauma, Operation) kommt es zu einem starken Anstieg der Cortisolproduktion. Das Cortisolsystem reagiert aber träger als das Katecholaminsystem. Die Effekte von Cortisol entsprechen ihrer zugrundeliegenden Konzentration.
Basalsekretion
Cortisol und die Vorläufersubstanz Cortison werden als "Gluko"kortikoide bezeichnet, da sie in der Lage sind den Blutzuckerspiegel zu erhöhen. Cortisol fördert die Gluconeogenese durch vermehrten Eiweißabbau (katabole Wirkung) und stellt dem Körper dadurch in ausreichender Menge Glucose zur Verfügung.
Es greift darüber hinaus auch in eine Reihe anderer Stoffwechselvorgänge ein, z.B. in die Knochenbildung, sowie den Fettgewebsstoffwechsel. Cortisol verstärkt die lipolytischen Effekte der Katecholamine.
Cortisol hat auch eine geringe mineralkortikoide Wirkung und bewirkt eine Retention von Na+-Ionen sowie eine vermehrte Sekretion von K+- und Ca2+-Ionen in der Niere. Darüber hinaus senkt es durch negative Rückkopplung die ACTH-Sekretion des Hypophysenvorderlappens.
Vermehrte Sekretion
Bei vermehrter Sekretion von Cortisol, z.B. in Belastungssituationen oder bei therapeutischer Anwendung in höherer Dosierung, kommt es zusätzlich zu folgenden Effekten:
Cortisol blockiert entzündliche und immunologische Prozesse. Das Hormon besitzt immunsuppressive Eigenschaften, die u.a. auf einer Hemmung des Transkriptionsfaktors NF-κB und einer verstärkten Synthese von Annexin A1 (Lipocortin) beruhen. Durch die verstärkte Annexinsynthese kommt es zu einer Hemmung der leukozytären Entzündungsreaktion und zur Drosselung der Prostaglandinproduktion. Im Effekt werden die angeborene und erworbene Immunreaktion unterdrückt. Glukokortikoide dienen daher pharmakologisch als Antiphlogistika zur Eindämmung von Entzündungsreaktionen im Körper.
Zudem beeinflusst Cortisol die Produktion und Verteilung von neutrophilen Granulozyten, Erythrozyten und Thrombozyten. Diese werden vermehrt aus dem Knochenmark mobilisiert, so dass ihr Anteil im peripheren Blut zunimmt.
Darüber hinaus hat Cortisol eine antiproliferative Wirkung. Es unterdrückt die Vermehrung von Fibroblasten.
Im Schock verbessert Cortisol die Mikrozirkulation durch ein besseres Ansprechen der Gefäße auf Katecholamine. Cortisol hemmt zudem die Synthese des vasodilatatorischen Stickstoffmonoxid (NO) durch verminderte Expression der NO-Synthase (eNOS). Dadurch ist unter Einwirkung von Glukokortikoiden eine Vasokonstriktion zu beobachten.
Cortisol stimuliert ferner die Transkription der Gene von Aminotransferasen und Phosphoenolpyruvat-Carboxykinase in der Leber und hemmt die Gonadotropinsekretion des Hypophysenvorderlappens.
Synthese
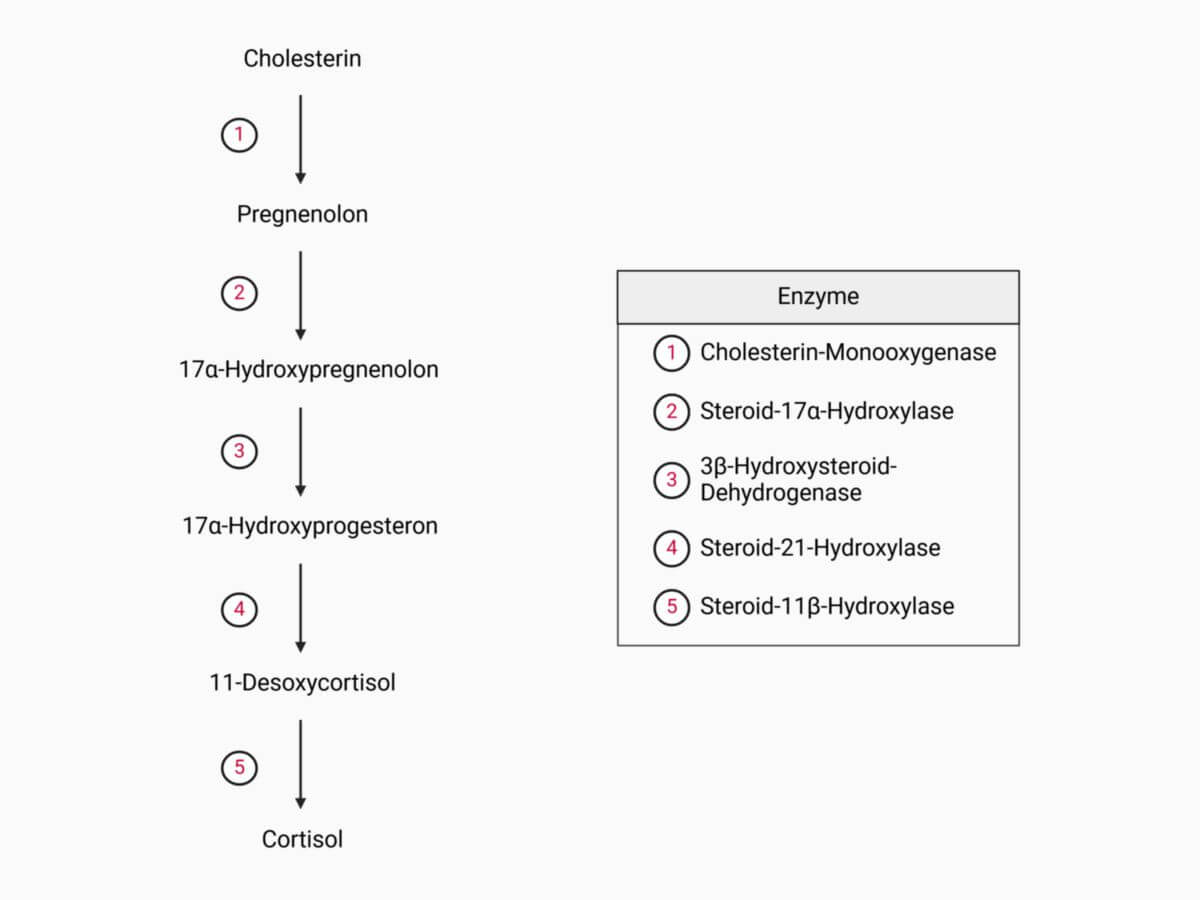
Cortisol wird in der Zona fasciculata der Nebennierenrinde gebildet. Die Cortisolproduktion wird durch die Hypophyse mit ihrem Hormon ACTH und noch eine Stufe höher im Hypothalamus durch das Corticotropin-Releasing-Hormon (CRH) angeregt. Die Synthese erfolgt über drei konsekutive Hydroxylierungen von Pregnenolon bzw. Progesteron an den Kohlenstoffatomen C17, C21 und C11. Alle beteiligten Hydroxylasen sind Monooxygenasen des Cytochrom-P450-Systems:
Der normale Cortisolspiegel im Körper weist einen zirkadianen Verlauf auf. Das Hormon wird nicht kontinuierlich, sondern pulsatil, d.h. in 7-10 Schüben pro Tag freigesetzt. Cortisol ist jedoch nicht einseitig vom zirkadianen Rhythmus abhängig, sondern scheint ihn selbst mit zu beeinflussen. Während der Nacht sinkt die Cortisolproduktion stark ab. Am Morgen kommt es zu einem starken Anstieg des Cortisolspiegels. Deswegen ist zur Überprüfung der Nebennierenrindenfunktion die Bestimmung eines Cortisoltagesprofils notwendig.
Klinik
Hypocortisolismus
Bei einer verminderten Bildung von Cortisol spricht man von einem Hypocortisolismus. Er tritt im Rahmen einer Unterfunktion der Nebenniere auf, die verschiedene Ursachen haben kann. Die primäre Nebennierenrindeninsuffizienz nennt man Morbus Addison. Sie macht sich v.a. durch folgende Symptome und klinische Zeichen bemerkbar:
- Schwächegefühl, Müdigkeit, Appetitlosigkeit, Gewichtsverlust
- Übelkeit und Erbrechen
- Hypoglykämie
- Hyperpigmentierung der Haut und der Handfurchen
Hypercortisolismus
Im umgekehrten Fall einer Erhöhung des Cortisolspiegels liegt ein Hypercortisolismus vor, der auch als Cushing-Syndrom (Typ 1) bezeichnet wird. Zu seinen Symptomen zählen Stammfettsucht, Vollmondgesicht, Gewichtszunahme, verringerte Muskelmasse, Osteoporose, arterielle Hypertonie und Hyperglykämie.
Auch schwer traumatisierte Intensivpatienten weisen häufig einen hohen Cortisolspiegel auf, der zu einer Entgleisung des Kohlenhydratstoffwechsels führen kann.
Labormedizin
Die Cortisolwerte können laborchemisch im Blutserum, im Speichel und im Urin bestimmt werden. Durch die ausgeprägte Tagesrhythmik und ggf. auftretende Stressreaktionen bei der Blutentnahme ist ihre Interpretation anspruchsvoll.
Im Serum ist Cortisol zum Großteil an Plasmaproteine (z.B. Transcortin) gebunden, im Speichel und Urin liegt das freie (biologisch aktive) Cortisol vor.
In der Regel führt man ergänzend Funktionstests wie den Dexamethason-Suppressionstest, den ACTH-Stimulationstest oder den CRH-Test durch.
Cortisol im Serum
Material
Für die Untersuchung werden 2 ml Serum benötigt.
Auf Grund der zirkadianen Rhythmik von Cortisol sollte die Blutentnahme um 8 Uhr morgens am nüchternen Patienten erfolgen (Basalwert).
Referenzwerte
Die Referenzwerte für Erwachsene sind:
| Zeit | µg/dl | nmol/l |
|---|---|---|
| vormittags (7 bis 10 Uhr) | 4,8 bis 19,5 | 133 - 537 nmol/l |
| nachmittags (16 bis 20 Uhr) | 2,5 bis 11,9 | 68 - 327 nmol/l |
| nachts (24 Uhr) | < 1,8 | < 50 |
Die Referenzwerte für Kinder am Vormittag (8-Uhr-Werte) sind:
| Alter | µg/dl | nmol/l |
|---|---|---|
| 5. Lebenstag | 0,6 bis 20 | 16,5 bis 551 |
| 2 bis 12. Monate | 2,4 bis 23 | 66 bis 634 |
| 2. bis 15. Lebensjahr | 2,5 bis 23 | 69 bis 634 |
| 16. bis 18. Lebensjahr | 2,4 bis 29 | 66 bis 800 |
Interpretation
Erhöhte Serumcortisolspiegel sprechen für ein Cushing- oder ein Pseudo-Cushing-Syndrom. Werte im Referenzbereich schließen ihr Vorhandensein jedoch nicht aus.
Falsch hohe Werte können sich im Rahmen von Psychosen, Stressreaktionen, Infektionen, Verbrennungen, Adipositas oder unter Östrogentherapie (vermehrte Expression von Transcortin) zeigen.
Cortisol-Tagesprofil
Da ein einzelner Basalwert von Cortisol im Serum nur eine begrenzte Aussagekraft hat, kann ein Cortisol-Tagesprofil weiteren Aufschluss auf das Vorliegen eines Hyperkortisolismus geben. Die Blutentnahmen werden um 8, 12, 18 und 24 Uhr durchgeführt. Beim Gesunden fällt der Cortisolspiegel über den Tag kontinuierlich ab und erreicht um Mitternacht seinen Tiefstwert.
Liegt der Tiefstwert beim ruhenden Patienten über 5 µg/dl oder fallen die Cortisolspiegel im Tagesverlauf nicht ab, sollte im Anschluss eine weitere Diagnostik zur Erkennung eines Cushing-Syndroms erfolgen (z.B. Dexamethason-Suppressionstest).
Die zirkadiane Rhythmik kann jedoch auch im Rahmen von Psychosen oder schweren Allgemeinerkrankungen aufgehoben sein.
Cortisol im Urin
Material
Für die Untersuchung werden 10 ml von einem 24-h-Sammelurin benötigt.
Referenzwerte
Die Referenzwerte sind methodenabhängig und können je nach Labor stark variieren. Sie sind daher dem jeweiligen Befundbericht zu entnehmen.
Interpretation
Eine vermehrte Ausscheidung von freiem Cortisol im 24-h-Sammelurin macht das Vorliegen eines Cushing-Syndroms wahrscheinlich. Zur Bestätigung sollte eine weiterführende Diagnostik (z.B. Dexamethason-Suppressionstest) durchgeführt werden.
Pharmakologie
siehe: Glukokortikoide
Literatur
- Laborlexikon.de; abgerufen am 26.02.2021