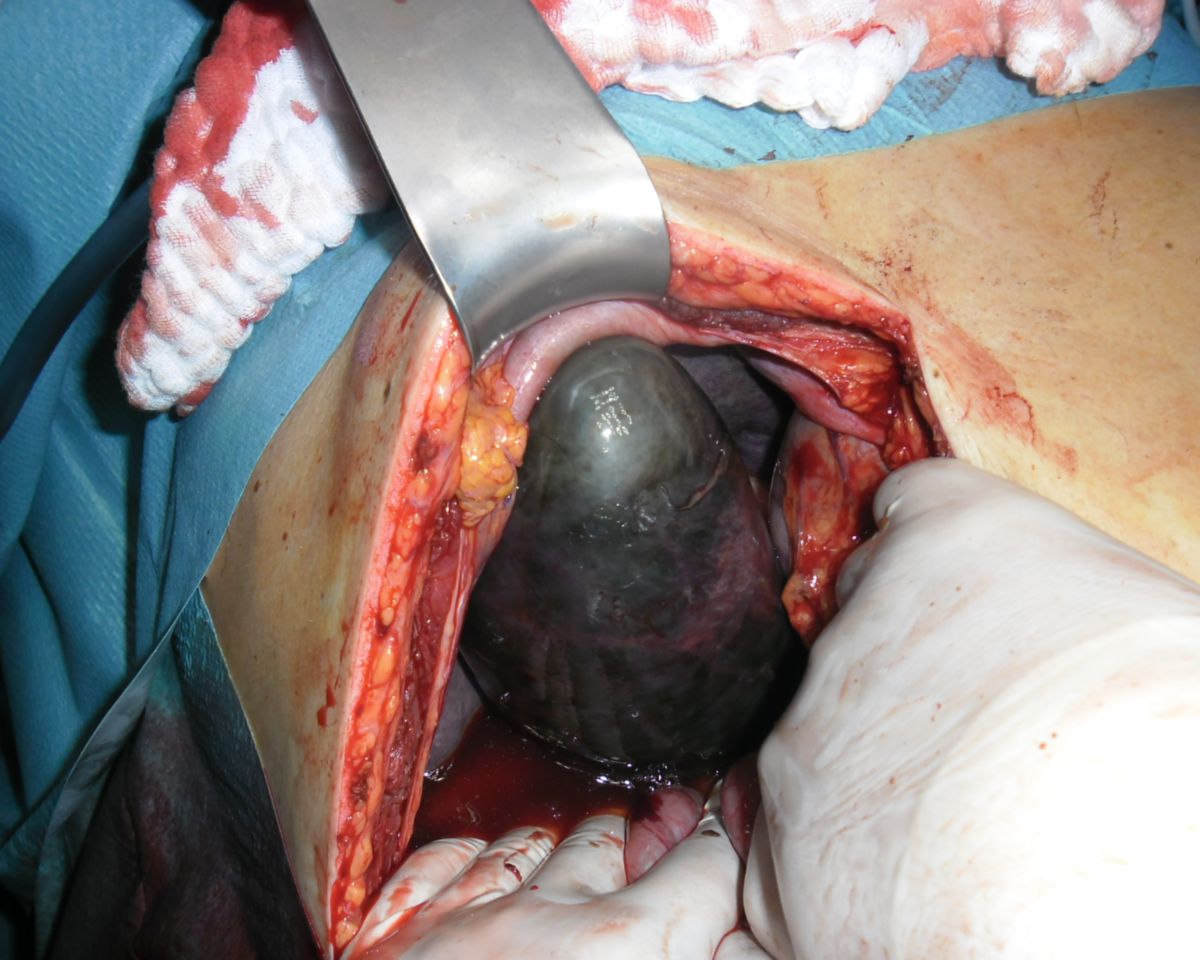
Cholezystitis
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonym: Gallenblasenentzündung
Englisch: cholecystitis
Definition
Die Cholezystitis ist eine Entzündung der Gallenblase. Sie kann akut, chronisch und als akuter Schub bei einer chronischen Entzündung auftreten.
- ICD10-Code: K81.-
Ätiologie
Akute Cholezystitis
Eine akute Cholezystitis ist fast immer Folge eines Verschlusses des Ductus cysticus durch einen Gallenstein. Die Ätiologie entspricht daher weitgehend der Cholezystolithiasis bzw. Cholelithiasis. Die Entzündung kann durch drei Faktoren ausgelöst werden:
- mechanisch: durch erhöhten intraluminalen Druck und Überdehnung mit nachfolgender Ischämie der Gallenblasenwand
- chemisch: Freisetzung von Lysolecithin infolge der Wirkung der Phospholipase auf Lecithin in der Galle sowie durch andere lokale Gewebefaktoren
- bakteriell: bei 50-85 % der Patienten können in der Gallenblasenflüssigkeit Escherichia coli, Klebsiella, Streptokokken und Clostridien nachgewiesen werden
Etwa 5-10 % aller Cholezystitiden treten ohne Assoziation mit Gallensteinen auf (akalkulöse Cholezystitis bzw. Stressgallenblase). In über 50 % d.F. kann keine zugrundeliegende Ursache gefunden werden. Teilweise kann Gallensludge den Ductus cysticus impaktieren. Weitere Risikofaktoren sind:
- langes Fasten
- Polytrauma, Verbrennungen
- Sepsis
- postpartal nach verlängerten Wehen
- postoperativ nach orthopädischen und anderen größeren Operationen
- Vaskulitis
- obstruierende Adenokarzinome der Gallenblase
- Diabetes mellitus
- Torsion der Gallenblase
- atypische bakterielle oder parasitäre Infektion der Gallenblase (z.B. Leptospiren, Salmonellen, Vibrio cholerae)
- weitere Erkrankungen: EBV, Sarkoidose, koronare Herzkrankheit, Tuberkulose, Syphilis, Aktinomykose
Chronische Cholezystitis
Die chronische Cholezystitis ist fast immer mit dem Vorhandensein von Gallensteinen assoziiert. Sie stellt das Resultat rezidivierender Attacken einer akuten oder subakuten Cholezystitis und anhaltender mechanischer Reizung der Gallenblasenwand durch Gallensteine dar. Über ein Viertel der Patienten weisen Bakterien in der Galle auf, wobei das Operationsrisiko dadurch vermutlich nur gering erhöht ist.
Klinik
Akute Cholezystitis
Eine akute Cholezystitis führt in der Regel zu progredienten Schmerzen im rechten Oberbauch. Die Schmerzen können in die rechte Schultergegend oder zwischen die Schulterblättern ausstrahlen. Dabei sind Zeichen einer lokalen Peritonitis (z.B. Zunahme der Schmerzen bei Erschütterung oder tiefer Inspiration) möglich. Begleitsymptome sind:
- Appetitlosigkeit
- Brechreiz, Erbrechen (bis hin zum Volumenmangel)
- Ikterus: anfangs eher selten, ggf. im Verlauf, wenn durch ödematöse Entzündung die Gallengänge und Lymphknoten einbezogen sind
- Fieber bzw. leicht erhöhte Körpertemperatur, Schüttelfrost
- Meteorismus
Bei Palpation ist der rechte obere Quadrant des Abdomens angespannt. Eine vergrößerte und gespannte Gallenblase ist bei etwa 25-50 % der Patienten tastbar. Bei tiefer Inspiration oder Husten und gleichzeitiger subkostaler Palpation des rechten oberen Quadranten kommt es zu einer Schmerzverstärkung und einem Sistieren der Inspiration (positives Murphy-Zeichen). Weiterhin sind die Darmgeräusche häufig im Rahmen eines paralytischen Ileus abgeschwächt. Zeichen einer generalisierten Peritonitis fehlen bei nicht perforierter akuter Cholezystitis.
Die steinlose Cholezystitis ist klinisch nicht von Cholezystitis mit Konkrement zu unterscheiden, jedoch führt sie häufiger zu Komplikationen.
Chronische Cholezystitis
Die chronische Cholezystitis kann über Jahre asymptomatisch verlaufen oder nur milde Symptome (z.B. leichtes Druckgefühl im rechten Oberbauch) aufweisen. Sie kann jedoch in eine symptomatische akute Cholezystitis oder Cholezystolithiasis übergehen sowie durch Komplikationen auffällig werden. Anamnestisch berichten 60-70 % der Patienten über frühere Attacken, die meist spontan endeten.
Komplikationen
Hydrops
Durch anhaltenden Verschluss des Ductus cysticus, meist durch ein großes solitäres Konkrement, kann das Gallenblasenlumen zunehmend durch Schleim (Mukozele) oder Transsudat (Hydrops) aufgedehnt werden. Meist ist eine leicht palpable, z.T. sichtbare, weiche Vorwölbung erkennbar, die vom rechten Oberbauch bis in die rechte Beckenregion reichen kann. Die Patienten sind meist asymptomatisch, können jedoch chronische Schmerzen aufweisen. Komplikationen sind ein Empyem, eine Perforation oder eine Gangrän, sodass eine Cholezystektomie indiziert ist.
Empyem
Meist auf dem Boden einer progredienten akuten Cholezystitis mit anhaltendem Verschluss des Ductus cysticus kann durch eine Superinfektion der Galle mit eiterbildenden Bakterien ein Gallenblasenempyem entstehen. Das klinische Bild ähnelt der Cholangitis mit hohem Fieber, starken Schmerzen im rechten Oberbauch und Leukozytose bis hin zu schwerem septischem Kreislaufversagen. Das Empyem hat ein hohes Risiko für eine gramnegative Sepsis und eine Perforation. Eine notfallmäßige chirurgische Intervention unter Antibiose ist indiziert.
Gangrän
Eine Gangrän der Gallenblase entsteht nach Ischämie der Wand und herdförmiger oder diffuser Nekrotisierung. Risikofaktoren sind z.B. Vaskulitis, Diabetes mellitus, Empyem, Überdehnung der Gallenblase und Torsion mit arteriellem Verschluss. Die Gangrän prädisponiert für eine Perforation der Gallenblase.
Perforation
Eine Perforation der Gallenblase kann bei akuter Cholezystitis, jedoch auch bei chronischen Verläufen ohne Frühsymptome vorkommen. Man unterscheidet zwischen zwei Formen:
- Gedeckte Perforation: meist durch das Netz oder Verwachsungen gedeckt, die nach rezidivierenden Cholezystitiden entstehen. Im Bereich der wandlosen Gallenblasenabschnitte entsteht eine bakterielle Superinfektion mit Abszessbildung. Meist ist eine Cholezystektomie notwendig, bei schweren Verläufen auch eine Cholezystostomie und Abszessdrainage.
- Freie Perforation: seltener, jedoch Letalität von ca. 30 %. Typischerweise plötzliches, vorübergehendes Nachlassen der Schmerzen, wenn sich die überdehnte Gallenblase entspannt. Im weiteren Verlauf entstehen Zeichen der generalisierten Peritonitis.
Fistelbildung, Gallensteinileus
Auf dem Boden einer Entzündung oder einer Verwachsung kann eine Fistelbildung in angrenzende Organe entstehen. Sie tritt bei < 1 % der Gallensteinpatienten auf. Am häufigsten sind Fisteln in das Duodenum, seltener in die rechte Kolonflexur, den Magen, das Jejunum, die Bauchwand oder das Nierenbecken. Eine biliodigestive Fistel kann sich durch rezidivierende Cholangitiden, Gallensteinileus, Bouveret-Syndrom oder ein Gallensäureverlustsyndrom manifestieren. Asymptomatische biliodigestive Fisteln als Komplikation der chronischen Cholezystitis finden sich bei ca. 5 % der Cholezystektomien. Sie können auch durch Luft im Gallengangssystem (Aerobilie) auf der Abdomenübersichtsaufnahme auffallen. Weiterhin kann der Fistelgang durch Barium-Kontrastuntersuchungen oder eine endoskopische Untersuchung dargestellt werden. Meist sind eine Cholezystektomie, die Exploration des gesamten Gallengangssystem und der Verschluss des Fistelgangs indiziert.
Als Gallensteinileus wird der mechanische Darmverschluss durch Passage eines großen Gallensteins in das Darmlumen bezeichnet. Meist erreicht der Stein das Duodenum über eine biliodigestive Fistel. Die Lokalisation des Verschlusses ist i.d.R. die Ileozäkalklappe. Die meisten Patienten beklagen anamnestisch keine früher aufgetreten Symptome des Gallesystems. Große Steine > 2,5 cm Durchmesser prädisponieren für die Fistelbildung durch langsame Arrosion des Gallenblasenfundus. Die Diagnose wird durch eine Abdomenübersichtsaufnahme bestätigt. Anschließend erfolgt eine Laparotomie mit Steinextraktion oder Propulsion ins Kolon. Weiterhin werden große Gallensteine aus der Gallenblase entfernt.
Porzellangallenblase, Schrumpfgallenblase
Calciumsalze in der Gallenblase können ausfällen und zu einer diffusen, schleierartigen Verdichtung der Galle oder einer Spiegelbildung auf der Abdomenübersichtsaufnahme führen. Diese Kalkmilchgalle ist meist harmlos, kommt jedoch häufig bei Gallenblasenhydrops vor, sodass eine Cholezystektomie empfohlen wird.
Bei der Porzellangallenblase sind die Calciumsalzablagerungen in der Wand der chronisch entzündeten Gallenblase auf der Abdomenleeraufnahme erkennbar. Sie ist mit der Entwicklung eines Gallenblasenkarzinoms assoziiert, sodass eine Cholezystektomie indiziert ist.
Bei chronischer Entzündung kann die Gallenblase außerdem so weit schrumpfen, dass sie sonographisch nicht mehr nachweisbar ist. Bei dieser narbigen Atrophierung spricht man von einer Schrumpfgallenblase. Sie weist ebenfalls ein erhöhtes Karzinomrisiko auf.
Sonderformen
- Mirizzi-Syndrom: Obstruktion des Ductus cysticus oder des Gallenblasenhalses durch einen Gallenstein mit Kompression des Ductus choledochus und Ikterus.
- emphysematöse Cholezystitis: Eine akute Cholezystitis (mit oder ohne Stein) führt zu einer Ischämie oder Gangrän der Gallenblasenwand und Infektion mit gasbildenden Mikroorganismen (z.B. Clostridium perfringens, Escherichia coli). Häufig bei älteren Männern und Patienten mit Diabetes mellitus. Klinisch wie nicht gasbildende akute Cholezystitis. In der Röntgen-Abdomenübersichtsaufnahme ist Luft im Gallenblasenlumen erkennbar, die in die Gallenblasenwand eindringt und einen Luftring bildet oder in das umgebende Gewebe austritt. Hohe Morbidität und Mortalität, sodass eine rasche chirurgische Intervention und Antibiotikatherapie notwendig sind.
Diagnostik
Die akute Cholezystitis wird meist anhand einer charakteristischen Anamnese und der körperlichen Untersuchung diagnostiziert. Die chronische Cholezystitis kann weniger deutliche diagnostische Zeichen bieten.
Labor
Die akute Cholezystitis zeigt typische Entzündungszeichen mit Leukozytose (meist 10.000 - 15.000/µl mit Linksverschiebung), erhöhter BSG und erhöhtem CRP. Das Serumbilirubin ist bei < 50 % d.F. leicht erhöht (< 5 mg/dl), 25 % der Patienten weisen mäßig erhöhte Serumtransaminasen auf. Bei einer Obstruktion durch Gallensteine können auch weitere Cholestaseparameter wie alkalische Phosphatase (AP) und Gamma-GT erhöht sein. Die Amylase ist unter Umständen ebenfalls leicht erhöht.
Sonographie
Goldstandard in der Diagnostik der Gallenblase ist die Sonographie. In den meisten Fällen können Konkremente nachgewiesen werden. Weiterhin sind eine verdickte, dreigeschichtete Gallenblasenwand (> 3 mm, postprandial > 5 mm), freie Flüssigkeit um die Gallenblase (Pericholezystitis) und ggf. eine Erweiterung des Gallengangs erkennbar.
Bei der chronischen Cholezystitis ist die Gallenblase sonographisch mit Wandverdickung und Schrumpfung darzustellen.
Differenzialdiagnosen
Differenzialdiagnostisch ist z.B. an eine akute Hepatitis, Gastritis, Pankreatitis, Nephrolithiasis, einen Hinterwandinfarkt oder an eine Sphincter-Oddi-Dysfunktion zu denken.
Weiterhin muss eine steinlose Cholezystopathie erwogen werden: Hierbei ist die Motilität der Gallenblase gestört und die Patienten beklagen rezidivierende rechtsseitige Oberbauchschmerzen. Eine Szintigrafie mit 99mTc-Diisopropyl-Iminodiazetsäure (DIDA) nach Infusion von Cholezystokinin (CKK) kann die Gallenblasendyskinesie (Entleerung der Gallenblase von < 40 % nach 45 Minuten) diagnostiziert werden. Weiterhin löst die Infusion von CCK Schmerzen aus. Ein weiterer diagnostischer Hinweis kann eine vergrößerte Gallenblase bei der Sonographie sein. Intraoperativ zeigen sich häufig Veränderungen wie eine chronische Cholezystitis, eine Hypertrophie der Gallenblasenmuskulatur oder eine Verengung des Ductus cysticus.
Therapie
Konserative Therapie
Bei einer akuten Cholezystitis kann initial eine Stabilisierung des Patienten unter stationären Bedingungen erforderlich sein. Eine rein konservative Therapie wird nur in Ausnahmefällen erwogen. Maßnahmen sind z.B.:
- Ernährung über nasogastrale Sonde
- Ausgleich von extrazellulären Volumendefiziten und Elektrolytentgleisungen
- Analgesie z.B. mit Pethidin, NSAR oder Opioide (z.B. Morphin, Hydromorphon)
Bei akuter Cholezystitis ist weiterhin eine antibiotische Therapie indiziert:
- Ceftriaxon und Metronidazol
- Ciprofloxacin oder Levofloxacin und Metronidazol
- bei Sepsis: Piperacillin/Tazobactam, alternativ Imipenem oder Meropenem
Operative Therapie
Der Zeitpunkt der chirurgischen Intervention bei akuter Cholezystitis ist abhängig vom Gesamtzustand des Patienten. Bei Komplikationen (Empyem, Perforation, Sepsis) wird eine notfallmäßige Cholezystektomie durchgeführt, in unkomplizierten Fällen erfolgt ein frühzeitiger Eingriff innerhalb von 24, teilweise innerhalb 48-72 Stunden nach Diagnose. Die früher präferierte spätere Cholezystektomie (innerhalb von 6 Wochen im entzündungsfreien Intervall) ist inzwischen nur noch bei Patienten indiziert, bei denen aufgrund des Allgemeinzustands eine frühzeitige Operation mit einem zu hohen Risiko assoziiert ist, oder bei denen die Diagnose einer akuten Cholezystitis fraglich ist. Basis für dieses Vorgehen ist die ACDC-Studie aus dem Jahr 2013.[1]
Bei schwerstkranken Patienten mit Cholezystitis kann eine Cholezystostomie und Anlage einer Drainage der Gallenblase durchgeführt werden. Zu einem späteren Zeitpunkt ist dann die elektive Cholezystektomie indiziert.
Bei einer chronischen Cholezystitis mit Ausbildung einer Porzellan- oder Schrumpfgallenblase wird ebenfalls Cholezystektomie empfohlen.
Prognose
Bei ca. 75 % der medikamentös behandelten Patienten mit akuter Cholezystitis bildet sich die Symptomatik innerhalb von 2-7 Tagen zurück. In 25 % d.F. kommt es jedoch trotz konservativer Behandlung zu Komplikationen. Bei 75 % der Patienten mit abgelaufener akuter Cholezystitis entsteht ein Rezidiv innerhalb eines Jahres, bei 60 % innerhalb von 6 Jahren.
HowTo-Video
Podcast

Bildquelle
- Bildquelle Podcast: @africa-images: ©Canva Freie Medien
Quelle
- ↑ Gutt CN et al. Acute cholecystitis: early versus delayed cholecystectomy, a multicenter randomized trial (ACDC study, NCT00447304), Ann Surg. 2013 Sep;258(3):385-93, abgerufen am 03.12.2020