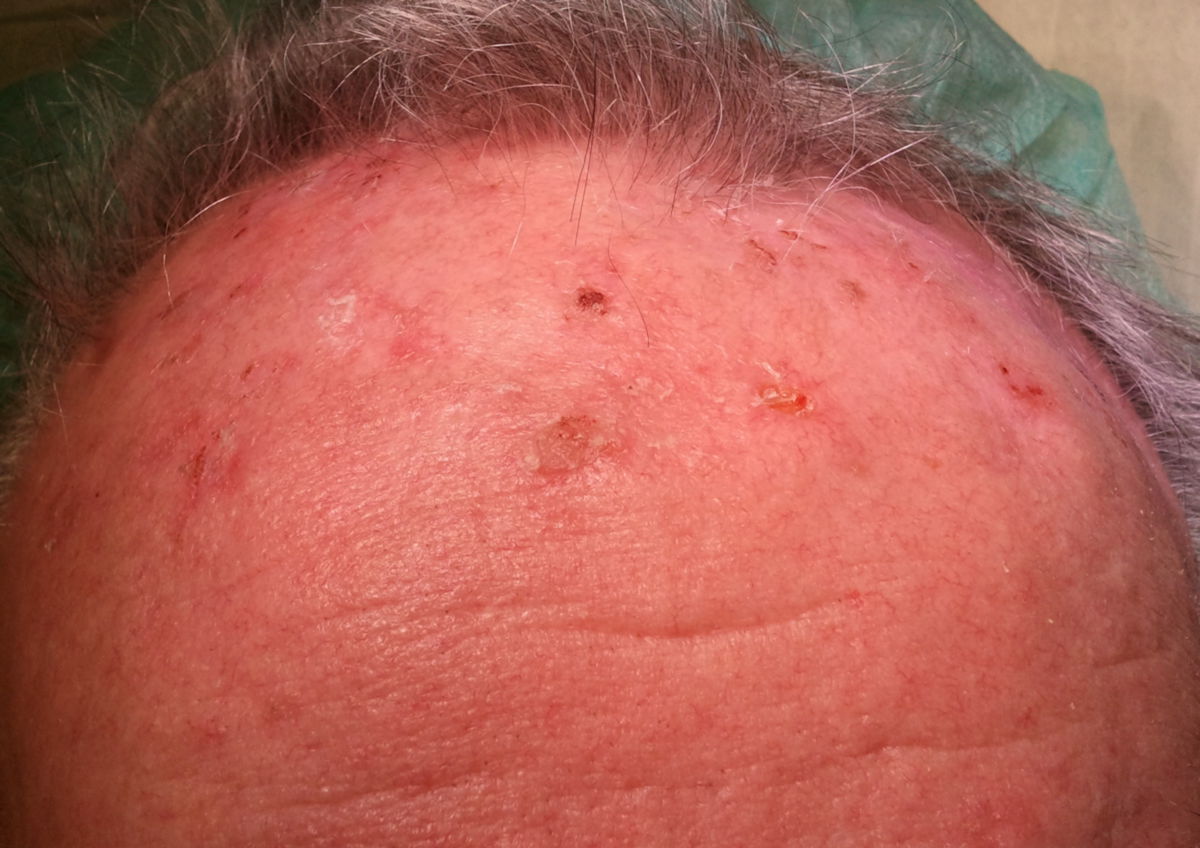
Aktinische Keratose
von griechisch: κέρας ("kéras") - Horn
Synonyme: Solare Keratose, senile Keratose, Keratosis actinica, Lichtkeratose, squamöse intraepitheliale Neoplasie, keratinozytäre intraepitheliale Neoplasie
Englisch: actinic keratosis
Definition
Die aktinische Keratose, kurz AK, ist ein epitheliales Carcinoma in situ der Haut, das sich zu einem invasiven Plattenepithelkarzinom (PEK) entwickeln kann.
- ICD10-Code: L57.0
Epidemiologie
Die aktinische Keratose zählt zu den häufigsten dermatologischen Erkrankungen, jedoch existieren derzeit (2022) nur wenige epidemiologische Daten. Die Prävalenz lag 2014 in Deutschland bei 2,7 %, bei 60- bis 70-Jährigen sogar bei 11,5 %. Dabei sind Männer deutlich häufiger betroffen (3,9 % vs. 1,5 %).
In den Niederlanden beträgt die Prävalenz der aktinischen Keratose 49 % für Männer bzw. 28 % für Frauen über 45 Jahren. Die Inzidenz steigt mit zunehmendem Alter. Der Erkrankungsgipfel liegt jenseits des 50. Lebensjahres, wobei - abhängig von der Dauer und Intensität der Lichtexposition - auch jüngere Patienten betroffen sein können. In der letzten Dekade konnte außerdem eine deutliche Zunahme festgestellt werden. Ursächlich sind neben den ätiologischen Faktoren auch der demografische Wandel. Derzeit befinden sich vermutlich 1,7 Mio. Menschen in Deutschland in dermatologischer Behandlung aufgrund einer aktinischen Keratose.
Aktinische Keratosen treten bevorzugt bei Menschen mit hellem Hauttyp auf, die sich in der Freizeit oder berufsbedingt viel im Freien aufhalten. Entsprechend wird das Vorliegen einer AK in einigen Berufsgruppen als Berufskrankheit (BK-Nr. 5103) anerkannt.[1]
Ätiopathogenese
Die AK entsteht in erster Linie durch eine kumulative Schädigung der Haut durch UV-Strahlen (v.a. UV-B). Die UV-Strahlen induzieren Loss-of-Function-Mutationen des Tumorsuppressorgens p53 (v.a. Transition von Cytidin zu Thymidin). Folglich kommt es zur unkontrollierten Proliferation der entarteten Keratinozyten.
Des Weiteren führt die UV-Strahlung häufig zu einer Gain-of-Function-Mutation der GTPase HRas. Die Konsequenz ist ebenfalls eine gesteigerte Zellproliferation.
Ob an der malignen Transformation humane Papillomviren (HPV) beteiligt sind, wird derzeit (2022) kontrovers diskutiert.
Weitere Risikofaktoren sind:
- Immunsuppression (z.B. nach Organtransplantation)
- heller Hauttyp
- häufige Sonnenbrände
- häufige Solariumbesuche
- mangelnder physikalischer oder chemischer Lichtschutz bei UV-Exposition
- Kahlköpfigkeit
- männliches Geschlecht
Selten entsteht eine aktinische Keratose durch andere Faktoren, z.B.:
Klinik
Aktinische Keratosen treten einzeln oder multipel in lichtexponierten Hautarealen auf (v.a. Gesicht bzw. Kopf, Handrücken und Dekolleté). Kinn, Oberlippe und Augenlider sind jedoch nur selten betroffen. Sie können einen sehr unterschiedlichen Aspekt haben und verursachen gelegentlich Juckreiz, häufig jedoch keine Beschwerden. Bei vorsichtigem Bestreichen der Haut tastet man raue, wenige Millimeter große Areale, sodass AK meist beim Rasieren oder Waschen auffallen.
Meist manifestieren sich AK als raue, schuppende, verschiebliche Makeln, Papeln oder Plaques, deren Farbe von hautfarben über rötlich bis rötlich-braun variiert. Der Durchmesser kann von wenigen Millimetern bis etwa 2 bis 3 Zentimetern reichen. Mit zunehmender Hyperkeratose verfärbt sich die Hautveränderung aufgrund einer Vermehrung der Hornzellen weißlich. Im Spätstadium kommt es zu verrukösen Hautwucherungen, die deutlich über das Niveau der Umgebung erhaben sind.
Formen
Je nach Erscheinungsbild unterscheidet man verschiedene Formen der AK. Die Klassifikation nach Olsen teilt die AK in drei Grade ein, wobei dies keine prognostische Bedeutung hat bzw. keine Vorhersage der Invasivität erlaubt:
- Erythematöse oder atrophische AK (Grad I nach Olsen): Leichte aktinische Keratose. Einzelne oder wenige, unscharf begrenzte, millimetergroße Läsionen. Schwach rötlich, besser zu ertasten als zu sehen.
- Keratotische AK (Grad II und III nach Olsen): häufigste Form, fest haftende Hyperkeratosen, z.T. weißlich-gelbe oder bräunliche Farbtöne, bei Entfernung der Hyperkeratosen zeigt sich die darunterliegende Basis rötlich mit kleinen blutenden Punkten und entzündlichem Randsaum. Die Extremvariante wird als Cornu cutaneum bezeichnet.
- Grad II: Mittelschwere aktinische Keratose. Gut zu sehen und zu tasten.
- Grad III: Schwere aktinische Keratose. Dicke, verruköse Hautwucherungen
- Lichen-planus-artige AK: purpurfarbener Farbton und klinische Ähnlichkeit zum Lichen planus, meist an Streckseiten der Unterarme und an der Brust, zeigt auch histologische Ähnlichkeiten mit Lichen planus (s.u.).
- pigmentierte AK: meist hellbraun, v.a. im Gesicht (Schläfen, Wangen), Abgrenzung zur Lentigo solaris und zum Lentigo-maligna-Melanom wichtig
- aktinische Cheilitis: aktinische Keratose der Lippe mit erhöhtem Progressionsrisiko in ein PEK.
Diagnostik
Die aktinische Keratose wird durch Inspektion und Palpation diagnostiziert. Dabei ist auf weitere Zeichen des chronischen Lichtschadens zu achten.
Bei unklaren Befunden kommt eine Dermatoskopie in Frage. Sie dient v.a. der Abgrenzung zu Basalzellkarzinomen, Lentigo-maligna-Melanom und Lentigo senilis sowie zur Abschätzung der Invasivität.
Weitergehende nichtinvasive Verfahren sind die konfokale Lasermikroskopie und die optische Kohärenztomographie. Sie ermöglichen die Diagnostik von subklinischen AK (Honigwabenmuster bzw. verbreitertes, irreguläres Stratum corneum und akanthotische Epidermis) sowie der Charakterisierung einer Feldkanzerisierung (s.u.).
Histopathologie
Eine AK bedarf bei typischer Klinik grundsätzlich keiner histologischen Diagnostik. Die Entnahme einer Gewebeprobe ist jedoch indiziert bei:
- Therapieresistenz
- unklarem Befund
- Verdacht auf ein Plattenepithelkarzinom oder ein Morbus Bowen
- bei einer potentiell berufsabhängigen Genese
Typisches Kennzeichen der AK sind atypische Keratinozyten innerhalb der Epidermis. Ihre Zellkerne sind hyperchromatisch, pleomorph und vergrößert. Meist zeigen sich fokale parakeratotische Herde, die sich mit orthohyperkeratotischen Zonen abwechseln (Pink-and-blue-Zeichen). Die höchste Zelldichte befindet sich üblicherweise im Stratum basale ("crowding"). Die Dermis ist gekennzeichnet durch eine solare Elastose.
Das Spektrum reicht dabei von nur einzelnen Zellatypien bis hin zu einem vollständigen Ersatz der normalen Epidermis. Entscheidend zur Abgrenzung einer AK zu einem invasiven PEK ist das Überschreiten der Basalmembran durch atypische Keratinozyten.
Histopathologische Einteilung
Je nach Morphologie und Zellatypien wird die AK histopathologisch in verschiedene Formen eingeteilt. Diese Klassifikation ermöglicht jedoch keine prognostische Beurteilung.
...nach Morphologie
Histopathologisch werden folgende Varianten unterschieden:
- atrophe AK: besonders dünne Läsionen
- akanthotische AK: besonders dicke Läsionen
- hypertrophe bzw. proliferative AK: ausgeprägte Verdickung des Stratum corneums
- akantholytische AK: Nachweis einer Spaltbildung (Freudenthal-Lakune) oberhalb der Basalschicht mit geringer Akantholyse
- pigmentierte AK: vermehrte Melaninkonzentration in der Basalschicht
- clear-cell-AK: glykogenreiche (helle) Keratinozyten
- lichenoide AK: Parakeratose und Zellatypien sind von einem lichenoiden Infiltrat unterlegt (Interface-Dermatitis)
- bowenoide AK: Polymorphie und Atypie der Keratinozyten in allen Lagen der Epidermis
- Borst-Jadassohn-AK: nestartige Proliferationen innerhalb der Epidermis
...nach Ausmaß der Atypien
Je nach Ausmaß der keratinozytären Atypien wird das AK zytopathologisch in drei Stufen eingeteilt:
- leicht (AK I): Atypien in der basalen und suprabasalen Schicht sowie im unteren Drittel der Epidermis
- moderat (AK II): auch im mittleren Drittel der Epidermis
- schwer (AK III): gesamte Epidermis
Differenzialdiagnosen
- Verrucae vulgares
- pigmentierte seborrhoische Keratosen
- Morbus Bowen
- Basalzellkarzinome
- Keratoakanthom
- invasives Plattenepithelkarzinom
Therapie
Die Indikationsstellung zur Therapie einer AK ergibt sich in Zusammenschau der Klinik, der Risikofaktoren sowie der Komorbiditäten, Lebenserwartung und des Patientenwunsches. Dabei existiert eine Vielzahl an unterschiedlichen Therapieverfahren, z.B. topisch-medikamentöse, interventionelle oder chirurgische Modalitäten. Je nach Therapieverfahren schwankt die Interventionsdauer zwischen < 1 Woche bis > 6 Wochen.
Grundsätzlich werden zwei Therapievarianten unterschieden, die auch kombiniert eingesetzt werden können:
- läsionsgerichtete Therapie (z.B. Kürettage, Kryochirurgie): Die läsionsorientierte Therapie fokussiert sich auf die Entfernung der veränderten Hautareale
- feldgerichtete Therapie (z.B. Peelings, Dermabrasio): bezieht neben den sichtbaren Hautveränderungen klinisch inapparente Veränderungen mit in die Therapie ein, d.h. Hautabschnitte, die bereits UV-Schäden aufweisen (z.B. Teleangiektasien, Atrophien), aber makroskopisch noch nicht als aktinische Keratose in Erscheinung treten. Man spricht hierbei von der sog. Feldkanzerisierung.
Bei Immunsuppression gelten besondere Therapieempfehlungen.
Ablative Verfahren
Zu den ablativen Verfahren zählen:
- Kryochirurgie mit flüssigem Stickstoff
- chirurgische Verfahren: Kürettage, flache Abtragung, komplette Exzision
- Dermabrasio: mechanische Abtragung der obersten Hautschichten, nur unter strenger Risikoabwägung
- chemische Peelings: derzeit (2022) nicht empfohlen
Lasertherapie
Bei der Lasertherapie unterscheidet man zwischen:
- ablativen Laserverfahren (z.B. CO2-, Erbium:YAG-Laser); auch bei Feldkanzerisierung einsetzbar
- nicht-ablativen Laserverfahren (z.B. Nd:YAG-Laser, fraktionierter 1540nm-Laser)
Topisch-medikamentöse Therapie
Topisch-medikamentöse Therapieverfahren sind sowohl bei einzelnen AK als auch bei einer Feldkanzerisierung anwendbar. Eingesetzt werden:
- Diclofenac-Natrium 3% in Hyaluronsäure 2,5% Gel (Solaraze®, Solacutan®): zweimal tägliche Applikation über mindestens 60 bis 90 Tage.[2]
- 5-Fluoruracil 5% (Efudix®)[3]
- 5-Fluoruracil 0,5% mit Salicylsäure 10% (Actikerall®)
- Imiquimod 5% oder 3,75% (Aldara®, Zyclara®): Immunmodulator, der auf dendritischen Zellen den Toll-like-Rezeptor 7 aktiviert.
- Tirbanibulin (Klisyri®): Mikrotubuli-Inhibitor, der auch den Signalweg der Tyrosinkinase Src inhibiert
- Ingenolmebutat (Picato®; Zulassung ruht seit 01/20)[4]: Zytostatikum aus dem Wolfsmilchgewächs Euphorbia peplus
Photodynamische Therapie
Bei der photodynamischen Therapie (PDT) werden Lichtsensibilisatoren auf die Haut aufgebracht und anschließend mit einer Lichtquelle aktiviert, um die Tumorzellen selektiv zu zerstören. Die PDT ist sowohl bei einzelnen AK als auch bei einer Feldkanzerisierung anwendbar. Man unterscheidet zwischen:
- konventioneller photodynamischer Therapie (PDT): Auftragung von 5-Aminolävulinsäure (5-ALA-PDT) bzw. Methylaminolävulinat (MAL-PDT)
- Tageslicht-MAL-PDT (DL-MAL-PDT)
Prophylaxe
Bei aktinischen Keratosen ist die Vorbeugung weiterer Hautveränderungen durch das Meiden intensiver UV-Strahlung essentiell. Patienten sollten eine direkte Sonnenexposition unbedingt vermeiden und entsprechende Kleidung (langärmliges Hemd, Hut) tragen. In allen sonnenexponierten Hautarealen, die nicht durch Kleidung abgedeckt werden können, ist eine konsequente Prophylaxe mit Sonnenschutzmitteln notwendig.
Prognose
Das Risiko der Progression in ein invasives PEK liegt vermutlich bei ca. 0,6 % im ersten Jahr und bei 2,6 % im vierten Jahr nach Diagnosestellung. Das absolute Risiko einer Läsion am Kopf liegt bei ca. 0,4 in einer Zeitraum von 16 bis 34 Monaten. Derzeit (2022) existieren jedoch keine prognostischen Faktoren, die den Übergang einer aktinischen Keratose in ein Plattenepithelkarzinom anzeigen. Daher wird u.a. die Klassifikation nach Olsen zunehmend verlassen.
Quellen
- ↑ AWMF S3-Leitlinie Aktinische Keratose und plattenepithelkarzinom der Haut, Langversion 1.0 - Juni 2019, abgerufen am 07.01.2020
- ↑ Reinehr CPH et al. Actinic keratoses: review of clinical, dermoscopic, and therapeutic aspects, An Bras Dermatol 2019; 94: 637-57, abgerufen am 26.04.2020
- ↑ Heinzl S Aktinische Keratose: Von vier lokalen Vergleichstherapien ist Fluorouracil-Creme die wirksamste, Dtsch Arztebl 2019; 116(27-28): A-1331 / B-1096 / C-1081, abgerufen am 22.01.2020
- ↑ Aktinische Keratose: Aus für Picato-Gel in Europa, abgerufen am 22.01.2020
um diese Funktion zu nutzen.