Impfung
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonyme: Vakzination, Vakzinierung, Schutzimpfung
Englisch: protective immunization
Definition
Unter einer Impfung versteht man die Gabe von Impfstoffen (Vakzine) oder Immunseren mit dem Ziel, den Organismus gegen eine Infektionskrankheit zu immunisieren.
Immunisierung
Man unterscheidet zwei Arten der Immunisierung:
- aktive Immunisierung
- passive Immunisierung
Je nach Krankheit, gegen die eine Immunität erreicht werden soll, wird bei der Impfung von einem der beiden Arten Gebrauch gemacht.
Aktive Immunisierung
Bei der aktiven Immunisierung wird das Immunsystem des Geimpften mit Antigenen konfrontiert, damit es "aktiv" Antikörper gegen diese Antigene entwickelt. Dabei unterscheidet man zwischen Lebend- und Totimpfstoffen.
Lebendimpfstoffe
Lebendimpfstoffe enthalten vermehrungsfähige, aber attenuierte (abgeschwächte) Erreger. Die Folge ist eine extrem abgeschwächte Erkrankung. Eine einmalige Impfung bietet bereits einen Impfschutz. Durch eine zweite Impfung werden vereinzelte Impfversager erreicht.
Mehrere Lebendimpfstoffe können gleichzeitig oder mit einem Abstand von mindestens 4 Wochen verabreicht werden. Eine Ausnahme stellt die orale Impfung gegen Typhus dar, bei der kein Abstand einzuhalten ist. Bei Kombination mit Totimpfstoffen ist kein Zeitabstand einzuhalten.
Lebendimpfstoffe werden i.d.R. ab dem 12. Lebensmonat verabreicht. In Ausnahmefällen können sie auch ab dem 9. Lebensmonat verabreicht werden, wobei dann eine zweite Impfdosis früh im 2. Lebensjahr erfolgen sollte. Eine Impfung vor dem 9. Lebensmonat ist aufgrund noch vorhandener maternaler Antikörper nur sehr selten indiziert. Eine Ausnahme stellt die Schluckimpfung gegen Rotaviren dar, die bereits im Alter von 6 Wochen begonnen wird, weil das Risiko für eine schwer verlaufende Infektion in den ersten Lebensmonaten am höchsten ist.
Unerwünschte Wirkungen treten i.d.R. 1 bis 2 Wochen nach der Impfung auf.
Totimpfstoffe
Bei den Totimpfstoffen unterscheidet man zwischen:
- Ganzpartikelimpfstoffen: nicht mehr vermehrungsfähige inaktivierte Krankheitserreger
- Spaltimpfstoffen: inaktive Antigenbestandteile
- Polysaccharidimpfstoffen: Polysaccharidketten der Erregerhülle. Führen nur bei Erwachsenen und älteren Kindern zu einem ausreichenden Impfschutz.
- Konjugatimpfstoffen: Polysaccharidketten der Erregerhülle sind an Trägerproteine gekoppelt. Wird v.a. bei Säuglingen und Kleinkindern eingesetzt.
- Toxoidimpfstoffen: inaktive Bestandteile der Erregertoxine
Eine neuere Form von Totimpfstoffen sind RNA-Impfstoffe. Hier wird nicht das Antigen selbst verabreicht, sondern dessen RNA in Körperzellen eingeschleust. Die Körperzellen produzieren auf der Basis der genetischen Information dann selbst das Antigen, gegen das eine Immunantwort gewünscht wird. Auf dem gleichen Prinzip beruhen DNA-Impfstoffe, die jedoch zur Zeit (2024) kaum in der Humanmedizin eingesetzt werden.
Traditionelle Totimpfstoffe können ohne Zeitabstand mit allen Impfungen kombiniert und bereits ab Geburt verabreicht werden. Unerwünschte Wirkungen treten i.d.R. in den ersten 48 bis 72 Stunden nach der Impfung auf. Um einen langanhaltenden Impfschutz zu gewährleisten, sind mehrere Teilimpfungen bzw. Auffrischungen notwendig.
| Lebendimpfungen | Totimpfungen | ||
| Ganzpartikelimpfstoffe | Spaltimpfstoffe | Toxoidimpfstoffe | |
|
|
|
|
Passive Immunisierung
Bei der passiven Immunisierung werden dem Patienten direkt Antikörper gegen den jeweiligen Krankheitserreger gegeben. Diese gereinigten Antikörper werden beispielsweise aus dem Blutserum immunisierter Menschen (homologes Immunserum) oder Säugetiere (heterologes Immunserum) gewonnen. Des Weiteren gibt es die Möglichkeit, die Antikörper gentechnisch herzustellen. Die passive Immunisierung führt nicht zur Bildung von Gedächtniszellen und somit zu keiner langfristigen Immunisierung.
Die Passivimpfung erfolgt durch Gabe von
- Immunglobulinen, d.h. spezifischen Antikörpern gegen eine Infektionskrankheit
- Serum mit Antikörpern (von schon immunisierten Menschen oder Tieren).
- Antitoxinen
Ziel ist es, einen sofortigen Schutz gegen den jeweiligen Krankheitserreger zu erzielen, z.B. nach stattgehabter Exposition mit dem Erreger und bei laufender Infektion. Häufig durchgeführt werden passive Impfungen gegen Röteln-, Tollwut-, Hepatitis-B- und Varizella-Zoster-Viren sowie gegen Tetanustoxin und zur Rhesusprophylaxe.
Mehrere Passivimpfstoffe können simultan verabreicht werden. Nach einer Passivimpfung darf für mindestens 3 Monate keine Lebendimpfung gegen denselben Krankheitserreger durchgeführt werden.
Simultanimpfung
Wird zugleich sowohl aktiv als auch passiv immunisiert, spricht man von einer Simultanimpfung. Der dabei verwendete Aktivimpfstoff ist grundsätzlich ein Totimpfstoff.
Die Simultanimpfung findet Anwendung als Postexpositionsprophylaxe bei Tollwut, Tetanus sowie Hepatitis A und Hepatitis B.
Applikationsform
Die Gabe von Impfstoffen kann je nach verwendetem Impfstoff auf folgenden Wegen erfolgen:
- parenteral: per Injektion (subkutan, intramuskulär in den Musculus deltoideus bzw. bei Säuglingen in den Musculus vastus lateralis)
- oral: als Schluckimpfung
- nasal: über die Nasenschleimhaut
- intravenös
Häufig wird im Rahmen eines Impfprogrammes auf eine Kombinationsimpfung zurückgegriffen, die mit einer Impfung gegen mehrere Krankheitserreger immunisiert (z.B. MMR-Schutzimpfung). Dabei wird die Anzahl unangenehmer Injektionen verringert.
Indikationen
In Deutschland besteht keine generelle Impfpflicht, jedoch werden Impfungen für bestimmte Erkrankungen ab dem Säuglingsalter empfohlen. Eine Ausnahme besteht bei der Masernimpfung, die seit dem 1.3.2020 alle Kinder ab dem vollendeten ersten Lebensjahr beim Eintritt in den Kindergarten oder die Schule vorweisen müssen.
Grundlage für die öffentlich von den Bundesländern empfohlenen und im Regelfall bei allen kinderärztlich betreuten Kindern angebotenen Impfungen sind die jeweils aktuellen Impfempfehlungen der STIKO (Ständige Impfkommission am Robert-Koch-Institut). Durchgeführte Impfungen werden in einem Impfausweis mit verwendeter Chargennummer dokumentiert.[1]
In den aktuellen Impfempfehlungen der STIKO finden sich unter anderem auch Hinweise zur Durchführung einzelner Impfungen, zu ärztlichen Pflichten bei der Impfung, Kontraindikationen für Impfungen und zum Vorgehen bei Verdacht auf Impfreaktionen oder -komplikationen.
Darüber hinaus ist es Teil des ärztlichen Auftrags, Patienten an fällige und sinnvolle Impfungen zu erinnern und dafür zu motivieren.
Indikationsformen
Die STIKO unterscheidet zwischen folgenden Indikationsformen:
- Grundimmunisierung (G): Gabe aller Impfstoffdosen, die zum Erreichen eines Impfschutzes notwendig sind.
- Nachholimpfung (N): Grundimmunisierung von nicht Geimpften bzw. Kompettierung einer unvollständigen Impfserie
- Auffrischimpfung (A): Einzelne Impfdosis, die nach der Grundimmunisierung zur Verstärkung der Immunantwort verabreicht wird. Nicht notwendig bei Impfungen mit lebenslangem Schutz (Mumps, Masern, Röteln) oder Krankheiten, die nur im Kindesalter relevant sind (Hib, Rotavirus)
- Standardimpfung (S): Impfungen, die für alle Menschen empfohlen werden. Sie werden im Impfkalender (s.u.) aufgelistet.
- Indikationsimpfung (I): Impfungen für bestimmte Risikogruppen bei erhöhtem Expositions-, Erkrankungs- oder Komplikationsrisiko sowie zum Schutz Dritter
- Reiseimpfung (R): Impfungen bei Reisen in bestimmte Regionen
- Berufsbedingte Impfung (B): Impfung bei berufsbedingt erhöhtem Erkrankungsrisiko
- Postexpositionelle Impfung: Immunisierung nach Exposition gegenüber bestimmten Erregern
Neben den von der STIKO empfohlenen Impfungen können weitere Indikationen möglich sein, die individuell für einzelne Personen sinnvoll sein können.
Eine aus epidemiologischen und präventiven Gesichtspunkten erfolgende Indikation zur Impfung ist die sogenannte Riegelungsimpfung, durch die eine Herdenimmunität bewirkt und die Ausbreitung eines lokalen Krankheitsausbruchs bekämpft werden soll (z.B. Hepatitis-A-Impfung).
Standardimpfungen
Grundimmunisierungen
Grundimmunisierungen werden laut STIKO wie folgt durchgeführt:
| Impfung | Grundimmunisierung | Bemerkung |
|---|---|---|
| Respiratorisches Synzytial-Virus (RSV)[2] |
|
|
| Rotaviren |
|
|
| Tetanus, Diphtherie, Pertussis, Hib, Poliomyelitis, Hepatitis B, Pneumokokken |
|
|
| Meningokokken B |
|
|
| Meningokokken C |
|
|
| Mumps, Masern, Röteln, Varizellen |
|
|
| HPV |
|
|
| Herpes zoster |
|
|
Nachholimpfungen
Nachholimpfungen für eine Grundimmunisierung sind indiziert für alle noch nicht Geimpften bzw. zur Komplettierung einer unvollständigen Impfserie:
- bis zum 23. Lebensmonat bei Pneumokokken
- bis zum 4. Lebensjahr bei Hib
- bis zum 17. Lebensjahr bei Hepatitis B, Meningokokken C, Mumps, Masern, Röteln, Varizellen und HPV. Bei letzterem evtl. auch darüber hinaus.
- lebenslang bei Tetanus, Diphtherie, Pertussis, Poliomyelitis
Auffrischimpfungen
Innerhalb der Standardimpfungen empfiehlt die STIKO folgende Auffrischungen:
| Impfung | Auffrischimpfungen |
|---|---|
| Tetanus, Diphtherie, Pertussis |
|
| Poliomyelitis |
|
Weitere Standardimpfungen
| Pneumokokken |
ab 60. Lj. mit 23-valentem Polysaccharid-Impfstoff (PPSV23), ggf. Wiederholung nach mindestens 6 Jahren. |
| Masern |
ab 18. Lj. einmalige Impfung mit einem MMR-Impfstoff für alle nach 1970 geborenen Personen ≥ 18 Jahre mit unklarem Impfstatus, ohne Impfung oder mit nur einer Impfung in der Kindheit |
| Influenza |
jährlich ab 60 Lj. im Herbst mit einem inaktivierten quadrivalenten Impfstoff mit aktueller von der WHO empfohlener Antigenkombination |
| Herpes zoster |
Personen ab 60. Lj. Zweimalige Impfung mit adjuvantiertem Totimpfstoff im Abstand von 2-6 Monaten |
Indikationsimpfungen
| FSME und andere TBE-(Tickborne-encephalitis)-Subtypen |
|
| Hib |
|
| Hepatitis A |
|
| Hepatitis B |
|
| Herpes zoster |
|
| Influenza |
|
| Masern |
|
| Meningokokken |
|
| Pertussis |
|
| Pneumokokken | Kinder, Jugendliche und Erwachsene mit erhöhter gesundheitlicher Gefährdung infolge folgender Grundkrankheiten:
|
| Poliomyelitis |
|
| Röteln |
|
| Varizellen | zweimalige Impfung bei
|
Reiseimpfungen
| Cholera |
|
| FSME und andere TBE-Subtypen |
|
| Gelbfieber |
|
| Hepatitis A |
|
| Hepatitis B |
|
| Influenza |
|
| Japanische Enzephalitis |
|
| Meningokokken |
|
| Poliomyelitis |
|
| Tollwut |
|
| Typhus |
|
Berufsimpfungen
| FSME und andere TBE-Subtypen |
|
| Gelbfieber |
|
| Hepatitis A |
|
| Hepatitis B |
|
| Influenza |
|
| Japanische Enzephalitis |
|
| Mumps, Masern, Röteln |
|
| Meningokokken |
|
| Pertussis |
|
| Pneumokokken |
|
| Poliomyelitis |
|
| Tollwut |
|
| Varizellen |
|
Nebenwirkungen und Komplikationen
Impfstoffe werden vor ihrer Zulassung in aufwendigen, multizentrisch ausgelegten Studien auf Wirksamkeit und Verträglichkeit geprüft. Die Wirksamkeit und Komplikationsraten werden 5-jährlich neu bewertet. Bei Vorliegen eines Verdachts auf eine Impfkomplikation besteht eine Meldepflicht. Impffolgen öffentlich empfohlener Impfungen werden vom Bundesland getragen.
Bei den derzeit (2024) von der STIKO empfohlenen Impfungen ist bei Beachtung von Kontraindikationen und Empfehlungen zur Durchführung die Sicherheit von Impfungen gewährleistet.
Aktuelle Informationen zu Nebenwirkungen und Komplikationen, Grundlageninformationen und wissenschaftliche Übersichten sind jederzeit auf den Seiten des Robert-Koch-Instituts verfügbar:
Impfmüdigkeit
Die mangelnde Bereitschaft zur Inanspruchnahme von Impfungen nennt man Impfmüdigkeit. Eine generell ablehnende Haltung gegenüber Impfungen nehmen Impfgegner ein.
Serologische Kontrollen
Eine Kontrolle der Antikörpertiter zur Feststellung des Impfschutzes wird grundsätzlich nicht empfohlen. Die Titerbestimmungen haben i.d.R. keine ausreichende Sensitivität und Spezifität. Ein Impfschutz gegen Pertussis kann im Labor nicht nachgewiesen werden. Ausnahmen sind:
- Patienten mit Immundefizienz- bzw. -suppression
- nach Indikationsimpfung gegen Hepatitis B
- unklarer Impfschutz gegen Varizellen bei Frauen mit Kinderwunsch
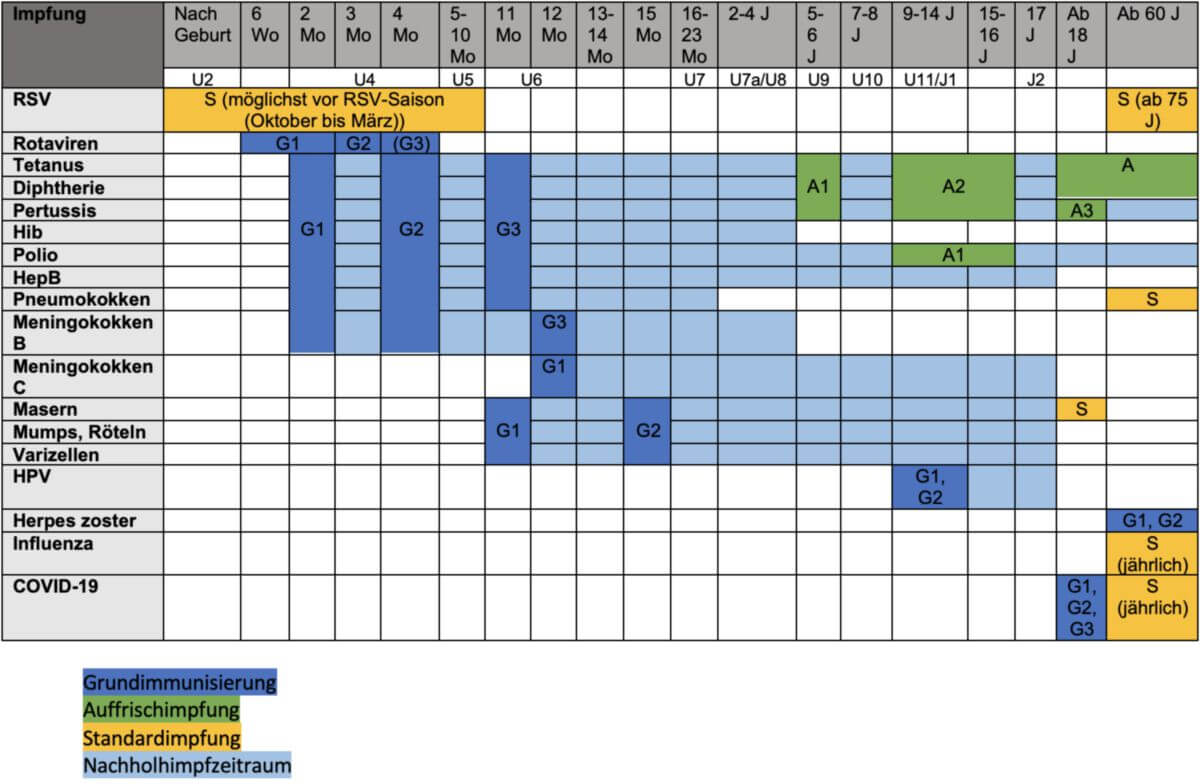
Impfkalender
Der Impfkalender der STIKO bietet eine Übersicht über die empfohlenen Zeiträume der wichtigsten Impfungen.[4]
Weblinks
- Informationen zum Impfen auf der Website des Robert Koch-Instituts (RKI)
- The Pink Book - Standardwerk zu Impfungen des CDC als kostenloser Download (PDF, zip-Archiv) oder kostenpflichtige Bestellung (Printversion)
- RKI Impfkalender 2024, angerufen am 06.09.2024
- RKI Epidemiologisches Bulletin 34/2020, abgerufen am 28.09.2020
- RKI Epidemiologisches Bulletin 35/2020, abgerufen am 28.09.2020
Quellen
- ↑ Aktuelle STIKO-Empfehlungen
- ↑ Robert Koch Institut – Pressemitteilung der STIKO zur neuen Empfehlung der spezifischen Prophylaxe mit Nirsevimab zum Schutz vor schweren Atemwegsinfektionen durch RSV bei Neugeborenen und Säuglingen in ihrer 1. RSV-Saison, abgerufen am 28.06.2024
- ↑ RKI FMSE-Risikogebiete
- ↑ STIKO-Impfkalender 2024, abgerufen am 06.09.2024