Masern
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonyme: Morbilli, Rubeola
Englisch: measles
Definition
Die Masern sind eine meldepflichtige, hoch ansteckende Infektionskrankheit, die zu den typischen Kinderkrankheiten gezählt wird, aber auch Erwachsene befallen kann. Masern werden durch das Masernvirus ausgelöst, die Infektion erfolgt durch Tröpfcheninfektion.
ICD10-Codes
Im ICD10 werden Masern unter dem Code B05 geführt. Man unterscheidet
- B05.0: Masern, kompliziert durch Enzephalitis
- B05.1: Masern, kompliziert durch Meningitis
- B05.2: Masern, kompliziert durch Pneumonie
- B05.3: Masern, kompliziert durch Otitis media
- B05.4: Masern mit Darmkomplikationen
- B05.8: Masern mit sonstigen Komplikationen
- B05.9: Masern ohne Komplikation
Epidemiologie
Vor Einführung der Masernimpfung waren vorwiegend Kinder von der Erkrankung betroffen. In den letzten Jahren lag die jährliche Inzidenz in Deutschland bei ca. 2 bis 30 Erkrankten pro 1 Millionen Einwohnern. Dabei verschiebt sich das Auftreten der Erkrankung zunehmend in das Jugend- und Erwachsenenalter. Die Durchimpfungsrate liegt in dieser Bevölkerungsgruppe nur bei etwa 75 %. Kinder unter 1 Jahr gehören ebenfalls zu einer Hochinzidenzgruppe, da sie in diesem Alter noch nicht geimpft werden können. Sie würden von einer Herdenimmunität profitieren.[1]
Übertragung
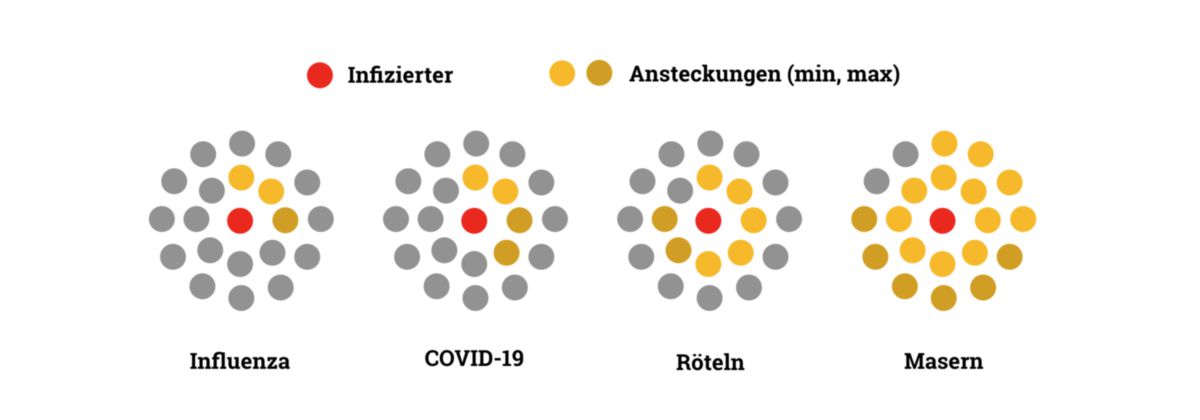
Masernviren sind hoch kontagiös. Die Basisreproduktionszahl (R0-Wert) liegt zwischen 12 und 18. Die Übertragung erfolgt durch Kontakt- oder durch Tröpfcheninfektion (bis 5 m). Auch eine aerogene Übertragung der Viren ist möglich. Die Ansteckungsgefahr besteht drei bis fünf Tage vor und bis zu vier Tagen nach Auftreten des Exanthems.
Infektion
Das Masernvirus dringt schon nach kurzer Exposition über die Epithelzellen der Schleimhaut der Atemwege oder seltener über die Konjunktiven in den Körper ein. Die Vermehrung der Viren erfolgt in den regionalen Lymphknoten, von wo sie sich über die Blutbahn im retikulohistiozytären System ausbreiten. Die Replikationsphase führt zu einer vorübergehenden Lymphopenie. Die T-Zell-vermittelte Immunantwort ist somit stark abgeschwächt.
Nach einer durchstandenen Infektion besteht i.d.R. eine lebenslange Immunität.
Klinik
Der Verlauf einer Infektion gliedert sich in die ca. 8 bis 12 Tage lange Inkubationszeit, gefolgt von Prodromalstadium und exanthematischem Stadium. Komplikationen können die generell gute Prognose der Erkrankung verschlechtern. Die Übertragung der Masern ist vom 5. Tag der Inkubationszeit bis zum 4. Tag nach Beginn des Exanthems möglich.
Prodromalstadium
Das drei Tage dauernde Prodromalstadium ist durch Fieber, Konjunktivitis mit Lichtscheu, Bronchitis und Rhinitis gekennzeichnet. Auf der Wangenschleimhaut findet sich als pathognomonisches Zeichen der Masern ein Enanthem, die sogenannten Koplik-Flecken, die sich meist gegenüber der Molaren befinden und mit dem Spatel nicht abwaschbar sind. Ein weiteres mögliches Symptom ist die Himbeerzunge, die jedoch typischerweise bei Scharlach auftritt.
Exanthematisches Stadium
Das exanthematische Stadium beginnt nach kurzem Abfall der Temperatur mit einem zweiten Anstieg des Fiebers. Charakteristisch ist ein dunkelrotes, makulopapulöses Exanthem. Die einzelnen Exanthemherde konfluieren zu größeren Herden. Das Exanthem tritt typischerweise zuerst hinter den Ohren auf und breitet sich dann über das Gesicht auf Oberkörper und Extremitäten aus. Zusätzlicher Juckreiz kann auftreten, ist aber nicht krankheitstypisch.
Das Exanthem blasst nach ca. 5-6 Tagen ab und verschwindet unter leichter Schuppenbildung der Haut. Im schlimmsten Fall können dann Hämorrhagien an den Extremitäten auftreten, die auch als "schwarze Masern" bezeichnet werden.
Komplikationen
Das Masernvirus kann bei schweren Verläufen eine Pneumonie, subglottische Laryngitis (Pseudokrupp), Bronchiolitis, Myokarditis und Enzephalitis (Masernenzephalitis) hervorrufen. Bei der akuten, postinfektiösen Masernenzephalitis handelt es sich um eine Autoimmunreaktion, bei der spezifische T-Lymphozyten im ZNS nachweisbar sind. Davon abzugrenzen ist die akute, progressive Form. Eine sehr seltene, jedoch sehr schwerwiegende Komplikation ist die subakute sklerosierende Panenzephalitis (SSPE), die 1 mal auf 1.000.000 Erkrankungen auftritt.
Von den genannten Komplikationen sind die durch bakterielle Superinfektion hervorgerufenen Komplikationen zu unterscheiden. Die häufigsten bakteriell ausgelösten Komplikationen sind die Mittelohrentzündung (Masernotitis) und die Bronchopneumonie.
Bakterielle Superinfektionen verschlechtern die Prognose erkrankter Kinder insbesondere in Entwicklungsländern.
Labormedizin
Typischerweise ist bei Patienten eine Leukopenie mit einer Lymphopenie und Linksverschiebung zu beobachten.
Masern-Antikörper
Material
Für die Untersuchung wird 1 ml Serum benötigt. Ein Nachweis aus dem Plasma oder Liquor ist ebenso möglich.
Referenzbereiche
- IgG-ELISA: < 0,15 U/ml, nach einer Impfung ist der Nachweis von IgG sehr wahrscheinlich
- IgM-ELISA: negativ
Interpretation
Interpretation der IgG-ELISA:
| < 0,15 U/ml |
|
| 0,15 bis 0,20 U/ml |
|
| > 0,20 U/ml |
|
Interpretation der IgM-ELISA:
| negativ |
|
| positiv |
|
Direkter Erregernachweis
Der direkte Nachweis des Erregers erfolgt mittels RT-PCR und sollte nach Ausbruch des Exanthems erfolgen.
Material
Die Isolation des Virus erfolgt aus:
Referenzbereich
Die Ergebnisse sollten negativ ausfallen.
Hinweis
Negative Laborergebnisse sind nicht beweisend für den Ausschluss der Diagnose. Die Ergebnisse sollten immer in Zusammenschau mit der Anamnese, den erkrankungstypischen Symptomen und dem Expositions- und Impfstatus gesehen werden.
Differentialdiagnose
| Scharlach | Masern | Röteln | |
|---|---|---|---|
| Beginn | Hohes Fieber, Halsentzündung (Angina tonsillaris) | Hohes Fieber, starker Husten, ev. Halsentzündung | Mäßiges Fieber, leichtes Krankheitsbild |
| Exanthem | Feinfleckiger Ausschlag von unten nach oben (Mund-Kinn-Dreieck frei) | Grobfleckiger konfluierender Ausschlag von oben nach unten (Beginn retroaurikulär) | Nur schwaches nichtkonfluierendes Exanthem an Hals/Brust |
| Besonderes | Himbeerzunge | Koplik-Wangenfleck | Starke nuchale Lymphknotenschwellung |
Therapie
Die Therapie der Masern ist symptomatisch und umfasst die Linderung der Symptome und die frühzeitige Erkennung und Behandlung von krankheitsbedingten Komplikationen. Basismaßnahmen sind Bettruhe und Schonung.
Impfung
Aktive Immunisierung
Durch eine Masernimpfung wird die Erkrankung verhindert und ein Auftreten von teilweise fatalen Komplikationen vermieden. In Deutschland wurde deshalb im Juli 2019 vom Bundestag eine Impfpflicht gegen Masern beschlossen.
Vor der Impfung waren zweijährliche Masernepidemien typisch. Seitdem die Impfung breitflächig angewendet wird, verschiebt sich das Erkrankungsalter vermehrt vom Kleinkindesalter in Schul- und Teenagerzeit. Eine stattgefundene Erkrankung hinterlässt eine lebenslange Immunität.
Die Masernimpfung ist als kombinierte Mumps-Masern-Röteln-Impfung (MMR) ab dem 11. Lebensmonat zu empfehlen. Eine zweite Gabe des Lebendimpfstoffs erfolgt mit einem Mindestabstand von 4 Wochen, spätestens bis zum 2. Geburtstag. Kinder mit Neugeborenenikterus dürfen nicht vor dem 15. Lebensmonat geimpft werden. In folgenden Ausnahmefällen kann die Impfung auch ab einem Alter von 9 Monaten erfolgen:
- bevorstehende Aufnahme in eine Gemeinschaftseinrichtung
- nach Kontakt zu Masernkranken
Sofern die Erstimpfung im Alter von 9 bis 10 Monaten erfolgte, muss die 2. MMR-Impfung bereits zu Beginn des 2. Lebensjahres gegeben werden. Nach individueller Risiko-Nutzen-Abwägung kann die Impfung auch im Alter von 6-8 Monaten durchgeführt werden, wobei zum Aufbau einer langfristigen Immunität zwei weitere MMR-Impfstoffdosen mit 11 und 15 Monaten notwendig sind.
Bei nicht erfolgter oder unvollständiger Grundimmunisierungen werden Nachholimpfungen bis zum 17. Lebensjahr empfohlen.
Weitere Indikationen der Masernimpfung sind:
- Standardimpfung: einmalige Impfung mit einem MMR-Impfstoff für alle nach 1970 geborenen Personen ≥ 18 Jahre mit unklarem Impfstatus, ohne Impfung oder mit nur einer Impfung in der Kindheit
- Indikationsimpfung: im Rahmen eines Ausbruch für nach 1970 Geborene ab dem Alter von 9 Monaten mit unklarem Impfstatus, ohne Impfung oder mit nur einer Impfung in der Kindheit sowie ausnahmsweise für 6 – 8 Monate alte Säuglinge nach individueller Risiko-Nutzen-Abwägung (Off-label). Einmalige MMR/V-Impfung.
- Berufsimpfung: Nach 1970 geborene Personen in medizinischen Einrichtungen, bei beruflicher Exposition zu potenziell infektiösem Material, in Einrichtungen der Pflege sowie in Gemeinschaftseinrichtungen, Einrichtungen zur gemeinschaftlichen Unterbringung von AsylbewerberInnen, Ausreisepflichtigen, Flüchtlingen und Spätaussiedlern und in Fach-, Berufs- und Hochschulen. Insgesamt zweimalige Impfung mit einem MMR-Impfstoff.
Postexpositionsprophylaxe
Nach Kontakt zu Masernkranken kann eine passive Immunisierung mit Immunglobulinen bis zu 6 Tage nach Exposition bei kontraindizierter aktiver Impfung vor allem für ungeschützte Personen mit hohem Komplikationsrisiko (z.B. Säuglinge unter 6 Monaten, immundefiziente Patient) erwogen werden. Die Anwendung erfolgt off-label. Danach ist die MMR-Impfung für 8 Monate nicht sicher wirksam.
Immunkompetente ungeimpfte sowie geimpfte Kontaktpersonen ohne Antikörpernachweis (seronegativ) sollten als Postexpositionsprophylaxe aktiv immunisiert werden. Durch diese sogenannte Riegelungsimpfung kann im Epidemiefall eine weitere Ausbreitung verhindert werden.
Leihimmunität
Durch die Übertragung mütterlicher IgG-Antikörper auf das Ungeborene während der Schwangerschaft besteht nach der Geburt für 3 bis 4 Monate eine Leihimmunität. Anschließend werden die mütterlichen Antikörper abgebaut und das Kind ist zunehmend auf eine Eigenproduktion angewiesen.
Meldepflicht
Gemäß des IfSG haben Ärzte dem Gesundheitsamt den Krankheitsverdacht, die Erkrankung an Masern sowie den Tod durch Masern namentlich zu melden (§ 6 Abs. 1 Satz Nr. 1 Buchstabe i, § 8 Abs. 1 Nr. 1 IfSG). Dem Gesundheitsamt ist ebenfalls zu melden, wenn Personen an einer SSPE infolge einer Maserninfektion erkranken oder versterben (§ 6 Abs. 2 IfSG).
Ebenfalls zur namentlichen Meldung verpflichtet sind:
- Gemeinschaftseinrichtungen, außer Einrichtungen der Kindertagespflege (§ 33 Nr. 2 IfSG)
- voll- oder teilstationäre Einrichtungen zur Betreuung und Unterbringung älterer, behinderter oder pflegebedürftiger Menschen
- Obdachlosenunterkünften, Einrichtungen zur gemeinschaftlichen Unterbringung von Asylbewerbern, vollziehbar Ausreisepflichtigen, Geflüchteten und Spätaussiedlern sowie sonstigen Massenunterkünften
- Justizvollzugsanstalten
Literatur
- Matysiak-Klose D et al. Epidemiologie und Diagnostik der Masern. Besonderheiten bei niedrigen Inzidenzen. Dtsch Arztebl Int 2024