Appendizitis
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
Loslegenvon lateinisch: appendix - Anhang
Synonyme: Wurmfortsatzentzündung, fälschlich auch "Blinddarmentzündung"
Englisch: appendicitis
Definition
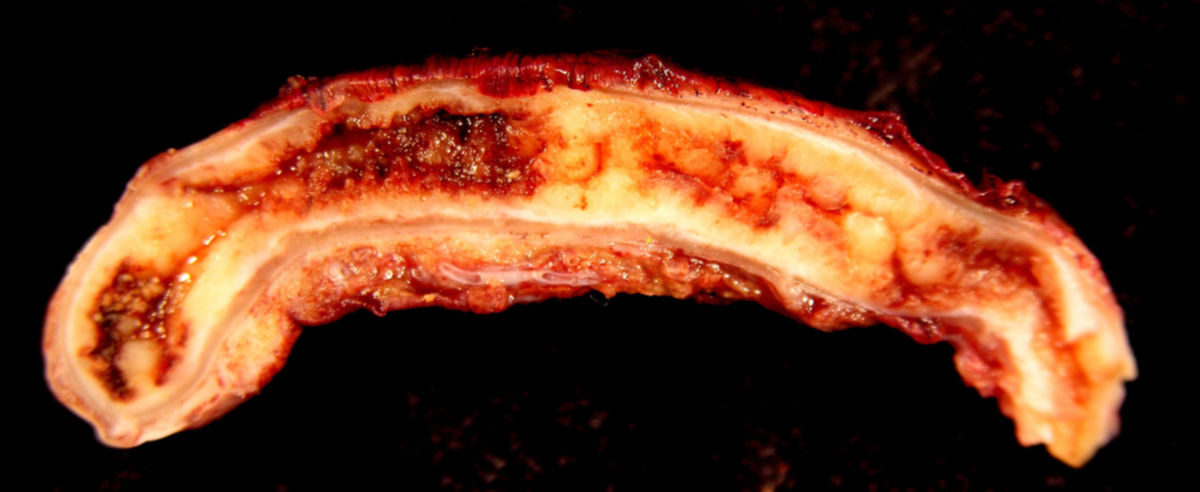
Unter einer Appendizitis versteht man die Entzündung der Appendix vermiformis (des Wurmfortsatzes).
| ICD10-Code | Bezeichnung |
|---|---|
| K35 | Akute Appendizitis |
| K36 | Sonstige Appendizitis (chronisch, rezidivierend) |
| K37 | Nicht näher bezeichnete Appendizitis |
Ursachen
Eine Appendizitis kann ausgelöst werden durch:
- Keime der bereits vorhandenen Darmflora, z.B. bei Verlegung des Darmlumens (Kotsteine, unverdauliche Nahrungsmittelbestandteile, Verwachsungen, etc.)
- Erreger, die auf dem Blutweg einwandern
Typische Erreger einer Appendizitis sind beispielsweise Escherichia coli, Pseudomonas aeruginosa oder Klebsiella pneumoniae.
Einteilung
... nach Verlauf
- Akute Appendizitis: Schneller Beginn und Verlauf
- Chronische Appendizitis: Schleichender, teilweise subklinischer Verlauf
Die Bezeichnung "chronische Appendizitis" wird von manchen Autoren als zu unscharf abgelehnt.
... nach Entzündungsstadium
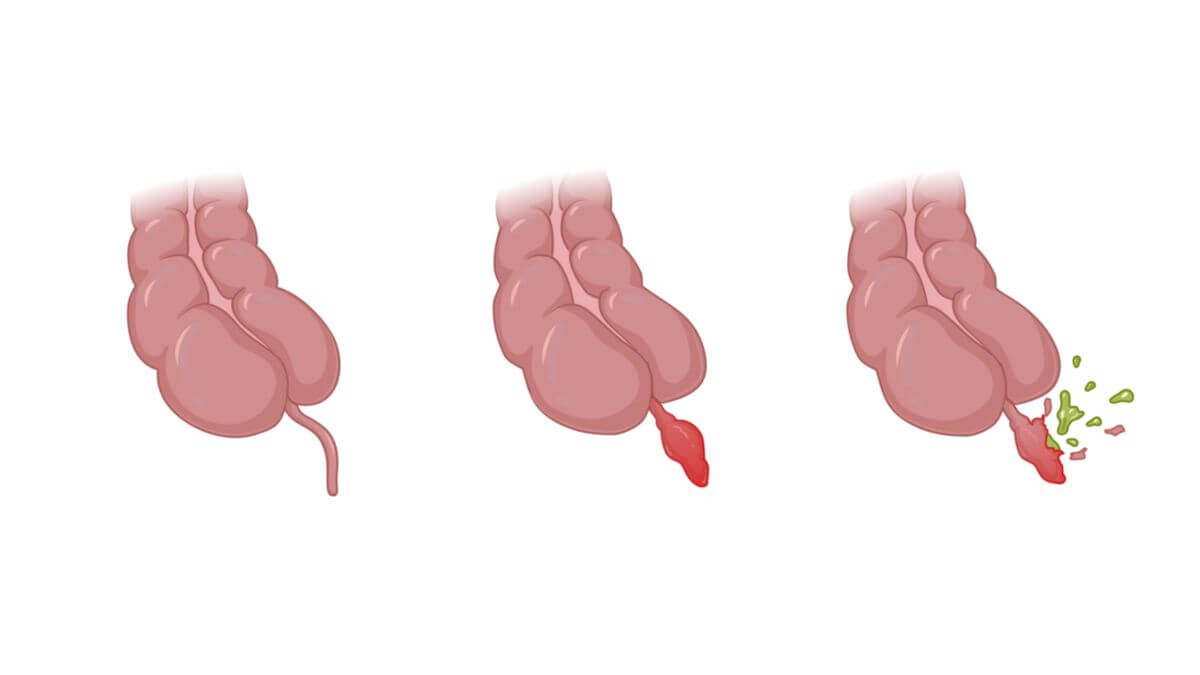
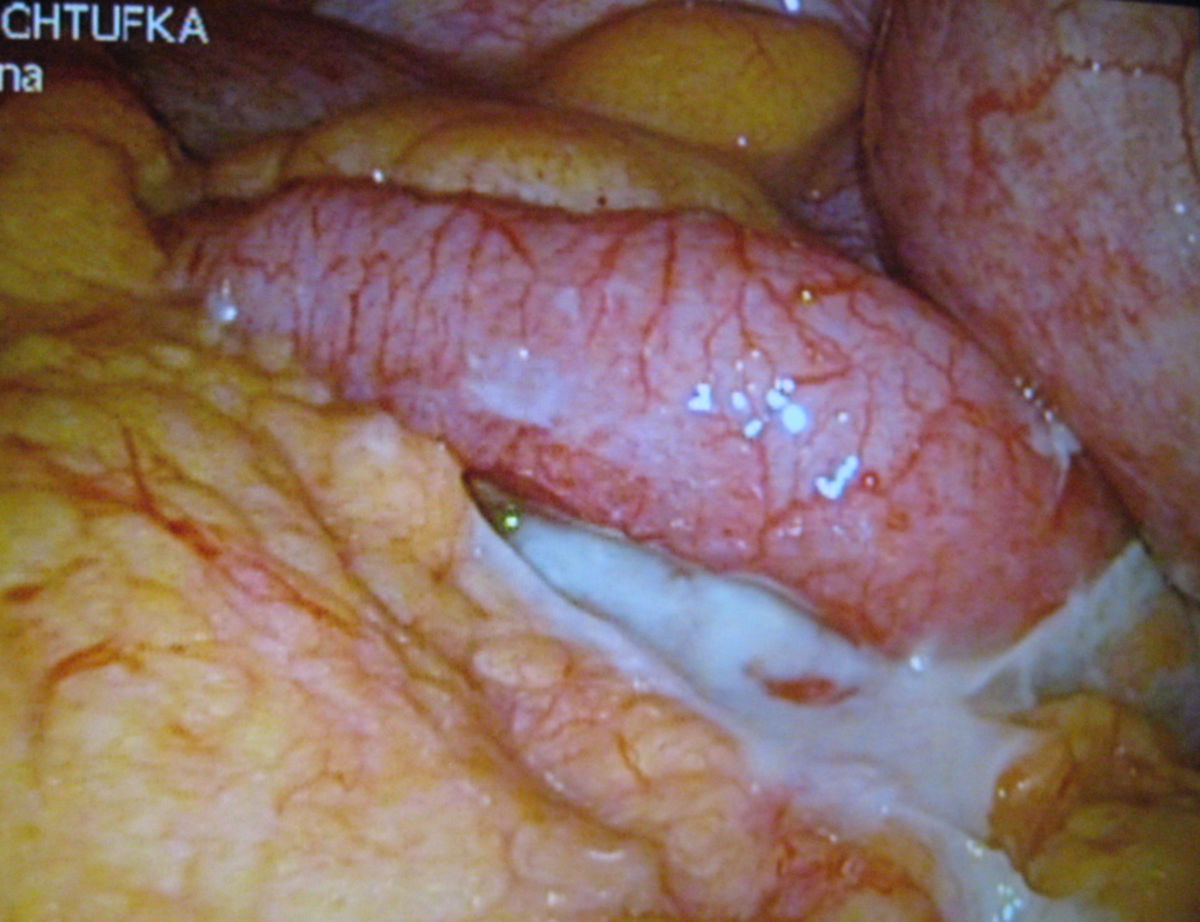
- Katarrhalische Appendizitis ist ein nicht destruktives (nicht zerstörendes) reversibles (heilbares) Stadium. Der Wurmfortsatz ist gerötet, geschwollen und schmerzhaft. Es ist noch kein Eiter entstanden und die Entzündung kann in manchen Fällen durch Aufsetzen von Eisbeuteln und Nahrungsentzug zurückgebildet werden
- Ulzero-phlegmonöse Appendizitis
- Gangränöse Appendizitis
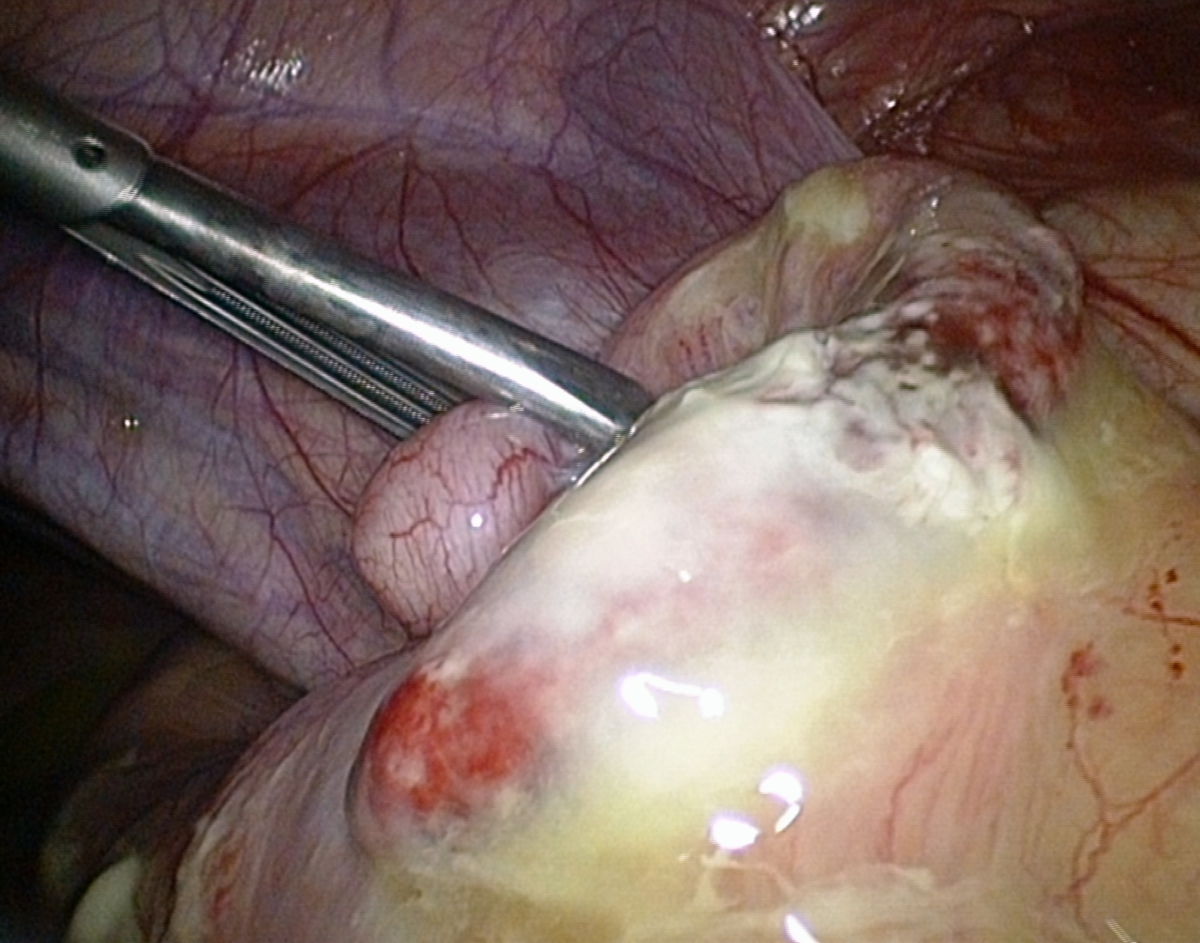
- Perforierte Appendizitis (lebensbedrohliche Komplikation der Appendizitis):
- gedeckt: Perityphlitischer Abszess
- ungedeckt: Appendizitis mit freier Perforation in die Bauchhöhle
Symptome
Eine Appendizitis beginnt meist unspezifisch mit:
Im weiteren Verlauf entsteht das Krankheitsbild des akuten Abdomens mit
Der Verlauf kann jedoch – besonders bei der chronischen Appendizitis – auch unspezifisch bleiben, so dass aus dem klinischen Bild keine eindeutige Diagnose möglich ist.
Pathogenese
Im Verlauf einer typischen akuten Appendizitis kann eine Schmerzwanderung von epigastrisch bzw. periumbilikal in den rechten Unterbauch auftreten. Sie wird durch die lokale Einbeziehung des parietalen Peritoneums verursacht, das dem Entzündungsherd benachbart ist.
Am Beginn einer akuten Appendizitis steht häufig eine Lumenobstruktion, etwa durch Kotsteine. Das Lumen der Appendix kann auch von außen komprimiert werden, beispielsweise durch den Druck benachbarter Lymphknoten, die im Rahmen eines gastrointestinalen Infekts angeschwollen sind.
Infolge der Obstruktion wird die Appendixwand überdehnt. Dadurch werden Nervenendigungen des vegetativen Nervensystems gereizt und es entsteht ein schlecht lokalisierbarer, viszeraler Schmerz. Da das vegetative Nervensystem nicht segmental gegliedert ist, wird der Schmerz oft als diffus und nicht genau lokalisierbar wahrgenommen. Aus Erfahrung projiziert der Patient den Schmerz oft auf den Bauchnabel oder in das Epigastrium (besonders Kinder zeigen bei allen Bauchbeschwerden zuerst auf den Bauchnabel). Im Verlauf kommt es durch die Überdehnung zu einer Ischämie der Darmwand und zur Einwanderung von Bakterien. Es entstehen erst eine phlegmonöse Entzündung und dann eine Gangrän der Appendixwand. Bei Ausbreitung auf das parietale Peritoneum werden nun die segmental geordneten Lumbalnerven gereizt und es entsteht der gut lokalisierbare helle, somatische Schmerz.
Diagnostik
Palpation
Nach wie vor ist die klinische Untersuchung mit sorgfältiger Palpation des Abdomens für die Diagnose der Appendizitis entscheidend, z.B. unter der Nutzung von Score-Systemen, wie dem Eskelinen-Score oder Alvarado-Score.
Bei der Palpation des Abdomens gibt es eine Reihe von Schmerzpunkten bzw. Palpationszeichen, die typisch für die Appendizitis sind. Dazu zählen u.a. das Blumberg-Zeichen, der Douglas-Schmerz, das Psoas-Zeichen, das Baldwin-Zeichen und das Rovsing-Zeichen.
siehe Hauptseite: Appendizitiszeichen.
Weitere Diagnostik
Die weitere Diagnostik der Appendizitis beinhaltet:
- Fiebermessung (axillär-rektaler Temperaturunterschied > 1 Grad)
- Labor: Blutbild, CRP, BSG; Normale Laborparameter schließen eine Appendizitis nicht aus.
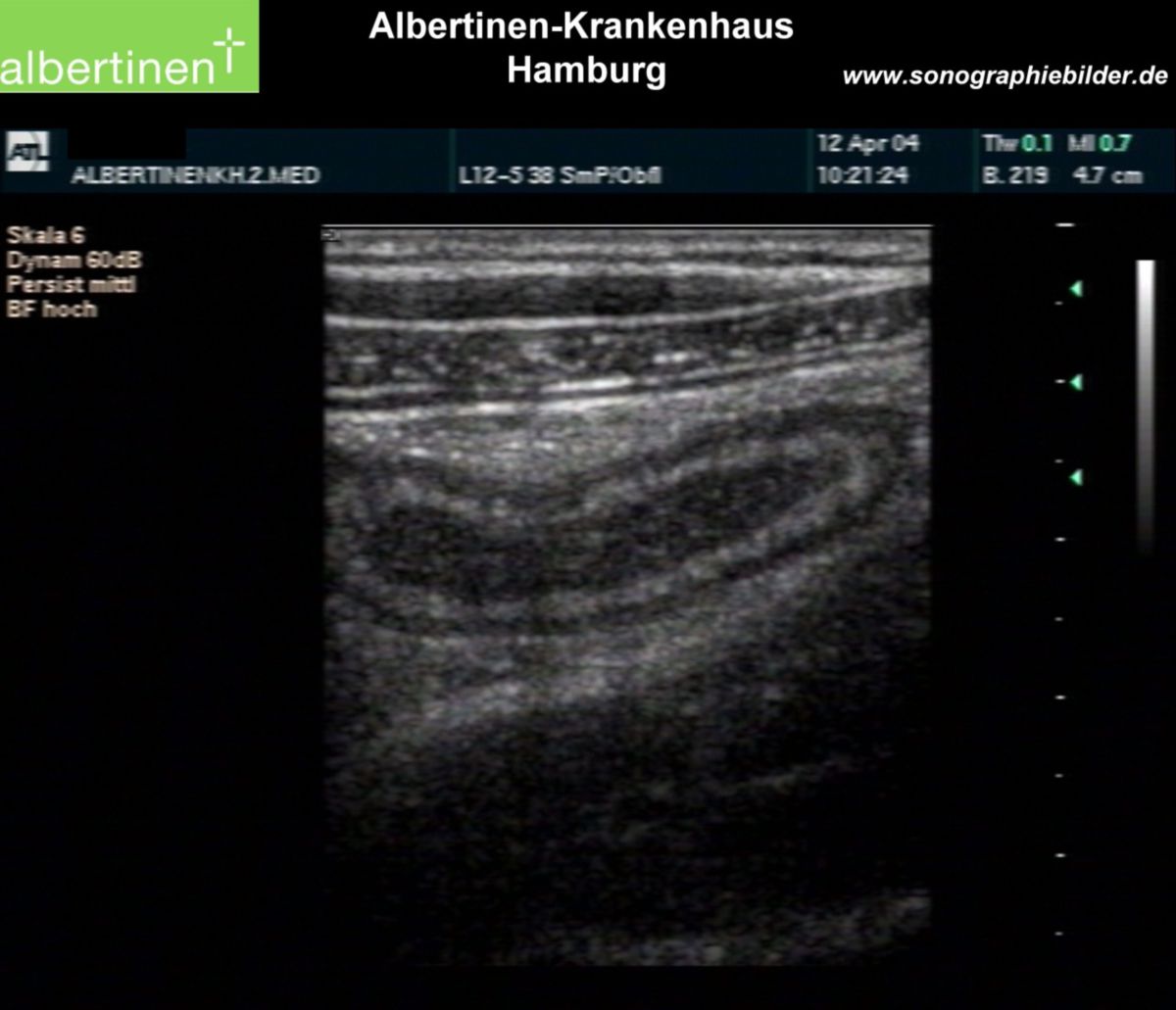
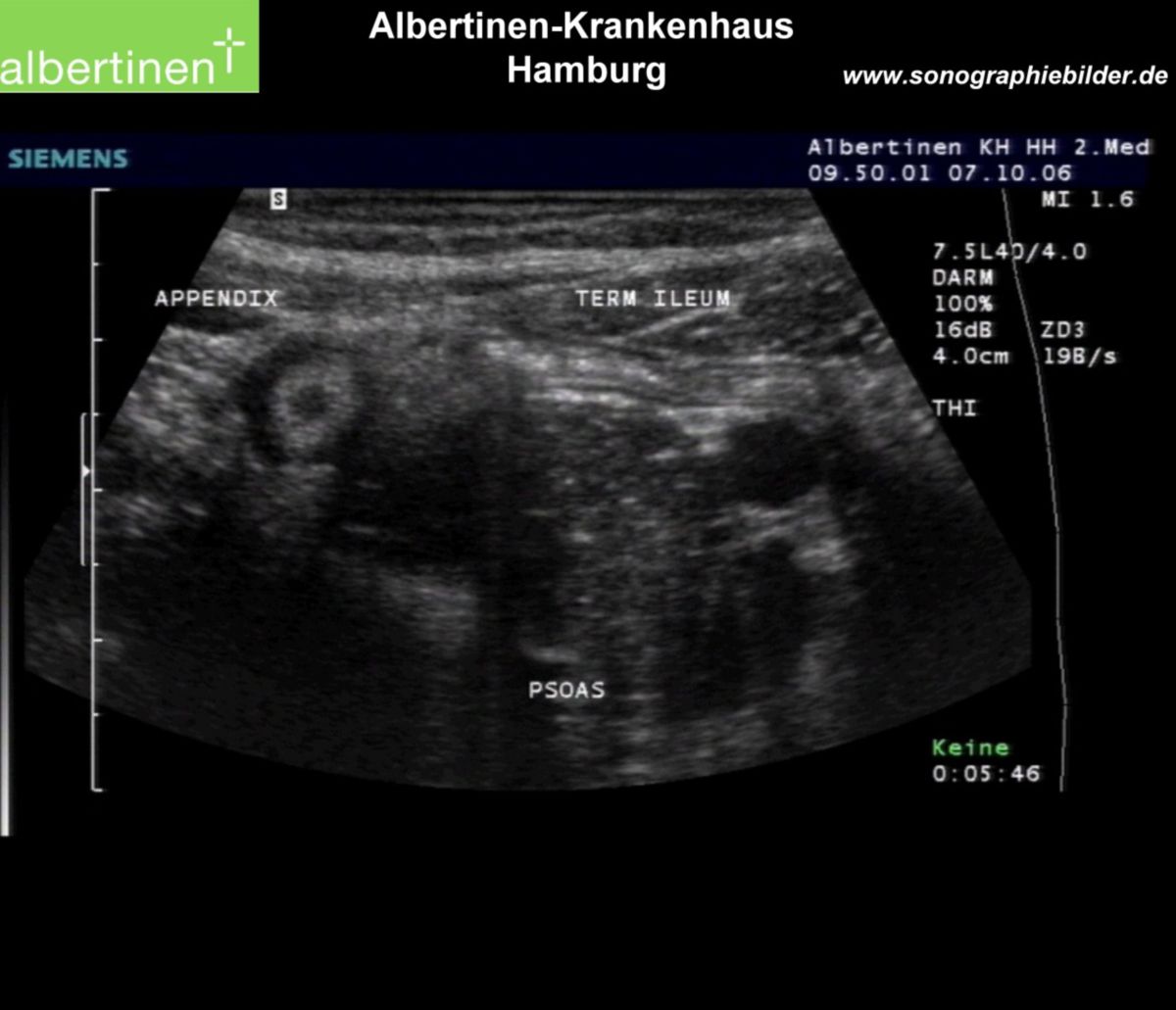
- Sonografie des Abdomens (vergrößerter Appendixdurchmesser > 6 mm, Wandverdickung, Kokardenphänomen, zirkuläre Flüssigkeitsansammlung um das Organ)
- Farbdoppler-Sonografie (Hyperämie)
- MRT, CT
- Urinstatus: Bei retrozäkaler Lage des Appendix kann es zu einer Entzündung des rechten Ureters kommen, die mit einer Leukozyturie und Erythrozyturie einhergeht.
Insbesondere die hochauflösende Sonografie hat in den letzten Jahren bei der Diagnose einer Appendizitis an Bedeutung gewonnen. In Metaanalysen wird der Methode eine Sensitivität bis zu 87 % und eine Spezifität bis zu 94 % attestiert. Durch die Kombination aus transvaginalem und transabdominalem Ultraschall lässt sich die Sensitivität auf rund 97 % steigern.[1] Die diagnostische Treffsicherheit ist jedoch von der Erfahrung des Untersuchers abhängig.
Alvarado-Score
Der Alvarado-Score dient der Risikostratifizierung bei Verdacht auf eine akute Appendizitis. Er beinhaltet klinische Symptome und Laborparameter. Ein Score von ≥ 7/10 Punkten geht mit einer hohen Wahrscheinlichkeit für eine Appendizitis einher.
Differentialdiagnosen
Da die Beschwerden bei Appendizitis besonders zu Beginn unspezifisch sind, ist die Differentialdiagnostik sehr komplex, sie bezieht neben den typischen Diagnosen der Gastroenterologie auch gynäkologische, pulmologische und systemische Erkrankungen mit ein. Im Folgenden sind die gängigsten Differentialdiagnosen aufgeführt:
Gastrointestinale DD
- Appendicitis epiploica
- Cholecystitis
- Darmperforation
- Divertikulitis
- Enterokolitiden
- Gastroenteritis
- Ileus
- Meckel-Divertikulitis
- Morbus Crohn
- Pankreatitis
- Ulzera des Dünndarmes
- Tumorerkrankungen
- Unspezifische Bauchschmerzen
- Volvulus
- häufig bei Kindern: Lymphadenitis mesenterialis
Gynäkologische DD
- Tubargravidität
- Endometriose
- Ovarialtorsion
- Adnexitis
- Ruptur einer Ovarialzyste
Andrologische DD
Urologische DD
Pulmologische DD
- Pleuritis
- Basale Pneumonie
- Lungeninfarkt
Systemische DD
Therapie
Konservativ
Die konservative Behandlung einer Appendizitis besteht aus Bettruhe, Nahrungskarenz, parenteraler Flüssigkeitzufuhr und Antibiotikagabe (z.B. Cefuroxim + Metronidazol oder Piperacillin + Tazobactam) unter klinischer Beobachtung bei fortlaufenden Laborkontrollen. Durch dieses abwartende Vorgehen sollen unnötige operative Eingriffe vermieden werden. Bei einem konservativen Vorgehen besteht grundsätzlich das Risiko einer Aggravation der Erkrankung.
Chirurgisch
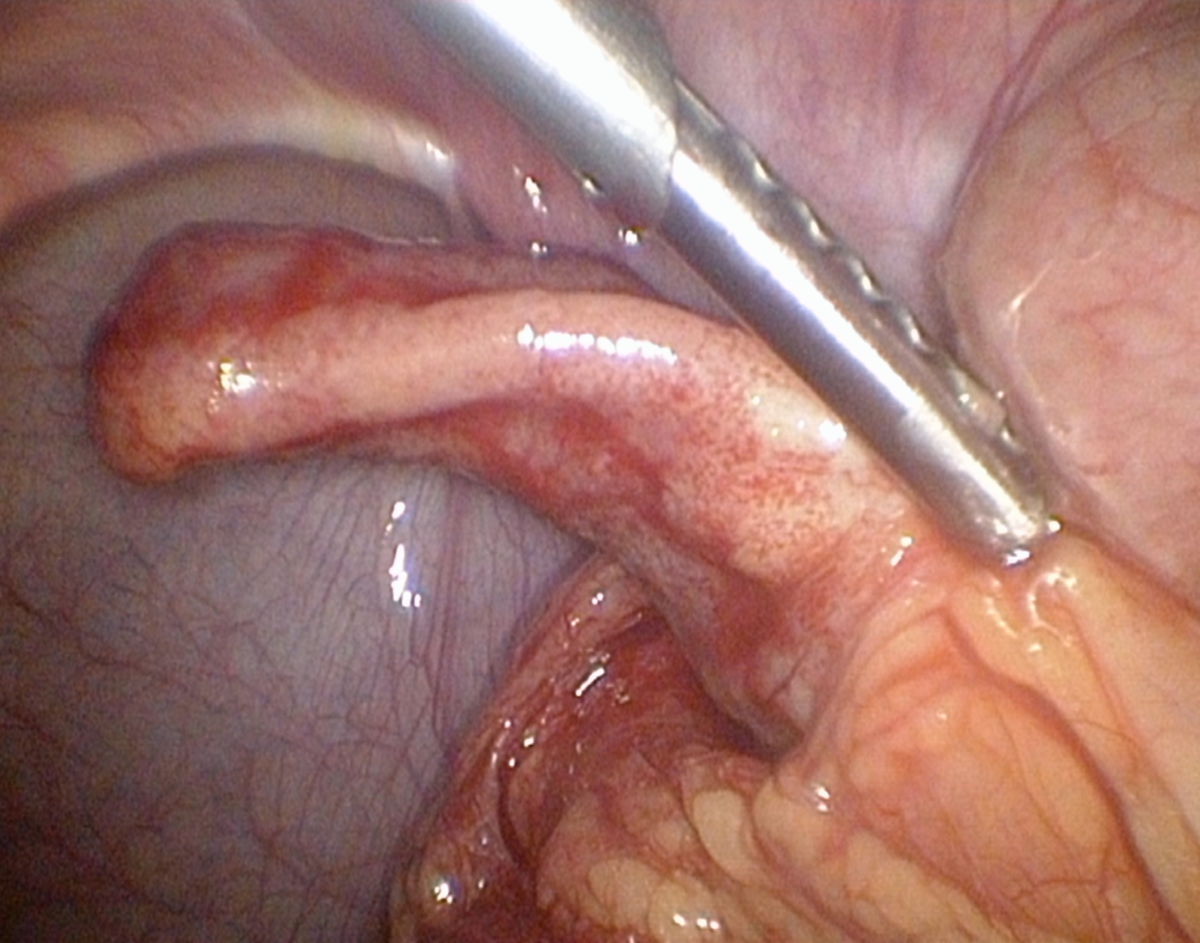
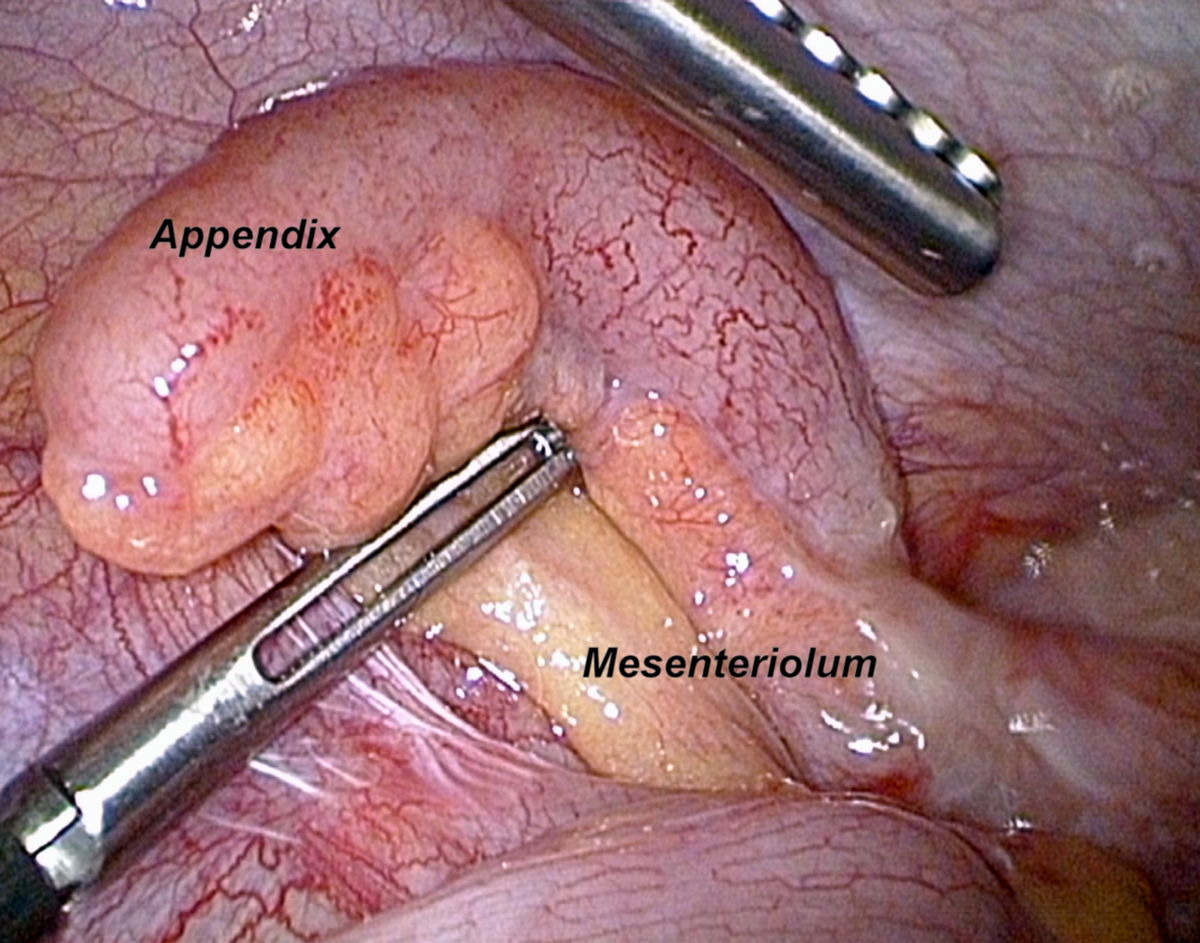
Die chirurgische Behandlung der Appendizitis erfolgt durch eine Appendektomie, die abhängig von Symptomatik und Verlauf offen (Laparotomie) oder endoskopisch durchgeführt wird. Die Appendix wird anschließend histologisch untersucht. Die negative Appendektomierate, d.h. das Vorliegen einer normalen Appendix bei positiver klinischer Symptomatik beträgt zwischen 10 und 40 %. Durch zusätzliche Diagnostik (MRT, CT) kann die Rate deutlich gesenkt werden.
Prognose
Quiz
tl;dr
Quellen
- ↑ Bondi M1, Miller R, Zbar A, Hazan Y, Appelman Z, Caspi B, Mavor E.: Improving the diagnostic accuracy of ultrasonography in suspected acute appendicitis by the combined transabdominal and transvaginal approach. Am Surg. 2012 Jan;78(1):98-103.
Bildquelle
- Bildquelle für Quiz: ©Kindel Media/ Pexels