Buprenorphin
Handelsnamen: Buprendo®, Buprenorphin AWD®, Buvidal®, Espranor®, Norspan®, Suboxone®, Subutex®, Temgesic®, Transtec®
Englisch: buprenorphine
Definition
Buprenorphin ist ein betäubungsmittelpflichtiges Opioidanalgetikum mit partialagonistischer Wirkung. Es zählt zur Stufe 3 des WHO-Stufenschemas und wird bei starken akuten und chronischen Schmerzen sowie zur Opioid-Substitutionstherapie eingesetzt.
Chemie
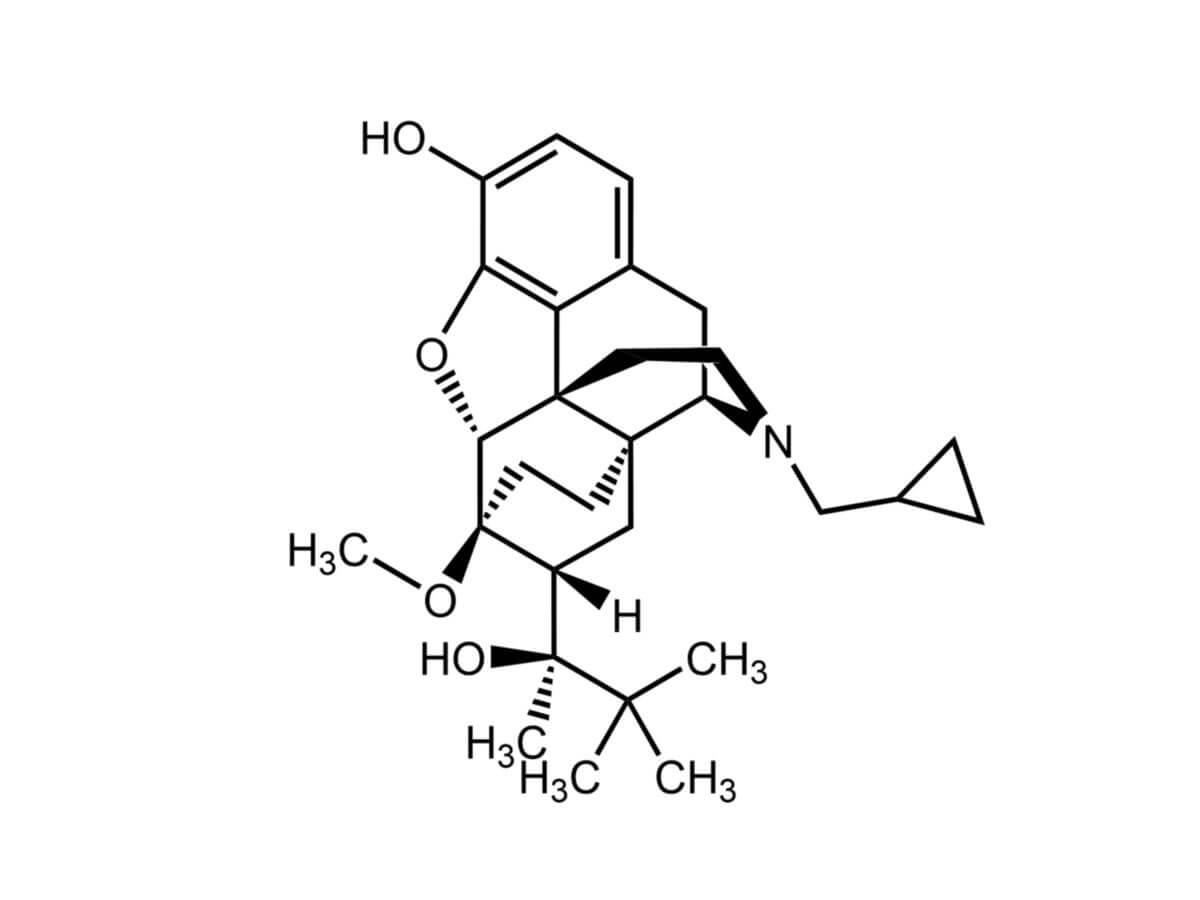
Buprenorphin besitzt die Summenformel C29H41NO4 und eine molare Masse von 467,65 g/mol. Es liegt bei Raumtemperatur als weißes, kristallines Pulver vor.
Buprenorphin wird halbsynthetisch aus dem Alkaloid Thebain gewonnen. Dabei wird Methylvinylketon eingesetzt, um das Cycloadditionsprodukt 7-Acetyl-6,14-endoethenotetrahydrothebain zu erhalten (Diels-Alder-Reaktion). Nach Reduktion unter Palladium-Kohle-Katalyse und Grignard-Reaktion mit tert-Butylmagnesiumchlorid entsteht das Zwischenprodukt 6,14-Endoethano-7-(2-hydroxy-3,3-dimethyl-2-butyl)-tetrahydrothebain. Die tertiäre Aminogruppe wird anschließend mit Bromcyan demethyliert und mit Hilfe von Cyclopropylcarbonsäurechlorid und Lithiumaluminiumhydrid alkyliert. Nach hydrolytischer Abspaltung der phenolischen Methoxygruppe kann Buprenorphin isoliert werden.
Wirkmechanismus
Buprenorphin bindet mit hoher Affinität an μ-Opioidrezeptoren und wirkt als Partialagonist, d.h. mit einer geringen intrinsischen Aktivität. Dabei zeigt Buprenorphin einen Ceiling-Effekt: Ab einer gewissen Dosis bewirkt eine weitere Steigerung keine Erhöhung der erwünschten oder unerwünschten Wirkungen.
Aufgrund der hohen Affinität zum μ-Opioidrezeptor ist Buprenorphin nur schwer durch Naloxon antagonisierbar. Als Antidot bei Atemdepression steht Doxapram zur Verfügung, das als Stimulanz des zentralen Atemantriebs wirkt. Bei Schmerzen, die nicht auf Buprenorphin reagieren, kann man den Wirkstoff zudem nicht durch ein höher potentes Opioid (z.B. Morphin) vom Rezeptor verdrängen. Man muss erst das Wirkende abwarten. Die relative analgetische Potenz beträgt ca. 30 bis 70.
Am κ-Opioidrezeptor wirkt Buprenorphin als Antagonist. Am δ-Opioidrezeptor hat es eine schwach agonistische Wirkung. Insgesamt verursacht der Wirkstoff nur eine geringe Sedierung und Dysphorie. Außerdem bindet Buprenorphin noch an weitere Rezeptoren - beispielsweise blockiert es spannungsgesteuerte Natriumkanäle.
Buprenorphin besitzt im Vergleich zu anderen Opioiden aufgrund seiner langsamen Anflutung nur ein geringes Suchtpotential. Daher ist es zur Substitutionstherapie geeignet.
Pharmakokinetik
Buprenorphin weist nach oraler Gabe aufgrund eines ausgeprägten First-Pass-Effekts nur eine geringe Bioverfügbarkeit von ca. 6,5 % auf.
Buprenorphin wird von der Leber über CYP3A4, CYP3A5 und CYP2C8 in das geringer wirksame Nor-Buprenorphin umgewandelt. Weiterhin werden Buprenorphin und Nor-Buprenorphin durch UGT1A1, UGT1A3 sowie UGT2B7 glucuronidiert. Diese ebenfalls biologisch aktiven Metabolite werden über die Galle und mit dem Fäzes ausgeschieden. Die renale Elimination ist deutlich geringer, sodass bei Menschen mit reduzierter Nierenfunktion kein Akkumulationsrisiko besteht.
Die Plasmahalbwertszeit variiert zwischen 3 und 73 Stunden aufgrund der komplexen Pharmakokinetik (u.a. enterohepatischer Kreislauf, langsame Diffusion aus dem Fettgewebe). Angaben zur Wirkdauer variieren je nach Applikation zwischen 6 bis 8 Stunden (sublingual) und 48 bis 96 Stunden (transdermal).
Indikationen
- starke Schmerzen, die nicht mit Hilfe peripher wirkender Analgetika oder Spasmolytika behandelt werden können: insbesondere Schmerzen nach Operationen, Verletzungen, Herzinfarkt sowie chronische Schmerzen bei Tumorerkrankungen.
- Substitutionstherapie bei Opioidabhängigkeit: v.a. in Kombination mit Naloxon
Buprenorphin zählt zu den unentbehrlichen Arzneimitteln der WHO. In den USA ist Buprenorphin in Kombination mit Samidorphan bei Depressionen zugelassen. Weitere potentielle Einsatzgebiete sind Patienten mit Kokainabhängigkeit, Zwangsstörungen sowie neonatalem Abstinenzsyndrom
Darreichungsformen
Buprenorphin kann in Form von Injektionslösungen (intravenös, intramuskulär), Sublingualtabletten oder als transdermales Pflaster angewendet werden.
Die intravenöse bzw. sublinguale Gabe eignet sich aufgrund der kurzen Latenzzeit für akute Schmerzen bzw. zur Kupierung von Schmerzspitzen. Die transdermale Gabe als Pflaster dient der Therapie von chronischen Schmerzen. Dabei wird das Pflaster auf den Oberkörper geklebt, wobei eine unbehaarte Stelle zu bevorzugen ist. Sonst sollten die Haare geschnitten, aber nicht rasiert werden, da Mikroläsionen genauso wie Fieber für eine vermehrte Wirkstoffresorption sorgen.
Seit November 2018 existiert auch ein Buprenorphin-Depot (Buvidal®), das subkutan injiziert wird. Weiterhin hat die EMA 2019 ein Buprenorphin-Implantat (Sixmo®) zur Substitutionstherapie zugelassen.
Dosierung
Chronische Schmerzen
Das transdermale Pflaster wird bei starken chronischen Schmerzen verwendet. Bei opioidnaiven Patienten wird mit der kleinsten Wirkstärke (35 µg/h) begonnen und das Pflaster spätestens nach 4 Tagen gewechselt. Bei vorbehandelten Patienten variiert die Dosis je nach verwendetem Opioid:
| Dihydrocodein, oral | 120-240 | bis 360 | ||
| Tramadol, parenteral | 100-200 | bis 300 | bis 400 | |
| Tramadol, oral | 150-300 | bis 450 | bis 600 | |
| Buprenorphin, parenteral | 0,3-0,6 | bis 0,9 | bis 1,2 | bis 2,4 |
| Buprenorphin, sublingual | 0,4-0,8 | bis 1,2 | bis 1,6 | bis 3,2 |
| Morphin, parenteral | 10-20 | bis 30 | bis 40 | bis 80 |
| Morphin, oral | 30-60 | bis 90 | bis 120 | bis 240 |
| initiale Pflasterstärke | 35 µg/h | 52,5 µg/h | 70 µg/h | 2 x 70 µg/h |
|---|
Zur Kupierung von Durchbruchschmerzen kann zusätzlich 1 bis 2 mal 0,2 mg Buprenorphin sublingual verabreicht werden. Wenn dauerhaft 0,4 bis 0,6 mg sublinguales Buprenorphin notwendig sind, sollte die nächst höhere Pflasterstärke verwendet werden.
Hinweis: Diese Dosierungsangaben können Fehler enthalten. Ausschlaggebend ist die Dosierungsempfehlung in der Herstellerinformation.
Akute Schmerzen
Zur Therapie von starken, akuten Schmerzen wird eine Buprenorphin-Injektionslösung verwendet. Dabei liegt der Wirkstoff in einer Konzentration von 0,3 mg/ml vor. Bei Erwachsenen wird eine Dosis von 0,3 mg, ggf. mit Wiederholung nach 6 bis 8 Stunden, intramuskulär oder langsam intravenös appliziert. Bei Kindern wird eine Dosis von 3 bis 6 µg/kgKG (maximal 9 µg/kgKG) empfohlen.
Alternativ kann die Sublingualtablette in einer Dosis von 0,2 bis 0,4 mg mit Wiederholung alle 6 bis 8 Stunden erwogen werden.
Hinweis: Diese Dosierungsangaben können Fehler enthalten. Ausschlaggebend ist die Dosierungsempfehlung in der Herstellerinformation.
Substitutionstherapie
Buprenorphin wird zur Substitution bei Opioidabhängigkeit anfangs in einer Dosis von 2 bis 4 mg/d sublingual verabreicht. Die maximale tägliche Einzeldosis beträgt 24 mg. Alternative Schemata ergeben sich bei subkutaner Injektion eines Depots oder bei Verwendung eines Buprenorphin-Implantats.
Hinweis: Diese Dosierungsangaben können Fehler enthalten. Ausschlaggebend ist die Dosierungsempfehlung in der Herstellerinformation.
Nebenwirkungen
Buprenorphin hat ein relativ günstiges Nebenwirkungsprofil. Im Vergleich zu Morphin treten Nebenwirkungen wie Obstipation und Juckreiz seltener auf. Initial kommt es häufig zu Übelkeit und Erbrechen, sodass die Gabe eines Antiemetikums und eine langsame Dosissteigerung notwendig sein können.
Zu den möglichen Nebenwirkungen von Buprenorphin gehören:
Bei sublingualer hochdosierter Gabe kann es zu einer QT-Verlängerung kommen. Daher sind Vorsichtsmaßnahmen bei Patienten mit bekannter oder vermuteter EKG-Veränderung, Elektrolytstörungen, Bradykardie oder Einnahme von Antiarrhythmika zu beachten. Vor und 2 Wochen nach Behandlungsbeginn oder Dosiserhöhung ist ein EKG durchzuführen.
Wechselwirkungen
Buprenorphin hemmt CYP3A4, sodass viele Wechselwirkungen mit anderen Medikamenten berücksichtigt werden müssen.
Die gemeinsame Anwendung von Buprenorphin mit CYP3A4-Inhibitoren (Ketoconazol, Ritonavir, Indinavir, Grapefruitsaft) kann die Wirkung von Buprenorphin verstärken. Die Einnahme von CYP3A4-Induktoren (Phenobarbital, Carbamazepin, Phenytoin, Rifampicin) kann zur verringerten Buprenorphinwirkung führen.
Bei gleichzeitiger Einnahme von anderen Opioiden, Alkohol, Anästhetika, Hypnotika, Sedativa, Antidepressiva und Neuroleptika kann es zur Verstärkung von zentralnervösen Effekten (z.B. Sedierung) kommen. Benzodiazepine verstärken die atemdepressiven Nebenwirkungen von Buprenorphin.
Kontraindikationen
- Überempfindlichkeit
- schwere Ateminsuffizienz
- schwere Leberinsuffizienz
- Kombination mit MAO-Hemmern
- Alkoholismus, Delirium tremens
- schwere Kopfverletzungen, erhöhter Hirndruck
Die Anwendung während der Schwangerschaft erfolgt nur unter strenger Indikationsstellung. Die Gabe während der Stillzeit wird nicht empfohlen.
Intoxikation
Nach einer Überdosis Buprenorphin kommt es zu Atemdepression, Sedierung, Somnolenz, Übelkeit, Erbrechen, Kreislaufkollaps und Miosis. Die hohe Affinität von Buprenorphin führt zu einer langsamen Dissoziation vom Rezeptor. Im Falle einer Intoxikation erfolgt eine kontinuierliche Infusion mit Naloxon. Eine Atemdepression kann mit Naloxon nur schwer aufgehoben werden. Daher kommt eine Intubation und Beatmung sowie ggf. eine Verabreichung von Doxapram zur zentralen Atemstimulierung zum Einsatz.
Missbrauch
Buprenorphin wird von Heroinabhängigen häufig missbräuchlich nasal konsumiert, um dem Suchtdruck entgegenzuwirken und die Bioverfügbarkeit zu erhöhen. Es wird jedoch nicht nur als Ersatzstoff zu Heroin verwendet, sondern auch von Personen ohne Heroinabusus. Das Kombinationspräparat aus Buprenorphin und Naloxon hat dabei den Vorteil, dass bei missbräuchlicher nasaler oder intravenöser Anwendung Naloxon Entzugssymptome auslöst.
Labormedizin
Im Urin-Schnelltest kann es durch Kreuzreaktionen mit Chloroquin, Dihydrocodein und Tramadol zu falsch-positiven Ergebnissen kommen.[1]
Quellen
- ↑ Pfäffli M et al. Urinschnelltests (Immunoassays) auf Drogen und Medikamente. Schweiz Med Forum 2013