Perikarditis
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonym: Herzbeutelentzündung
Englisch: pericarditis
Definition
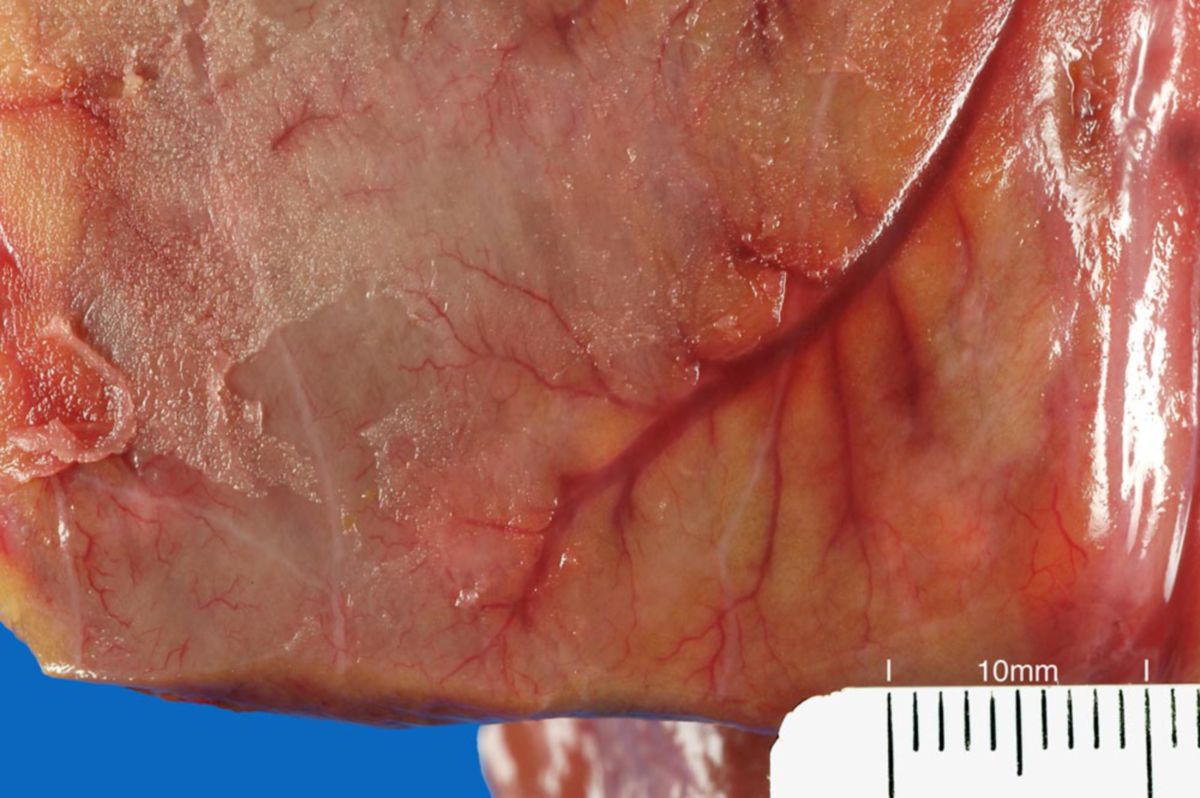
Die Perikarditis ist eine Entzündung des Herzbeutels (Perikard).
Einteilung
...nach zeitlichem Verlauf
Entsprechend der aktuellen Leitlinie der Deutschen Gesellschaft für Kardiologie können je nach Beginn und Dauer folgende Formen der Perikarditis unterschieden werden:[1]
- akute Perikarditis: innerhalb der ersten sechs Wochen
- persistierend: länger als vier bis sechs Wochen, aber kürzer als drei Monate ohne Remission bestehend
- rezidivierend: Rezidiv nach einer akuten Perikarditis und einem symptomfreien Intervall von mindestens vier bis sechs Wochen
- chronisch: länger als drei Monate bestehend
...nach Erscheinungsform
- trocken bzw. fibrinös: ohne Perikarderguss
- exsudativ: mit Perikarderguss
- exsudativ-konstriktiv: konstriktive Hämodynamik durch den Perikarderguss
- konstriktiv: Pericarditis constrictiva ("Panzerherz")
Sonderform
- Pericarditis epistenocardica ("Frühperikarditis")
Ätiologie
Folgende Ursachen kommen in Frage:
| Ätiologie | Beispiele | Anmerkung |
|---|---|---|
| Virale Infektionen | oft nach Atemwegsinfekt | |
| Bakterielle Infektionen | im Rahmen einer Sepsis oder durch Übergreifen von benachbarten Organen (z.B. bei Pneumonie) | |
| Pilzinfektionen |
|
v.a. bei Immunsuppression |
| Parasitäre Infektionen | ||
| Systemische Erkrankungen | ||
| Im Rahmen anderer Organerkrankungen | ||
| Paraneoplastisch | in der Regel hämorrhagische Perikarditis durch Infiltration des Herzbeutels | |
| Posttraumatisch |
|
|
| Idiopathisch |
Symptomatik
Eine akute Perikarditis äußert sich in Form von retrosternalen, thorakalen Schmerzen mit begleitendem Fieber. Die Schmerzen können durch forcierte Atmung und Husten verstärkt werden. Es kann eine Tachykardie bestehen. Eine chronische Perikarditis kann demgegenüber sehr diskret verlaufen und kaum Symptome verursachen.
Wichtigste Komplikation einer Perikarditis ist die Perikardtamponade durch einen Perikarderguss.
Diagnostik
Bei fortgeschrittener Ergussbildung und Tamponade kann die Herzaktion eingeschränkt sein, dabei treten vor allem Zeichen einer Rechtsherzinsuffizienz auf.
Auskultation
Bei der Auskultation ist bei gering ausgeprägtem Erguss ein kratzendes, oberflächliches Perikardreiben zu hören - vor allen endexspiratorisch oder beim vornübergebeugten Patienten. Das Perikardreiben tritt nicht nur systolisch auf, sondern dreiphasig als "Lokomotivgeräusch":
- midsystolisch,
- middiastolisch sowie
- präsystolisch während der Vorhofssystole
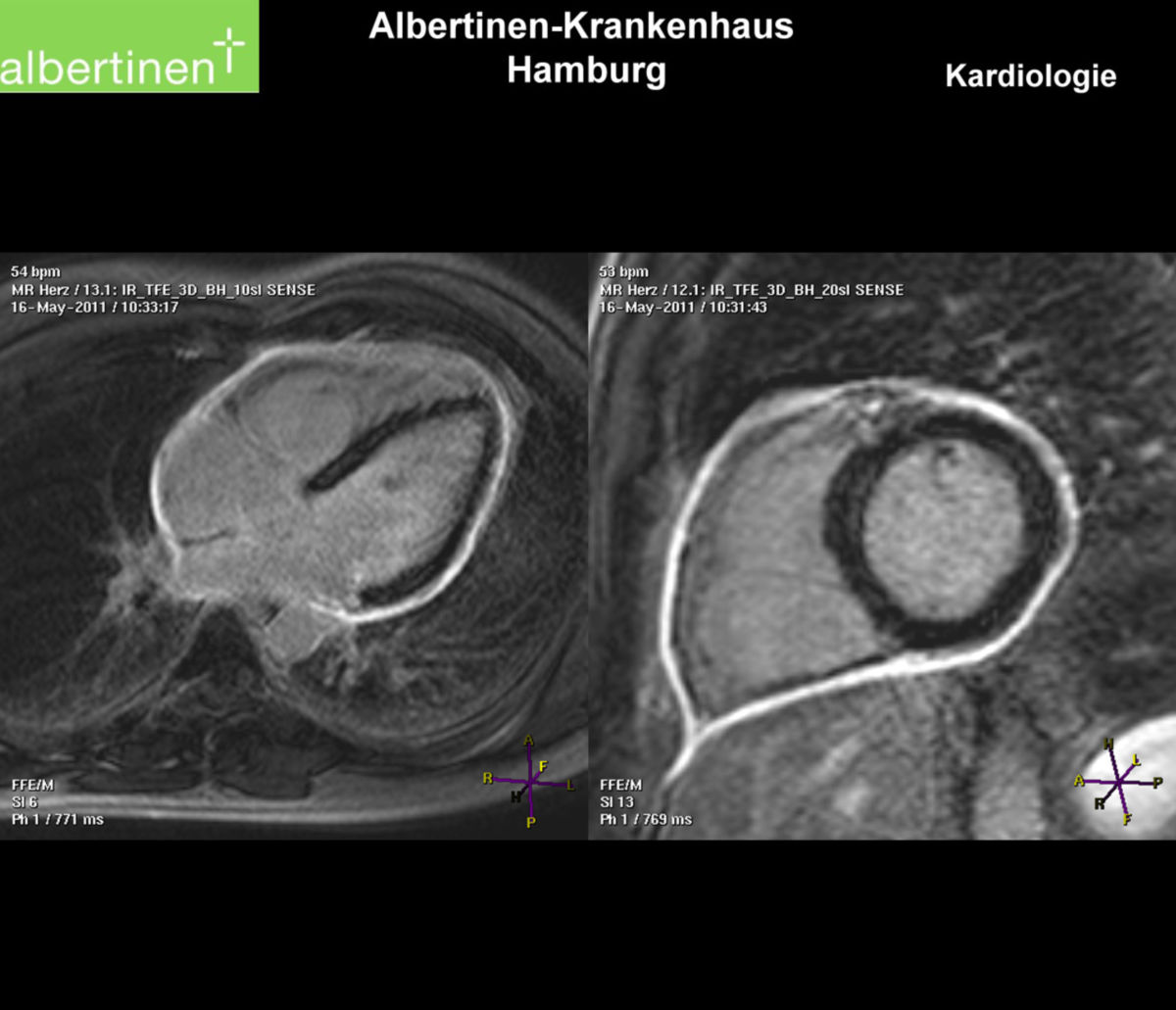
Echokardiographie
Die Echokardiographie erlaubt den Nachweis von Erguss und Perikardverdickung.
EKG
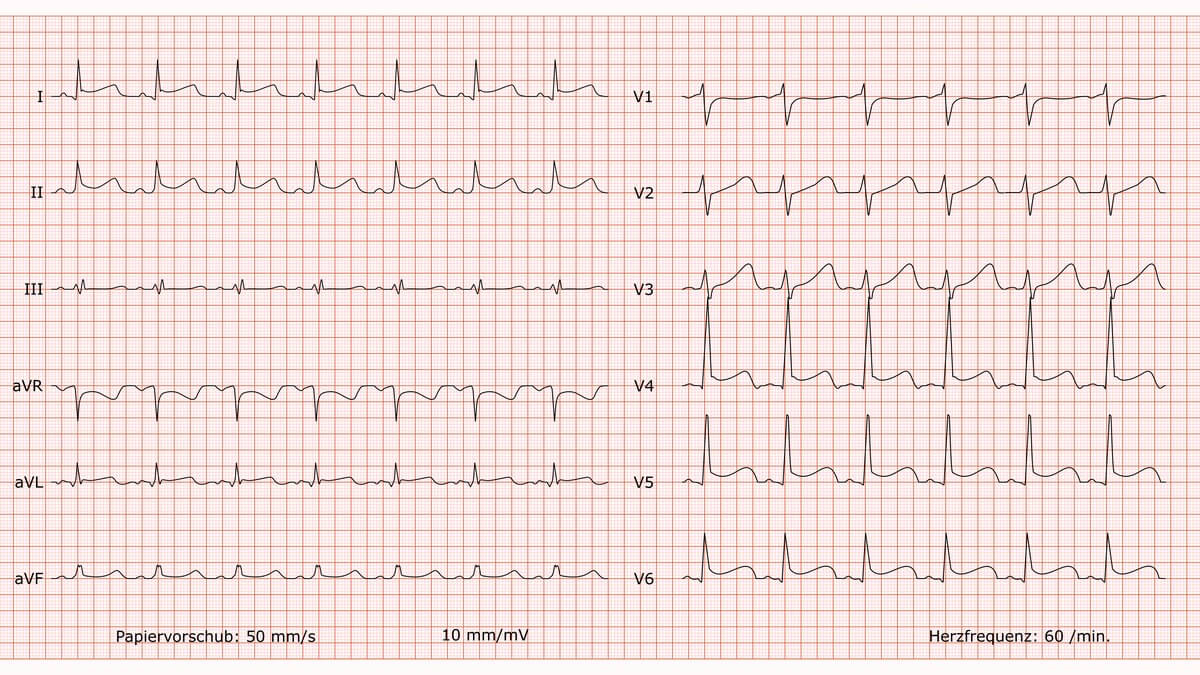
Im EKG zeigen sich typischerweise diverse Veränderungen, z.B. nicht anatomische ST-Hebungen, Spodick-Zeichen und T-Abflachungen, die differentialdiagnostisch gegen einen Myokardinfarkt abgegrenzt werden müssen. Bei ausgeprägtem Erguss bzw. Herzbeuteltamponade sieht man auch eine Niedervoltage.
Die EKG-Veränderungen durchlaufen bei akuter Perikarditis vier zeitlich aufeinander folgende Stadien:
- Stadium I: Diffuse ST-Hebungen mit Erhöhung des J-Punkts in mehreren Ableitungen. Sie entwickeln sich in den ersten Tagen nach Krankheitsbeginn und können bis zu zwei Wochen anhalten. Aufgrund der subepikardialen Schäden kommt es in fast 2/3 der Fälle zu einer Senkung des PQ-Intervalls.
- Stadium II: Rückbildung der ST-Hebungen, Abflachung der T‑Welle
- Stadium III: T-Negativierung ab Ende der 2. bis 3. Woche
- Stadium IV: Die T-Wellen-Veränderungen lösen sich wieder auf.
Im Akutstadium tritt zudem gehäuft Vorhofflimmern auf.
Labor
Im Laborbefund zeigen sich je nach Ätiologie charakterisierende Veränderungen:
- Bakterielle oder mykotische Perikarditis: Erhöhung der Entzündungsparameter (ESR, CRP, Leukozytose, BSG) und Nachweis der Erreger im Blut (Blutkulturen).
- Virale Perikarditis: Eventuell Lymphozytose und positive Serologie
- Bei Autoimmunerkrankungen oder dem Dressler-Syndrom können häufig spezifische Autoantikörper nachgewiesen werden.
- Als Ausdruck einer Affektion des Myokards sind Erhöhungen der CK, CK-MB und Troponin T möglich.
Eine Punktion des Perikards ist zur Diagnostik vor allem bei Hinweisen auf eine bakterielle Genese zum Erregernachweis sinnvoll.
Diagnosekriterien
Um eine akute Perikarditis zu diagnostizieren, müssen laut der Leitlinie von 2015 zwei der folgenden vier Kriterien vorliegen:[1]
| Perikarditische Throraxschmerzen |
| Perikardreiben |
| Neue ST-Hebung in vielen Ableitungen oder PR-Senkung |
| Neuer oder zunehmender Perikarderguss |
Unterstützende Befunde:
- laborchemisch erhöhte Entzündungsparameter
- Nachweis eines Perikardergusses in der Bildgebung bzw. Zeichen einer Perikarditis im MRT
Therapie
Die Therapie richtet sich nach der Ätiologie. Allgemein wird Bettruhe angeordnet.
Bei bakteriellen oder mykotischen Perikarditiden muss kausal mit Antibiotika bzw. Antimykotika behandelt werden. Der Nachweis einer Tuberkulose erfordert deren konsequente Therapie.
Virale Perikarditiden können mit NSAR, Colchicin und/oder Glukokortikoiden symptomatisch behandelt werden. Autoimmun entstandene Perikarditiden werden in der Regel durch Immunsuppression (Glukokortikoide, Cyclophosphamid, Methotrexat) behandelt.
Liegt der Perikarditis eine Urämie zugrunde sollte eine Hämodialyse angestrebt werden. Bei einer malignen Neoplasie als Ursache ist die Drainage und radikale Tumortherapie entscheidend.
Bestehen Zeichen einer Tamponade muss schnellstens eine Perikardpunktion zur Entlastung erfolgen. Diese Maßnahme ist lebensrettend.
Quellen
- ↑ 1,0 1,1 Deutsche Gesellschaft für Kardiologie – Herz-und Kreislaufforschung e.V.: Pocket-Leitlinie Perikarderkrankungen Version 2015