Ogilvie-Syndrom
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
Loslegennach Sir William Heneage Ogilvie (1887 bis 1971), britischer Chirurg
Synonyme: akute Pseudoobstruktion des Kolons, akute kolonische Pseudoobstruktion, akute Kolonpseudoobstruktion, akute intestinale Pseudoobstruktion, ACPO
Englisch: Ogilvie syndrome, Ogilvie's syndrome
Definition
Als Ogilvie-Syndrom bezeichnet man eine akute Pseudoobstruktion meist im Bereich des Kolons, also eine intestinale Motilitätsstörung mit funktioneller Obstruktion. Es liegt keine mechanische Blockade vor. Das Ogilvie-Syndrom wird von der chronischen intestinalen Pseudoobstruktion (CIPO) unterschieden.
Nomenklatur
Das Ogilvie-Syndrom wird in der Literatur unterschiedlich definiert. Während einige Autoren lediglich die idiopathische akute Pseudoobstruktion als Ogilvie-Syndrom bezeichnen, rechnen andere auch sekundäre Formen bei bekannter Ursache hinzu. Daher wird als Überbegriff bevorzugt die Bezeichnung "akute Pseudoobstruktion des Kolons" (ACPO) verwendet. In den meisten Fällen ist das Zäkum oder das rechte Hemikolon betroffen. Da jedoch auch andere Darmabschnitte mitbeteiligt sein können, ist der Begriff "akute intestinale Pseudoobstruktion" treffender.
Das Ogilvie-Syndrom kann als Sonderform des paralytischen Ileus angesehen werden, bei der eine massive Dilatation eines Kolonabschnittes vorliegt.
Epidemiologie
Hauptsächlich sind Patienten mittleren und fortgeschrittenen Alters betroffen. Die Inzidenz beträgt 100/100.000 Krankenhausaufnahmen.
Ätiologie
Beim idiopathischen Ogilvie-Syndrom ist die Ursache per definitionem unklar. In den meisten Fällen einer ACPO können prädisponierende Faktoren oder assoziierte Grunderkrankungen festgestellt werden, die vermutlich zu einer Dysbalance der autonomen Innervation und des enterischen Nervensystems (ENS) führen:
- inflammatorisch/infektiös: akute Appendizitis, akute Cholezystitis, akute Pankreatitis, Gastritis, Abszess, Sepsis, Herpes-zoster-Infektion, Pneumonie
- gynäkologisch: Schwangerschaft, vaginale Geburt, Kaiserschnitt, Placenta praevia, Hysterektomie
- Organtransplantation: Leber-, Nieren-, Herz-, Lungentransplantation
- urologisch: Nephrolithiasis
- Trauma: Beckentrauma, mechanische Ventilation, Spinalkanaltrauma
- kardiovaskulär/zerebrovaskulär: Myokardinfarkt, Herzinsuffizienz, Schlaganfall
- metabolisch: Hypokaliämie, Hyponatriämie, Hypokalzämie, Hyperkalzämie, Hypothyreose, Diabetes mellitus, Leberinsuffizienz, Niereninsuffizienz, Alkoholabusus
- medikamentös: Antidepressiva, Opiate, Anticholinergika, Benzodiazepine, Phenothiazine, Laxantienabusus, Calciumkanalblocker, Antiparkinsonikum, Amphetamine (Überdosis), zytotoxische Medikamente, Clonidin
- neurologisch: Parkinson-Syndrom, Morbus Alzheimer, Multiple Sklerose
- pulmologisch: COPD
- onkologisch: NSCLC, Multiples Myelom, Leukämie, retroperitoneale Tumoren, disseminierte Beckentumoren
- andere: Verbrennung, GI-Blutung, retroperitoneales Hämatom, mesenteriale Thrombose, Kraniotomie, Aortenaneurysma, Thorakotomie
Klinik
Das Ogilvie-Syndrom ist gekennzeichnet durch eine sich innerhalb weniger Tage entwickelnde, massive Dilatation des Kolons aufgrund einer Motilitätsstörung ohne Vorliegen einer mechanischen Obstruktion. Leitbefunde sind ein distendiertes Abdomen sowie ein tympanitischer Klopfschall. Darmgeräusche finden sich meist in der Auskultation. Weitere Beschwerden sind Bauchschmerzen, Übelkeit, Erbrechen, Obstipation, paradoxe Diarrhö und Kreislaufprobleme. Mögliche Komplikationen sind eine Perforation und eine Durchwanderungsperitonitis mit Sepsis.
Diagnostik
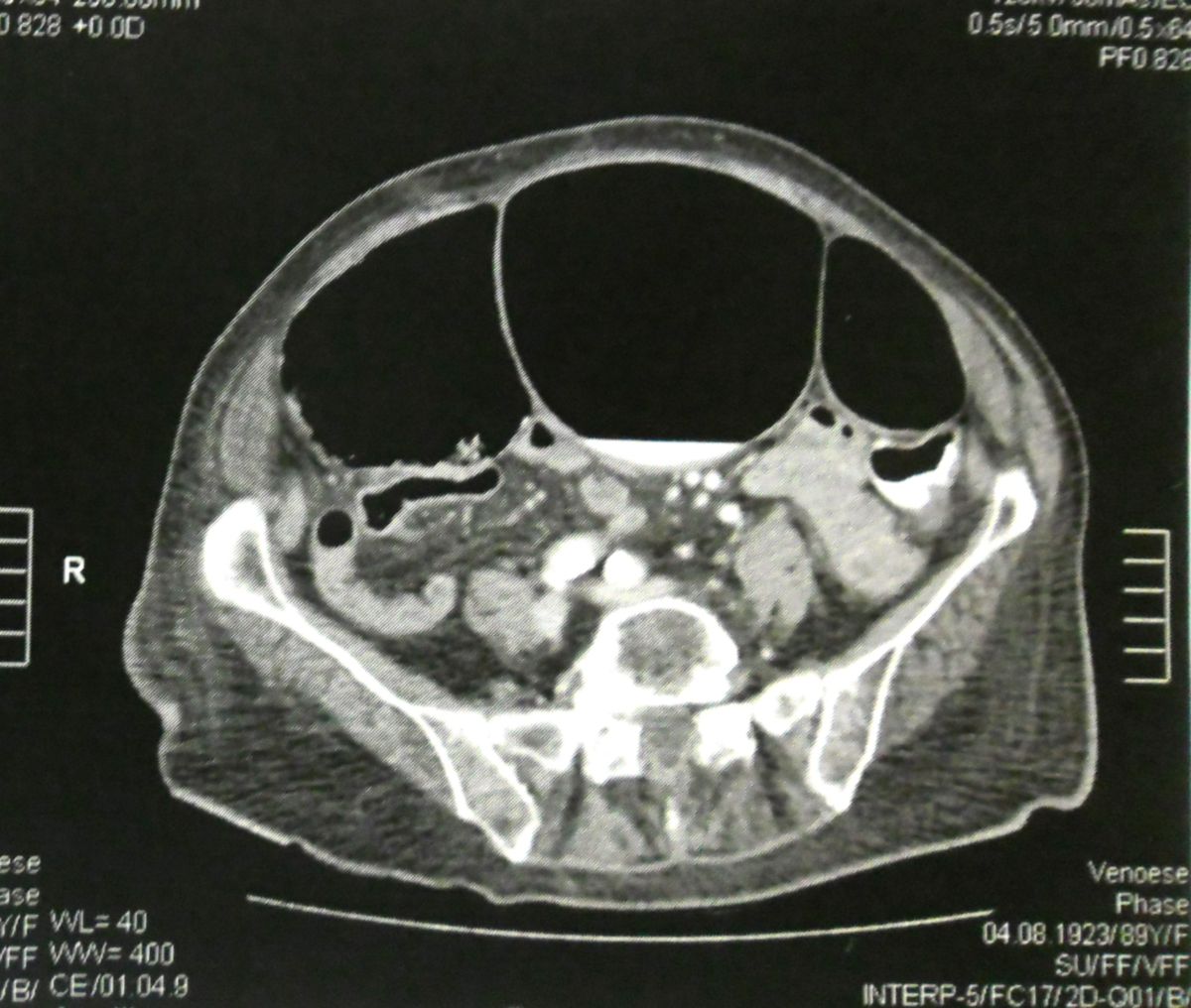
Bei der ACPO wird zunächst eine Röntgen-Abdomenübersichtsaufnahme angefertigt, die ein stark geweitetes Kolon zeigt. Wenn eine mechanische Obstruktion anhand der Gasverteilung nicht ausgeschlossen werden kann, sind ein Abdomen-CT oder ein Kolonkontrasteinlauf mit wasserlöslichem Kontrastmittel sinnvoll. Mittels Laboruntersuchungen müssen Ursachen und Komplikationen der ACPO erfasst werden. Zur Erfassung einer kritischen Dilatation und anderer Komplikationen sollten diese Untersuchungen bis zur Besserung der Klinik und des Befunds alle 12-24 Stunden wiederholt werden.
Des Weiteren kann eine vorsichtige Koloskopie bei unvorbereitetem Darm diagnostisch (und therapeutisch) sinnvoll sein, sofern keine Peritonitis vorliegt. Bei Zeichen einer Ischämie ist die Koloskopie abzubrechen.
Die eigentliche Motilitätsdiagnostik spielt bei der ACPO nur eine untergeordnete Rolle.
Differenzialdiagnosen
Die ACPO muss von anderen Ursachen der Kolondilatation abgegrenzt werden, z.B. einer/eines
- toxischen Megakolons bei Clostridioides-difficile-Infektion oder bei CED
- ischämischen Kolitis
- mechanischen Ileus
Therapie
Supportive Therapie
Patienten mit ACPO werden supportiv behandelt:
- orale Nahrungskarenz
- Korrektur des Flüssigkeits- und Elektrolythaushalts
- Magensonde
- Rektalsonde zum Ableiten von Gasen
- Reduktion/Absetzen von Motilitäts-hemmenden Medikamenten
- weitgehende Mobilisation des Patienten
Medikamentöse Therapie
Eine medikamentöse Therapie mit Neostigmin ist indiziert bei:
- fehlender Besserung nach 1-2 Tagen
- Zäkumdurchmesser > 10-12 cm
- Beschwerden seit 3-4 Tagen
Häufig werden 1–2 mg Neostigmin i.v. in 250 ml isotonischer Kochsalzlösung über 1–2 Stunden verabreicht. Der Acetylcholinesterasehemmer ist u.a. kontraindiziert bei mechanischem Ileus, Hyperthyreose, Asthma bronchiale, Iritis und Morbus Parkinson.
Hinweis: Diese Dosierungsangaben können Fehler enthalten. Ausschlaggebend ist die Dosierungsempfehlung in der Herstellerinformation.
Endoskopische Therapie
Bei fehlendem Erfolg konservativer Maßnahmen und/oder weiterer Zunahme des Kolondurchmessers innerhalb von 24-72 Stunden kann eine endoskopische Dekompression versucht werden. Mittels Koloskopie wird dabei Luft und Sekret abgesaugt und eine Entlastungssonde eingelegt.
Operative Therapie
Bei Kolonperforation, Ischämie oder persistierendem Durchmesser > 12 cm trotz Ausschöpfung der bisherigen Therapieformen kommen folgende operative Therapien infrage:
- transkutane Kolostomie bzw. Zäkumfistel zur Entlastung
- perkutane endoskopische Zäkostomie (PEZ): perkutan eingebrachte Entlastungssonde in das Zäkum unter koloskopischer und diaphanoskopischer Kontrolle
- Resektionen (z.B. Diskontinuitätsresektion nach Hartmann)
Prognose
Bei einem Zäkumdurchmesser über 12 cm und bei bestehender Distension von über 6 Tagen steigt das Perforationsrisiko. Die Mortalitätsrate liegt bei ca. 6-9 %, bei Ischämie oder Perforation bei 40 %.