Gasbrand
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonyme: Gasödem, Gasphlegmone, Clostridiummyositis, clostridiale Myonekrose, Gasgangrän, malignes Ödem, Emphysema malignum sive septicum
Englisch: gas gangrene, clostridial myonecrosis, emphysematous gangrene
Definition
Der Gasbrand ist eine mit Gasbildung einhergehende nekrotisierende Infektion der Weichteile, die durch toxinbildende Clostridien (v.a. Clostridium perfringens) verursacht wird. Sie führt zu einer rasch fortschreitenden Myonekrose mit systemischer Toxinwirkung und Sepsis.
- ICD10-Code: A48.0
Geschichte
Während des Ersten Weltkriegs trat Gasbrand massenhaft bei schwer verletzten Soldaten mit verschmutzten Wunden auf. Schätzungen zufolge verstarben bis zu einem Zehntel der Gefallenen an dieser Infektion. Daraufhin wurden das systematische Wunddébridement und die aseptische Chirurgie entwickelt. Nach Einführung von Antibiotika und besserer Wundversorgung nahm die Inzidenz stark ab. Gasbrand tritt in der Zivilgesellschaft von Industrieländern nur noch selten auf, meist nach schweren Traumen, Operationen oder bei immunsupprimierten Patienten. Aktuell (2025) gewinnt der Gasbrand im Rahmen des Ukrainekriegs bei Kriegsverletzungen wieder an Bedeutung.
Erreger
Hauptverursacher ist Clostridium perfringens (80–90 % der Fälle). Dabei handelt es sich um ein grampositives, sporenbildendes, obligat anaerobes Stäbchen, mit ubiquitärem Vorkommen. Weitere pathogene Arten sind:
- Clostridium septicum (häufigster Erreger spontaner Gasbrände, oft bei gastrointestinalen Malignomen)
- Clostridium histolyticum
- Clostridium novyi
- Clostridium sordellii (zunehmend bei gynäkologischen Infektionen oder nach Drogenmissbrauch)
- Clostridium bifermentans
- Clostridium fallax
- Clostridium haemolyticum
- Clostridium oedematiens
Pathogenese
Clostridien können sich bei größeren Weichteilschädigungen rasant im geschädigten Gewebe ausbreiten. Eine schlechte Durchblutung des Wundgebiets (anaerobe Bedingungen) begünstigt dabei die Ausbreitung. Besonders nach großflächiger Weichteilverletzung, bei offenen Frakturen, aber auch nach Schuss- und Stichverletzungen mit Gewebeuntergang und Mangeldurchblutung ist die Gefahr einer Infektion mit Clostridien groß. Eine Wundinfektion mit aeroben (sauerstoffverbrauchenden) Erregern kann den Sauerstoffmangel im Gewebe noch verstärken. Begleiterkrankungen wie Diabetes mellitus und bösartige Tumoren wirken zusätzlich begünstigend.
Nur etwa 5 % der kontaminierten Wunden entwickeln tatsächlich eine Clostridieninfektion.
Selten können spontane Formen ohne vorausgehendes Trauma auftreten, meist bei malignen oder gastrointestinalen Grunderkrankungen durch Clostridium septicum.
Der wichtigste Virulenzfaktor ist die Lecithinase, die Zellmembranen zerstört und Hämolyse, Ödembildung und Nekrosen verursacht. Weitere Toxine (θ-, κ-, μ-, ν-, φ-Toxin etc.) tragen zur Gefäßschädigung, Gewebsdestruktion und Immunsuppression bei.
Nach einer variablen Inkubationszeit von 1–4 Tagen entwickeln sich schwere Nekrosen der Muskulatur des infizierten Bereichs. Durch Übertritt bakterieller Toxine in den systemischen Kreislauf kann es zusätzlich zur Schädigung lebenswichtiger Organe kommen (z.B. Herz, Niere).
Klinik
Lokale Symptome
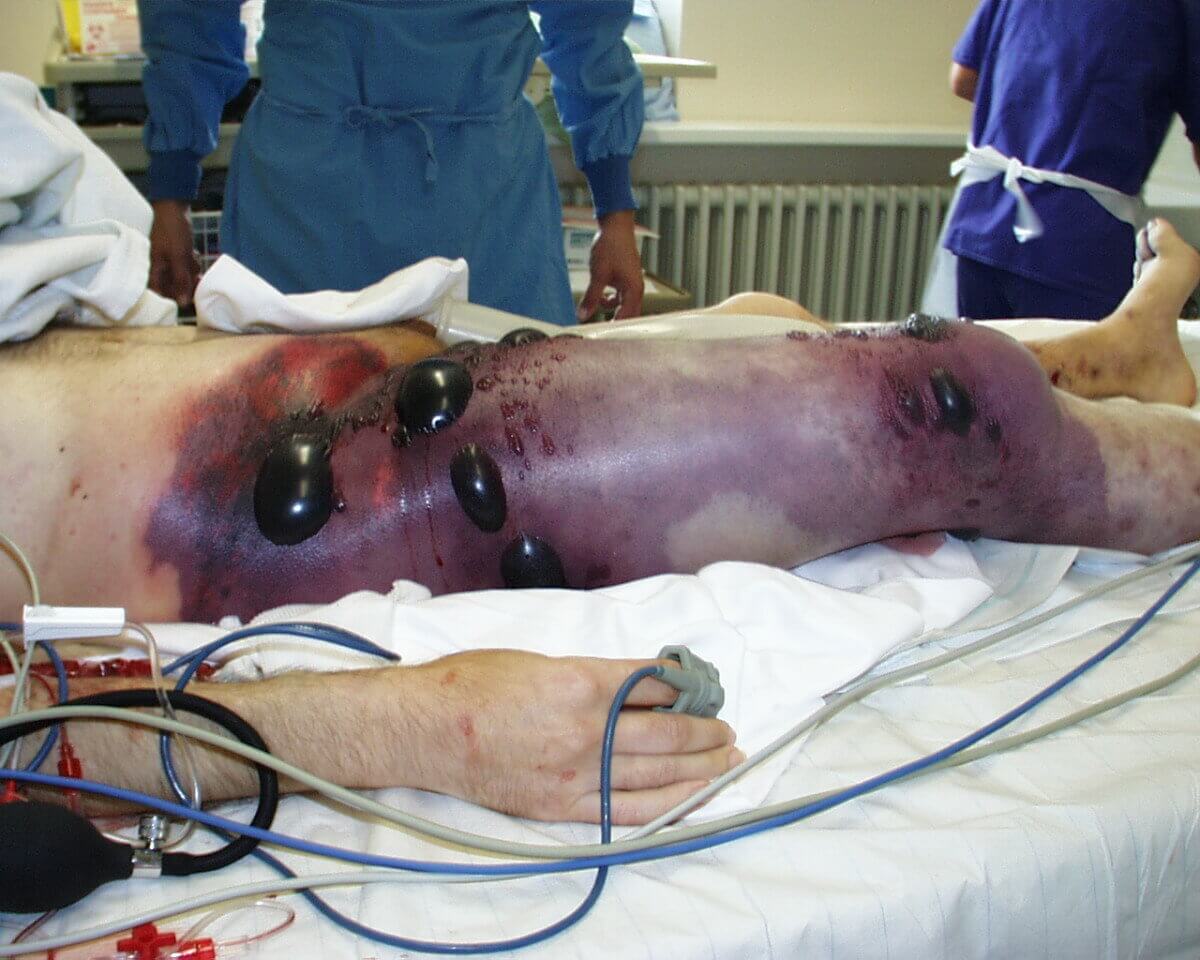
Das betroffene Wundareal ist nekrotisch zerfallen und knistert bei Kompression durch die Freisetzung der gebildeten Gase ("Krepitation"). Die Wunde ist stark schmerzhaft und stinkt verfault. Die betroffene Extremität ist ödematös aufgetrieben, die Haut im betroffenen Gebiet zunächst blass, später dann rot-braun bis schwarz verfärbt. Die Muskulatur erscheint mattrosa verfärbt (Myonekrose).
Allgemeinsymptome
Durch die rasche Ausbreitung des Erregers und seiner Toxine kommt es zum schnellen Fortschreiten der Infektion mit Ausbildung einer Sepsis, die sich unter anderem durch folgende Symptome äußert:
- Temperaturanstieg
- Tachykardie
- Unruhe
- Hämolytische Anämie
Die Sepsis kann in einen septischen Schock mit akutem Nierenversagen münden.
Sonderformen
Eine Sonderform des Gasbrandes ist der Darmbrand (nekrotisierende Enteritis). Er zeigt eine hohe Letalität und wird durch das Beta-(β)-Toxin von Clostridium perfringens verursacht.
Nach einer kurzen Inkubationszeit treten plötzlich starke Tenesmen, blutige Diarrhöen und Fieber auf. Binnen weniger Stunden bis Tage können sich dann schwere Komplikationen wie ein Herz-Kreislauf-Versagen, ein Ileus, eine Darmperforation, gastrointestinale Massenblutungen sowie neurologische Symptome (z.B. Tetraplegie) einstellen. Auch bei rascher und adäquater Therapie ist die Letalität hoch.
Der Uterus-Gasbrand tritt meist im Wochenbett oder nach Aborten auf und wird überwiegend durch Clostridium sordellii verursacht. Die Infektion verläuft fulminant mit rascher Toxinfreisetzung, führt zu schwerer Sepsis und weist trotz Therapie eine hohe Letalität auf.
Abdominelle und retroperitoneale Gasbrände entstehen häufig sekundär nach Operationen, Darmperforationen oder malignen Prozessen. Sie zeigen einen akut progredienten Verlauf mit ausgedehnter Nekrose, systemischer Toxinwirkung und hohem Risiko für septischen Schock.
Diagnostik
Die Diagnose wird in der Regel klinisch gestellt. Eine kulturelle Anzucht des Erregers (z.B. auf Blutagar) kann wegen des raschen Fortschreitens der Erkrankung nicht abgewartet werden und dient lediglich einer rückwirkenden Bestätigung.
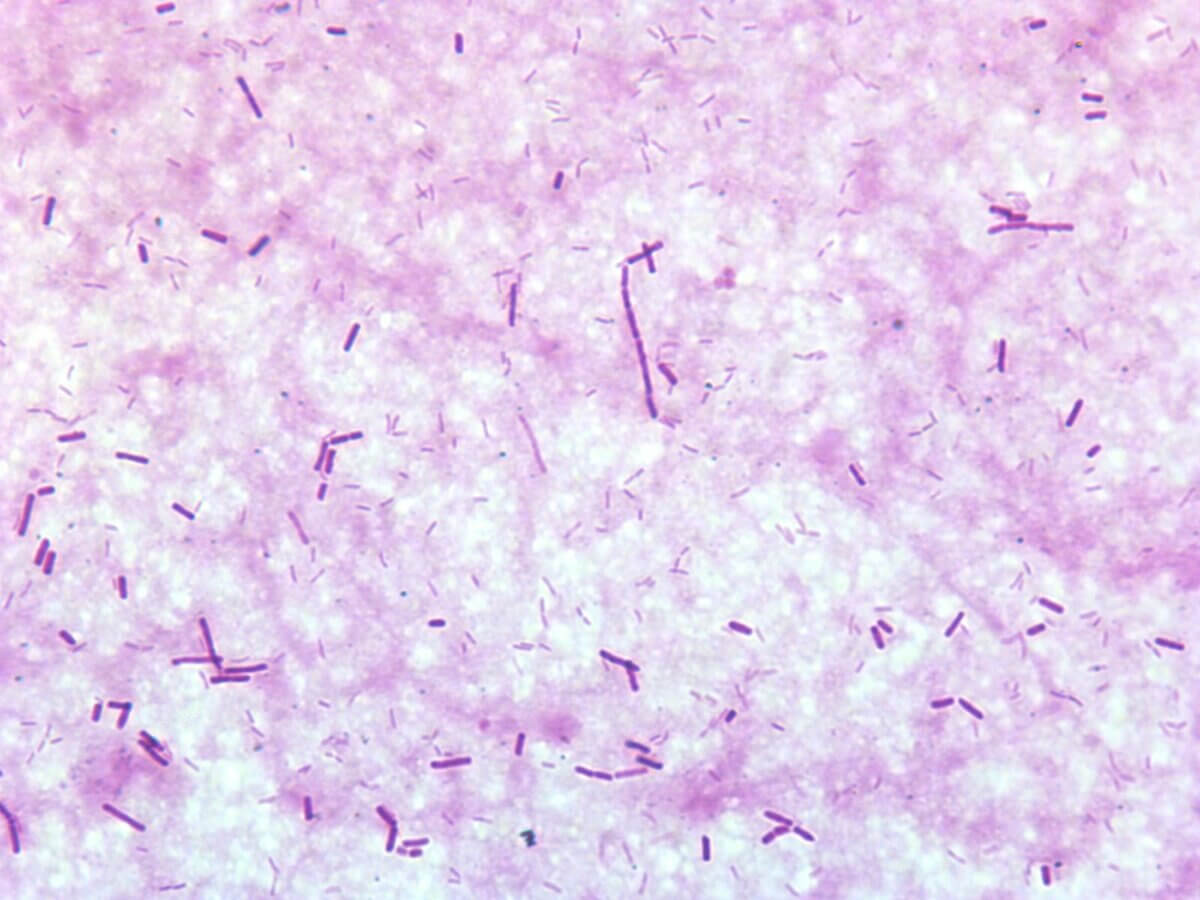
Bei Verdacht auf das Vorliegen eines Gasbrandes kann eine zeitnahe Bestätigung durch das Anfertigen eines Grampräparates aus dem Rand der Läsion erfolgen. Hierbei zeigt sich das typische Bild von grampositiven, plumpen Stäbchenbakterien. Sporen sind oft nicht nachweisbar, da sie sich unter den guten Wachstumsbedingungen im nekrotischen Gewebe nur selten bilden.
In den letzten Jahren haben sich zunehmend serologische (z.B. ELISA) und molekularbiologische (z.B. RT-PCR) Verfahren zum schnellen und sicheren Nachweis von Clostridium perfringens und seiner Toxine etabliert.
Bildgebende Verfahren können zum Nachweis von Gasblasen in Weichteilen eingesetzt werden, die Bildgebung darf eine sofortige chirurgische Behandlung jedoch nicht verzögern.
Differenzialdiagnosen
- Nekrotisierende Fasziitis (Streptokokken)
- Emphysematöse Cholezystitis
- retroperitoneale Abszesse
- Vibrio-Infektionen
- toxisches Schocksyndrom
- Infektionen mit anderen gasbildenden Bakterien
Therapie
Chirurgische Therapie
Lebensrettend ist die schnellstmögliche chirurgische Sanierung des Wundgebietes mit einem großzügigen Debridement nekrotischer Areale, Gewebespaltungen, ausgiebigen Spülungen und Drainagen zur Ausschwemmung des erregerhaltigen Sekrets. Bei drohender Ausbreitung des Erregers kann eine Amputation die einzig sichere lebensrettende Maßnahme darstellen.
Antibiose
Die antibiotische Therapie wird aufgrund der vitalen Gefährdung des Patienten begonnen, bevor das Ergebnis eines Antibiogramms vorliegt. Da meist eine Mischinfektion besteht, werden Kombinationen von hochdosierten Breitbandantibiotika und Antibiotika mit Wirksamkeit gegen Anaerobier eingesetzt, zum Beispiel Penicillin G, Clindamycin und Metronidazol.
Hyperbare Oxygenierung
Als adjuvante Maßnahme nach chirurgischer und antibiotischer Sanierung ist nach Möglichkeit eine hyperbare Sauerstofftherapie (HBO) durchzuführen, bei der in einer Überdruckkammer ein sauerstoffreiches Milieu geschaffen wird. Dadurch sterben die obligat anaeroben Erreger ab. Aufgrund der schlechten Transportfähigkeit der Patienten und der schlechten Verfügbarkeit von Überdruck-Kammern ist diese Therapieoption jedoch häufig nicht verfügbar.
Supportivmaßnahmen
Die Patienten erfordern eine intensivmedizinische Überwachung mit adäquater Flüssigkeitssubstitution zur Stabilisierung des Kreislaufs. Bei hämodynamischer Instabilität kann der Einsatz von Katecholaminen notwendig werden. Zusätzlich müssen Komplikationen wie Hämolyse und akutes Nierenversagen frühzeitig erkannt und behandelt werden; im Falle einer ausgeprägten Nierenfunktionsstörung ist eine Dialyse indiziert.
Prognose
Selbst unter adäquater Therapie beträgt die Letalität des Gasbrandes 20–30 %, unbehandelt nahezu 100 %.
Literatur
- Buboltz und Murphy-Lavoie, Gas Gangrene, StatPearls Publishing, 2025
- Laborlexikon.de; abgerufen am 25.02.2021