Muskelfaser
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonyme: Myocytus striatus, quergestreifte Muskelzelle, Skelettmuskelzelle
Englisch: muscle fiber, myofiber
Definition
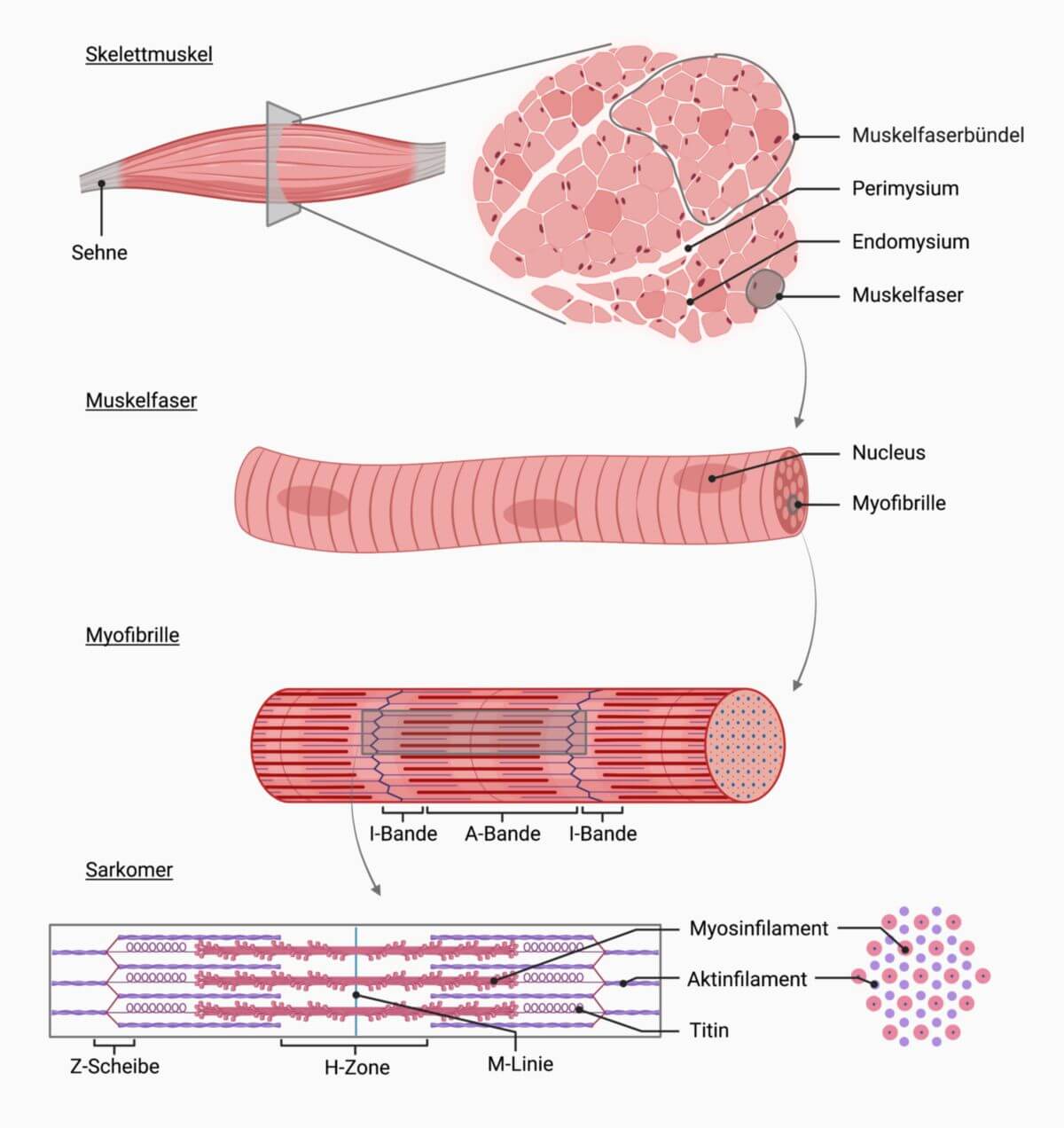
Muskelfasern sind die zellulären Grundeinheiten der Skelettmuskeln, welche die kontraktilen Myofibrillen enthalten. Es handelt sich um spindelförmige, langgestreckte Fasern, die gruppenartig in Muskelfaserbündeln zusammengefasst sind.
Embryologie
Den Vorgang der Bildung von Skelettmuskelzellen bezeichnet man als Myogenese. Aus dem Mesoderm formieren sich im Verlauf der Embryonalentwicklung Myotome, die aus Muskelvorläuferzellen bestehen. Im Zuge ihrer weiteren Differenzierung entwickeln sie sich zu sogenannten Myoblasten. Diese spindelförmigen, einkernigen Zellen teilen sich fortlaufend und fusionieren miteinander zu einem Synzytium mit mehreren Zellkernen. Dabei bilden sie dünne lange, schlauchartige Gebilde, die Myotuben. In den Myotuben entstehen längs der zentralen Kernketten die quergestreiften Myofibrillen. Mit der weiteren Reifung zur Muskelfaser migrieren die Zellkerne zum Rand.
Histologie
Aufbau
Ausgewachsene Muskelfasern enthalten mehrere 100 bis mehrere 1.000 Zellkerne – auf 1 mm kommen dabei bis zu 40 Zellkerne. Die Länge der Muskelfasern variiert zwischen einem Millimeter und mehreren Zentimetern, der Durchmesser beträgt zwischen 10 und maximal 200 µm.
Muskelfasern enthalten als eigentliches Funktionselement bis zu mehrere Hundert dichtgepackte Myofibrillen von je etwa 1 μm Durchmesser. Sie bestehen aus aufeinanderfolgenden Sarkomeren. Jedes Sarkomer umfasst wiederum rund 2.000 dünne Aktin- und 1.000 dickere Myosinfilamente. Die Myofibrillen sind parallel bzw. säulenartig ausgerichtet und durchziehen die Zelle in ganzer Länge.
Neben den Myofibrillen finden sich folgende Strukturen:
- Mitochondrien: Sie liegen zwischen den Myofibrillen und sind für die Energieversorgung verantwortlich.
- Sarkoplasmatisches Retikulum: Es entspricht dem endoplasmatischen Retikulum und umgibt die Myofibrillen netzartig durch dünne, longitudinal orientierte Schläuche (L-System).
- Terminalzisternen: Sie sind die endständigen Zisternen des sarkoplasmatischen Retikulums, die zirkulär um die Myofibrillen herumlaufen.
- Transversaltubuli: Sie werden auch T-Tubuli genannt. Es handelt sich um Einstülpungen der Plasmamembran, die an die Terminalzisternen grenzen. Sie sind essentiell für die schnelle Ausbreitung der Depolarisation und koordinierte Kontraktion des Muskels. Zusammen mit den Terminalzisternen bilden sie das T-System.
- Sarkolemm: Es wird von der Plasmamembran samt anliegender Basalmembran gebildet. Das Sarkolemm ummantelt die Myofibrillen und die anderen eben genannten Bausteine. Im Bereich des myotendinösen Übergangs bildet das Sarkolemm Ausstülpungen und Invaginationen, um die Sehnenfasern aufzunehmen.
- Costamere: Diese Proteinkomplexe stellen die bei der Kontraktion erforderliche Kraftübertragung von den Myofibrillen auf die extrazelluläre Matrix sicher.
- Bindegewebsfasern: Sie sind an der Basalmembran verankert.
Die Muskelfaser besteht zu 75 % aus Wasser, zu 20 % aus Proteinen, zu 5 % aus Fetten, Glykogen, stickstoffhaltigen Substanzen und Ionen (Kalium, Natrium, Magnesium, Calcium, Chlor). Bei den Proteinen lassen sich Strukturproteine und gelöste Proteine unterscheiden. Der Anteil der Strukturproteine liegt bei insgesamt 70 %, wobei die kontraktilen Proteine Aktin und Myosin alleine 50 % ausmachen.
Hüllstrukturen
Die Muskelfasern werden von einer Schicht aus retikulärem Bindegewebe eingefasst, die als Endomysium bezeichnet wird. Die nächste Strukturebene bilden mehrere Muskelfasern, die gemeinsam von einer weiteren Bindegewebshülle aus parallel verlaufenden Kollagenfasern umhüllt werden, dem Perimysium. Auf diese Weise entstehen funktionelle Faserbündel. Man unterscheidet ein Perimysium internum, das die Primärbündel aus Muskelfasern umscheidet und ein Perimysium externum, das die so genannten Sekundärbündel umgibt. Das Bindegewebe der Perimysien vereinigt sich zur Sehne, sodass ein hohes Maß an Kraftübertragung zwischen Muskelfasern und Sehne gewährleistet ist.
Physiologie
Muskelfasertypen
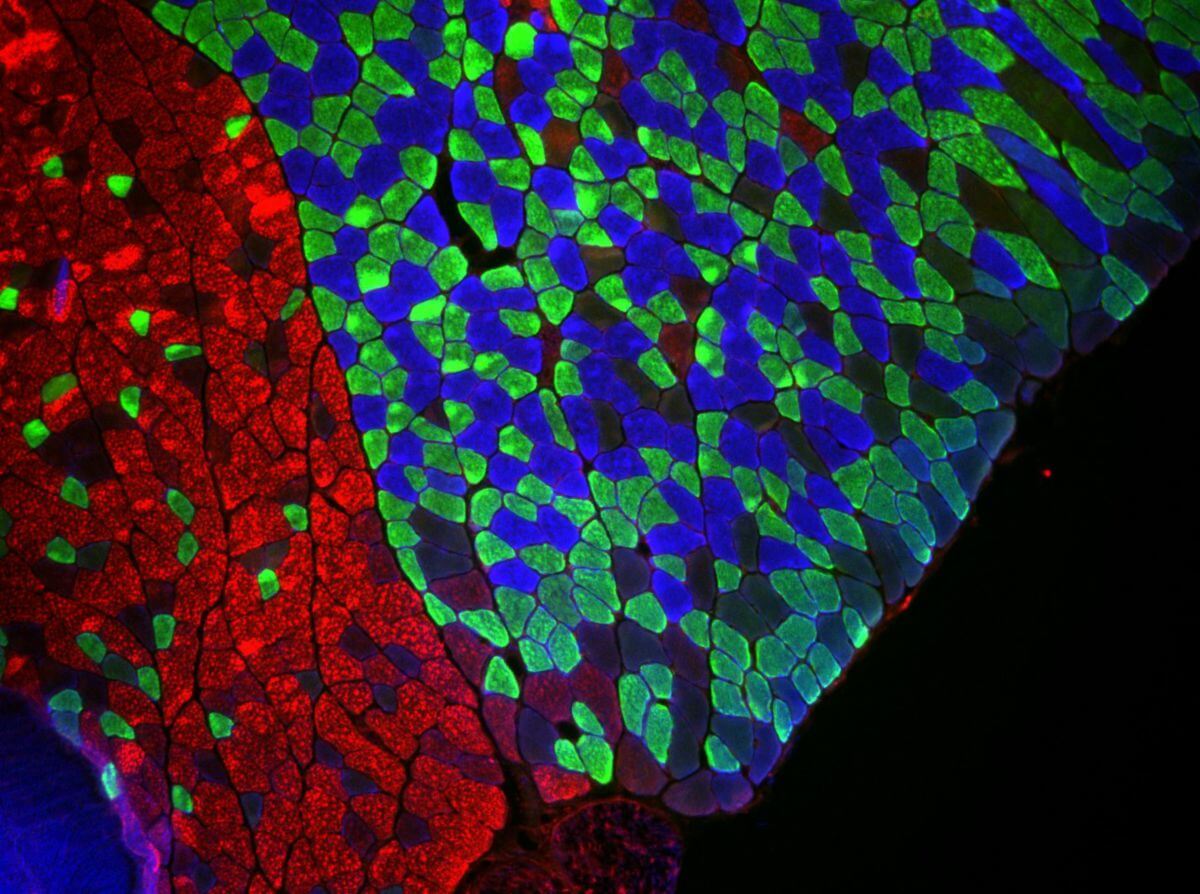
In menschlichen Skelettmuskeln finden sich drei Haupttypen von Muskelfasern: langsame Typ-I-Fasern, schnelle Typ-IIa-Fasern und sehr schnelle Typ-IIx-Fasern. Sie unterscheiden hinsichtlich morphologischer, molekularbiologischer und physiologischer Eigenschaften. Skelettmuskeln enthalten immer mehrere Fasertypen, ihre jeweiligen Anteile variieren jedoch und hängen von der Funktion des Muskels ab.
Typ I
Typ-I-Fasern sind die Fasern, die am langsamsten kontrahieren. Sie werden auch als "tonische Fasern", "S-Fasern" oder "ST-Fasern" ("slow twitch") bezeichnet, ermüden nur langsam und können daher Dauerleistungen erbringen. Typ-I-Fasern arbeiten rein oxidativ und verwerten bei anhaltender Arbeit auch Fettsäuren. Die Fasern sind myoglobin- und mitochondrienreich und haben deswegen eine rote Farbe. Muskeln, die viele Typ-I-Fasern enthalten, sind stark kapillarisiert, was den roten Farbton der Muskulatur weiter vertieft. Typ-I-Fasern finden sich beispielsweise im Zwerchfell, in den Muskelspindeln und in den äußeren Augenmuskeln.
Typ II
Typ-II-Fasern sind schnellzuckende Muskelfasern. Man nennt sie auch "phasische Fasern" oder "F-Fasern". Typ-II-Fasern haben ein stärker ausgebildetes sarkoplasmatisches Retikulum, das eine sehr schnelle Freisetzung und Wiederaufnahme von Ca2+ ermöglicht. Ein Muskel mit einem hohen Anteil von Typ-II-Fasern ist zum Beispiel der Musculus orbicularis oculi.
Typ IIa
Typ-IIa-Fasern, auch FR-Fasern genannt, sind sowohl zur oxidativen als auch zur glykolytischen Energiegewinnung fähig. Sie sind wie Typ-I-Fasern myoglobin- und mitochondrienreich, haben aber einen höheren Gehalt an Glykogen und alkalischen ATPasen. Sie ermüden langsamer als Typ-IIx-Fasern.
Typ IIx
Typ-IIx-Fasern, oder FF-Fasern, kontrahieren am schnellsten und kraftvollsten. Sie haben eine niedrigen Gehalt an Mitochondrien und Myoglobin und werden daher auch als "weiße Fasern" bezeichnet. Die wichtigsten Quellen der Energiegewinnung sind das ATP-CP-System und die anaerobe laktazide Glykolyse. Muskeln mit vielen Typ-IIx-Fasern können ihre Aktivität nur für sehr kurze Zeit aufrecht erhalten und ermüden schnell.
| Eigenschaft | Typ I | Typ IIa | Typ IIx |
|---|---|---|---|
| Kontraktionsgeschwindigkeit | langsam | schnell | schnell |
| Muskelkraft | niedrig | mittel | hoch |
| Leistung | niedrig | hoch | sehr hoch |
| Ermüdungswiderstand | hoch | mittel | gering |
| Energiestoffwechsel | oxidativ | oxidativ und glykolytisch |
glykolytisch |
| Kapillardichte | hoch | mittel | niedrig |
| Mitochondriendichte | hoch | hoch | niedrig |
| Farbe | rot | rot | rötlich-weiß |
| MHC-Isoform | MYH7 | MYH2 | MYH1 |
Weitere Fasertypen
Nach Myosinisoformen können nicht nur drei, sondern sieben Muskelfasertypen unterschieden werden. Die Charakteristika der anderen vier Fasertypen bewegen sich zwischen den oben genannten. Sortiert nach Kontraktionstempo – von langsam nach schnell – lauten sie:
- Typ I
- Typ Ic
- Typ IIc
- Typ IIac
- Typ IIa
- Typ IIax
- Typ IIx
In vielen kleineren Säugetieren (z.B. Mäusen) existieren außerdem Typ-IIb-Fasern, die noch schnellere Kontraktionseigenschaften als Typ-IIx-Fasern aufweisen.
Verteilung
Grundsätzlich ist die Verteilung der Fasertypen genetisch vorgegeben. Die Zusammensetzung wird auch durch die Funktion des Muskels beeinflusst, so besteht z.B. ein Rumpfmuskel vor allem aus Typ-I-Fasern, während Muskeln in den Armen typischerweise mehr Typ-IIx- und Typ-IIa-Fasern aufweisen.
Trainingseinflüsse
- Krafttraining führt zum Querschnittswachstum von Fasern des Typ IIx und Typ IIa. Des Weiteren lässt sich eine Umwandlung von Typ-IIx- zu Typ-IIa-Fasern beobachten. Typ-I-Fasern wachsen nicht wesentlich durch Krafttraining, können aber dadurch trotzdem zu höherem Kraftoutput stimuliert werden. Bei Sprint-Trainings konnte eine bidirektionale Umwandlung von sowohl Typ-IIx- als auch Typ-I-Fasern zu Typ-IIa-Fasern gezeigt werden.
- Ausdauertraining führt in allen drei Fasertypen zur gleichen Veränderung (allerdings in unterschiedlichem Maße), nämlich zur Ausbildung von mehr Mitochondrien, einer höheren Myoglobinkonzentration und einer verbesserten Kapillarisierung. Typ-I- und Typ-IIa-Fasern durchgehen diese Umstellung "bereitwilliger" als Typ-IIx-Fasern. Einige Quellen gehen auch von einem Umbau von Typ IIx in Typ IIa aus.
Funktion
Die molekularen Vorgänge, die zur Verkürzung der Sarkomere führen, bilden die Grundlage der Muskelkontraktion. Darüber hinaus produzieren und sezernieren die Muskelfasern zahlreiche Signalmoleküle, die man als Myokine bezeichnet.
siehe auch: Gleitfilamenttheorie
Pathophysiologie
Muskelfaserriss
Werden die Muskelfasern stark und plötzlich gedehnt, kommt es infolgedessen zu einem sogenannten Muskelfaserriss. Dieser lässt sich meist als eine Art "Stockschlag", "Peitschenhieb" oder "Messerstich" wahrnehmen. Häufig sind solche Muskelfasern betroffen, die sich am Sehnenübergang befinden. Muskelfaserrisse treten oft in der Wadenmuskulatur auf und lassen sich bei entsprechender Ausdehnung als kleine Eindellung ertasten, die mit einem Bluterguss einhergeht.
Im sportlichen Rahmen kann man einen Muskelfaserriss durch Aufwärmen vorbeugen. Die Therapie besteht in erster Linie aus Kühlen, einem Druckverband und Hochlagern, jedoch keiner Massage. Eine stärkere bzw. sportliche Belastung kann nach ca. 5 bis 6 Wochen wieder aufgenommen werden.
Muskelatrophie
Eine Muskelatrophie kann im Rahmen verschiedener Erkrankungen sowie physiologisch im Alter auftreten. Hierbei ist oft ein Fasertyp mehr betroffen als die anderen, dementsprechend lässt sich eine Fasertyp-Verschiebung (engl. "fiber-type shift") beobachten.
- Umwandlung von langsamen zu schnellen Fasern (engl. "slow-to-fast fiber type shift"), tritt generell auf, wenn die Muskeln über eine längeren Zeitraum nicht belastet werden bzw. die Innervation beeinträchtigt ist, z.B. bei:
- Umwandlung von schnellen zu langsamen Fasern (engl. "fast-to-slow fiber type shift"), z.B. bei: