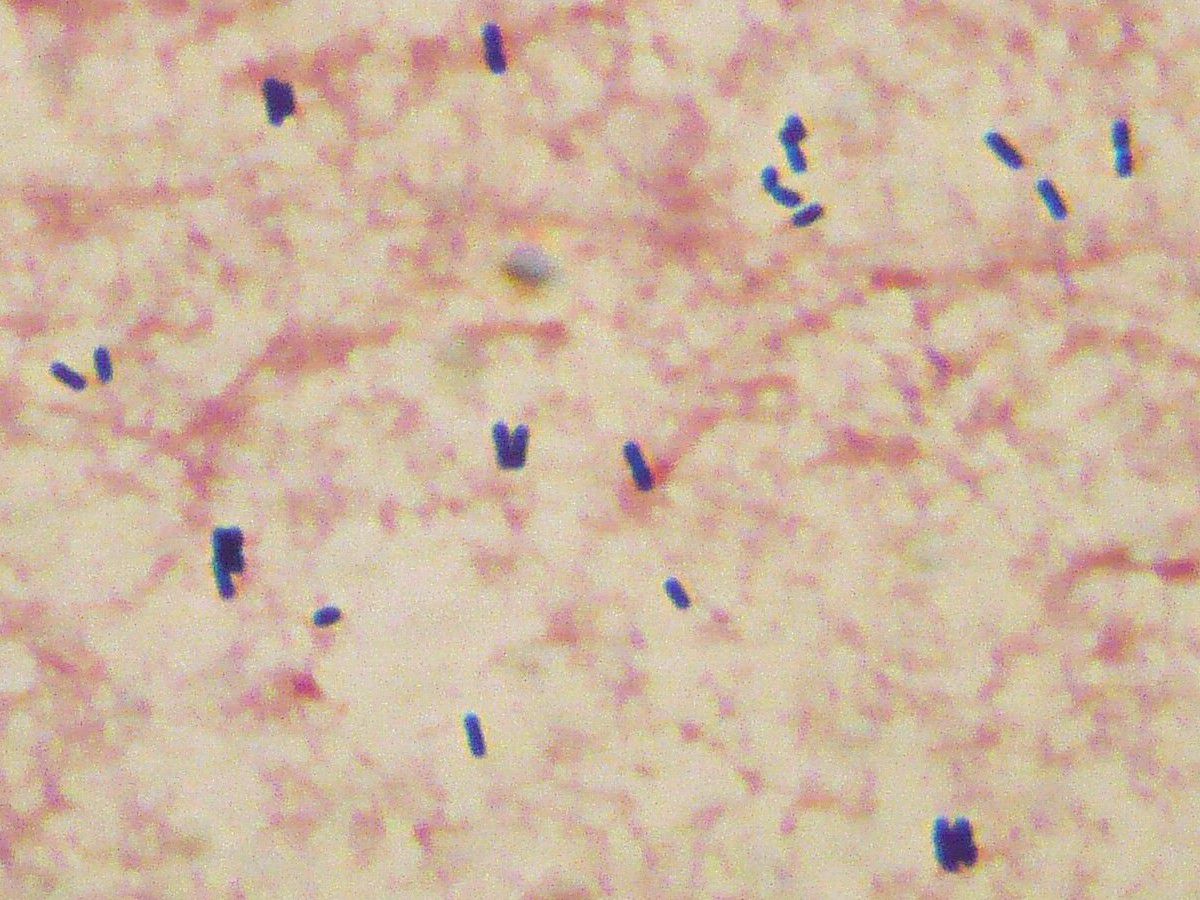
Listeria monocytogenes
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
Loslegennach Joseph Lister, englischer Chirurg (1827-1912)
Englisch: Listeria monocytogenes
Definition
Listeria monocytogenes ist ein pathogenes Bakterium aus der Familie der Listerien, welches die Erkrankung Listeriose auslöst.
Eigenschaften
Listeria monocytogenes ist ein grampositives Stäbchenbakterium, das keine Sporen ausbildet. Zum Teil sind auch kokkoide (kugelförmige) Formen möglich. Es ist peritrich begeißelt, wodurch es beweglich ist.
Die Erreger wachsen unter aeroben Bedingungen auf bestimmten Nährboden (z.B. Nalidixinsäure-Trypaflavin-Serumagar) und bilden darauf zarte, durchscheinende, grauweiße Kolonien.
Listeria monocytogenes ist widerstandsfähig gegenüber Kälte, Hitze, saurem oder basischem Milieu, Trockenheit und hohen Salzkonzentrationen. Das Temperaturoptimum liegt bei 30-37°C, jedoch ist eine Kälteanreicherung bei 5-10°C möglich (Problem bei Kühlschränken!).
Das Bakterium ist Katalase-positiv, Indol-negativ und Oxidase-negativ. Die Harnstoffspaltung ist nicht möglich, auch Nitrat kann nicht reduziert werden.
Es gibt 13 Serovare, die mittels Puls-Feld-Gelelektrophorese (PFGE) differenziert werden können. Nur drei davon sind von humanmedizinischem Interesse: Serovar 1/2a, Serovar 1/2b und Serovar 4b.
Übertragung
Listeria monocytogenes ist weit verbreitet und kommt in vielen Tierarten (Säugetiere, Vögel, Fische, Schalentiere) vor. Zudem scheiden infizierte Menschen das Bakterium für mehrere Monate mit dem Stuhl aus. Auch im Boden, im Wasser und auf verschiedensten Oberflächen kommt Listeria monocytogenes vor. Das Bakterium ist in der Lage, einen Biofilm auszubilden, durch den es auf Oberflächen haften kann.
Der Erreger wird hauptsächlich oral über verunreinigtes Trinkwasser oder Lebensmittel übertragen. Hierbei sind vor allem Milch und Milchprodukte, z.B. Käse, aus nicht pasteurisierter Milch betroffen. Eine Infektion durch sehr engen Kontakt mit Tieren ist möglich. In der Schwangerschaft ist eine Übertragung auf den Embryo über die Plazenta möglich. Postpartal sind die Erreger in Lochialsekreten und Urin bis etwa 7-10 Tage nach der Entbindung nachweisbar, selten auch länger.
Pathomechanismus
Listerien können im Dünndarm durch Enterozyten oder M-Zellen subepithelial in die Schleimhaut eindringen. Dort werden sie zum Teil von Makrophagen phagozytiert, wodurch sie in die Endosomen der Zelle gelangen. Listerien produzieren das Toxin Listeriolysin O, das Poren in der endosomalen Membran ausbildet, durch welche die Bakterien in das Zytoplasma gelangen. Dieser Mechanismus wird auch Endosomal Escape genannt. Im Zytoplasma kommt es zur starken Vermehrung.
Es existiert auch ein horizontaler Ausbreitungsweg. Listerien nutzen polymerisierte Aktinfilamente, um sich im Zytoplasma voranzubewegen und so in die Nachbarzelle zu gelangen. Freie und in Makrophagen eingenistete Listerien wandern in die mesenterialen Lymphknoten und über den Ductus thoracicus, der in den Venenwinkel mündet, ins Blut.
Klinik
Listeria monocytogenes ist der Erreger der Listeriose, einer Erkrankung, die einem grippalen Infekt ähnelt, jedoch sowohl beim Mensch als auch beim Tier in unterschiedlichen Erscheinungsformen auftreten kann. Die Inkubationszeit beträgt zwischen 7 bis 30 Tagen.
Die meisten Infektionen verlaufen symptomlos, sofern das Immunsystem des Infizierten intakt ist. Bei symptomatischem Verlauf kommt es in erster Linie zu Magen-Darm-Beschwerden wie Übelkeit, Erbrechen und Durchfall. Schwerere Infektionen treten bei Neugeborenen oder immunsupprimierten Patienten auf. Hier kann es durch Listeria monocytogenes zu Sepsis, Meningoenzephalitis, Ulzera und Konjunktivitis (Bindehautentzündung) kommen. Hiervon sind auch andere Patienten mit Immundefizienz betroffen, z.B. HIV-Patienten und Alkoholkranke.
Eine Listerieninfektion in der Schwangerschaft führt häufig zu einer Fehlgeburt oder Totgeburt. Da die Symptome bei der Mutter einem einfachen grippalen Infekt ähneln, wird eine Listeriose als Ursache häufig übersehen, daher sollte im Verdachtsfall eine Blutkultur angelegt werden. Eine Plazentitis und Endometritis sind eher selten zu beobachten.
Labormedizin
Material
Der Nachweis kann in Blut, Eiter, Fruchtwasser, Liquor, Lochialsekret oder Abrasionsmaterial der Mutter, Mekonium, Menstruationsblut, Stuhl, Urin sowie im Nasen- oder Rachenabstrich erfolgen.
Nachweis
Der Nachweis von Listeria monocytogenes erfolgt durch Anlegen einer Kultur oder durch Betrachten eines Grampräparates unter dem Mikroskop. Listeria monocytogenes kann man durch einen positiven CAMP-Test und die vom Erreger verursachte Hämolyse von anderen Listerienspezies unterscheiden.
Als serologische Nachweismethoden kommen der Nachweis von O-Antigenen und H-Antigenen (Geißel-Antigenen) in Frage. Weiterhin stehen Agglutinationsreaktionen, molekulargenetische Untersuchungen (PCR) und der Nachweis bestimmter Enzymaktivitäten zur Verfügung. Außerdem kann der Antikörpertiter im Blutserum bestimmt werden - diese Nachweismethode ist jedoch diagnostisch nicht besonders wertvoll.
Therapie
Als bakterieller Erreger wird Listeria monocytogenes mit Antibiotika bekämpft. Zur Therapie werden vor allem Aminopenicilline eingesetzt. Mittel der Wahl sind Ampicillin oder Amoxicillin in hoher Dosierung. Alternativ kann auch Cotrimoxazol gegeben werden. Weitere wirksame Antibiotika sind:
Die zusätzliche Gabe von Rifampicin kann die Ausheilung fördern. Die Therapiedauer sollte aufgrund der Rezidiv-Gefahr mindestens 14 Tage umfassen.
Zur Vorbeugung und Vermeidung von Infektionen (Prophylaxe) sind Hygienemaßnahmen sowie ordnungsgemäße Verarbeitung und Lagerung von Lebensmitteln zu empfehlen.
Prognose
Trotz gezielter Therapie besteht eine relativ hohe Letalität der manifesten Listeriose. In den letzten Jahren verliefen etwa 30% der Listerien-Meningitiden tödlich.
Meldepflicht
Für den direkten Nachweis von Listeria monocytogenes aus Blut, Liquor oder anderen normalerweise sterilen Materialien sowie aus Abstrichen von Neugeborenen besteht eine Labormeldepflicht nach §7 Infektionsschutzgesetz.