Cholesterin
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
Loslegenvon altgriechisch: χολή ("chole") - Galle; στερεός ("stereos") - fest
Synonym: Cholesterol
Englisch: cholesterol
Definition
Als Cholesterin bezeichnet man den polyzyklischen Alkohol, der zur Gruppe der Lipide gezählt wird.
Nomenklatur
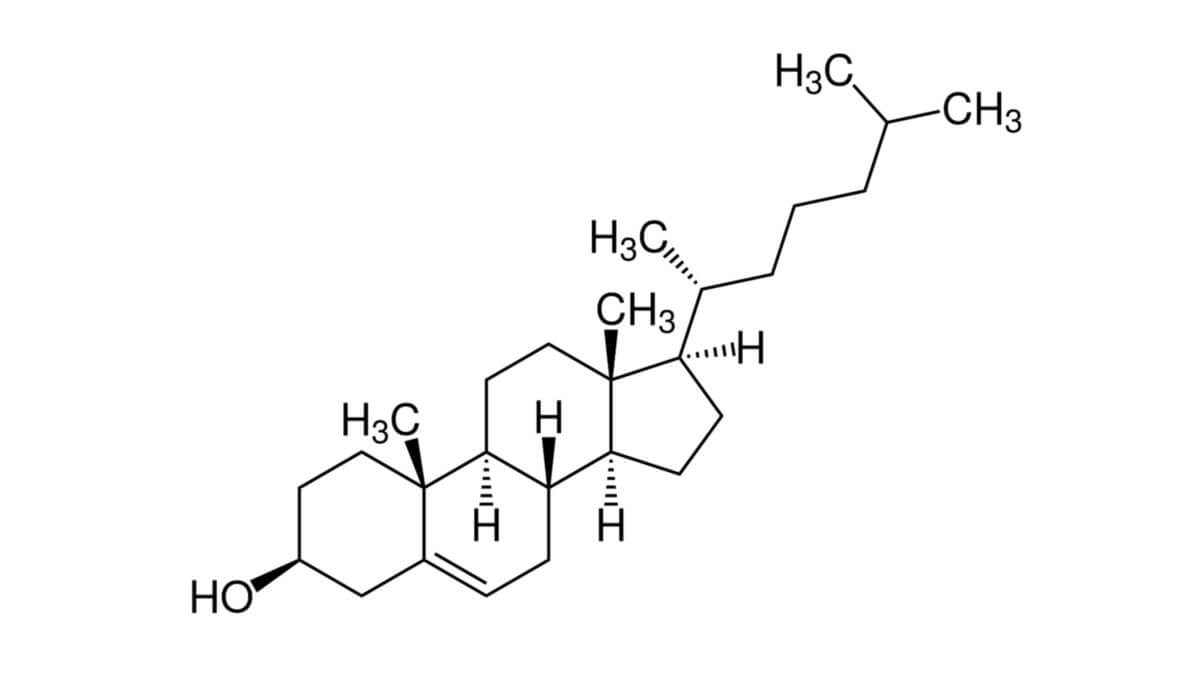
Die chemische Bezeichnung (IUPAC-Name) von Cholesterin ist (3β)-cholest-5-en-3-ol. Der systematische Name ist 2,15-dimethyl-14-(1,5-dimethylhexyl)tetracyclo[8.7.0.02,7.011,15]heptacos-7-en-5-ol. Andere Namen sind:
- (10R,13R)-10,13-dimethyl-17-(6-methylheptan-2-yl)-2,3,4,7,8,9,11,12,14,15,16,17-dodecahydro-1H-cyclopenta[a]phenanthren-3-ol
- Cholesterol
- Cholest-5-en-3β-ol
- 5-Cholesten-3β-ol
Struktur
Das Cholesterinmolekül besteht aus drei in charakteristischer Weise miteinander verbundenen Sechserringen, an die ein Fünferring sowie ein aliphatischer Kohlenwasserstoffrest gebunden ist. Mit Ausnahme der Doppelbindung zwischen den Kohlenstoff-Atomen C5 und C6 sind alle Bindungen des Moleküls gesättigt. Das Kohlenstoffatom C3 trägt eine Hydroxylgruppe. Die Summenformel des Stoffes lautet C27H46O. Die molekulare Masse (Molekulargewicht) beträgt 386,67 g·mol-1.
Cholesterin kann im menschlichen Organismus entweder frei oder als Ester vorliegen, indem es an der OH-Gruppe einen Acylrest trägt.
Biosynthese
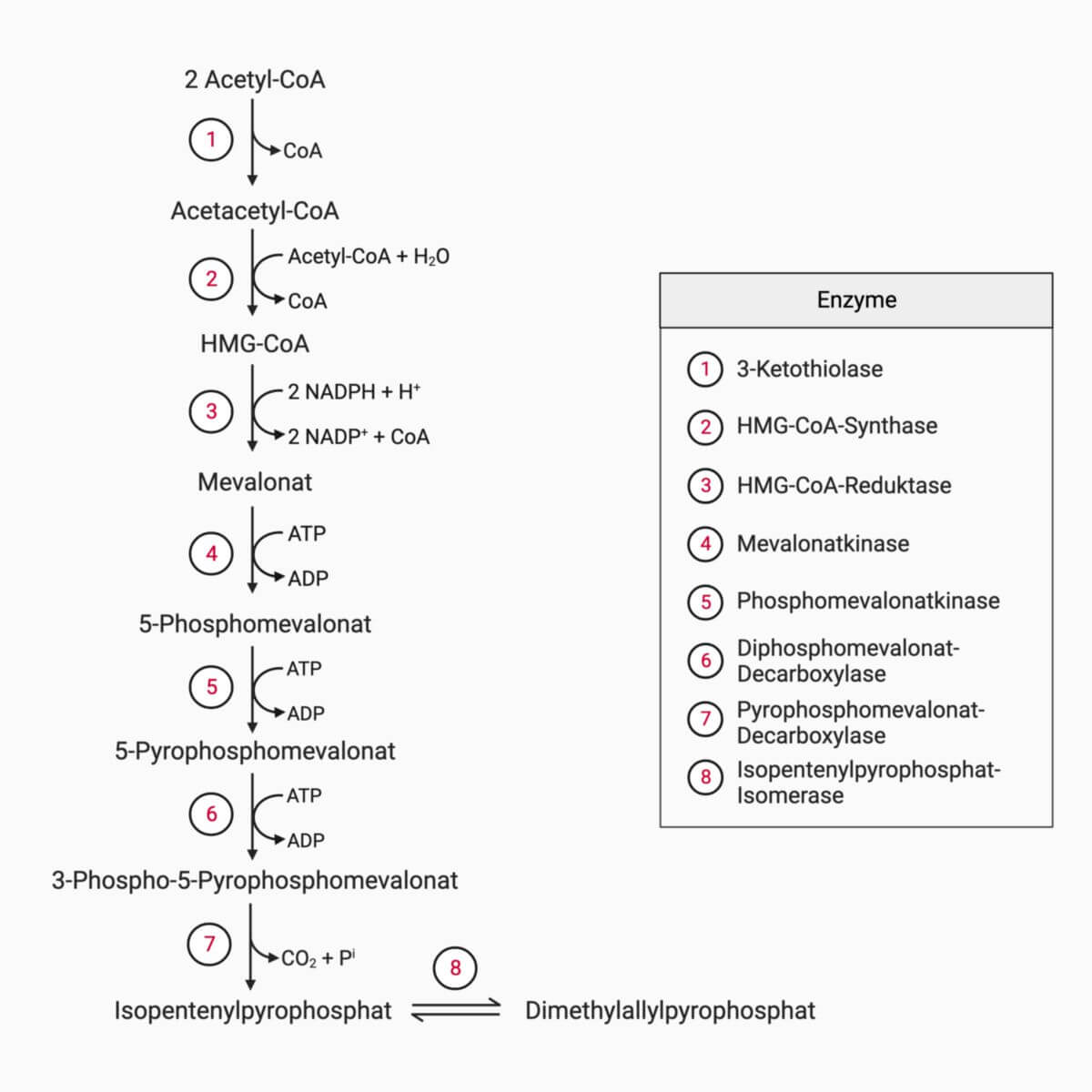
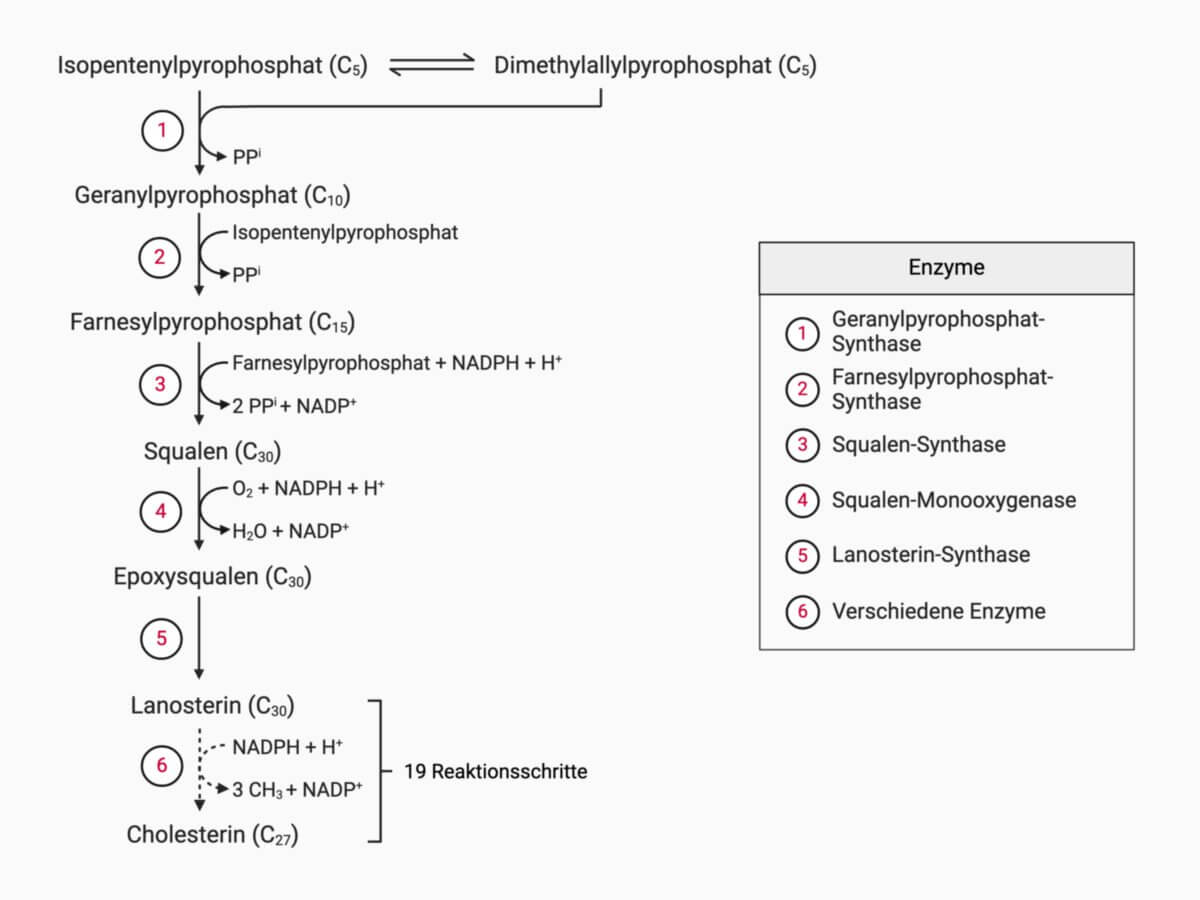
Der menschliche Organismus ist in der Lage, Cholesterin selbst zu synthetisieren; bis zu 700 mg werden täglich in der Leber hergestellt. Ausgangssubstanz dafür ist das Acetyl-CoA, die zu Acetoacetyl-CoA und später zu β-Hydroxymethylglutaryl-CoA (β-HMG-CoA) metabolisiert wird. Dieses Molekül wird in weiteren Stoffwechselschritten zu Mevalonat reduziert und zu den aktivierten Isopren-Derivaten Isopentenylpyrophosphat und Dimethylallylpyrophosphat umgewandelt. Weitere Zwischenprodukte der Cholesterinsynthese sind Farnesyl- und Geranylpyrophosphat, welche die zyklische Struktur des Squalens bilden. Über das Lanosterol entsteht schließlich Cholesterin.
Das Schlüsselenzym dieses Stoffwechselweges ist die β-HMG-CoA-Reduktase, die die Bildung von Mevalonat katalysiert. Sie wird bei Cholesterinmangel verstärkt exprimiert und durch Cholesterin reprimiert sowie seine Halbwertszeit herabgesetzt. Ein Mangel an gespeicherter Energie führt zur Phosphorylierung des Enzyms und damit zur Hemmung.
siehe Hauptartikel: Cholesterinbiosynthese
Physiologie
Transport
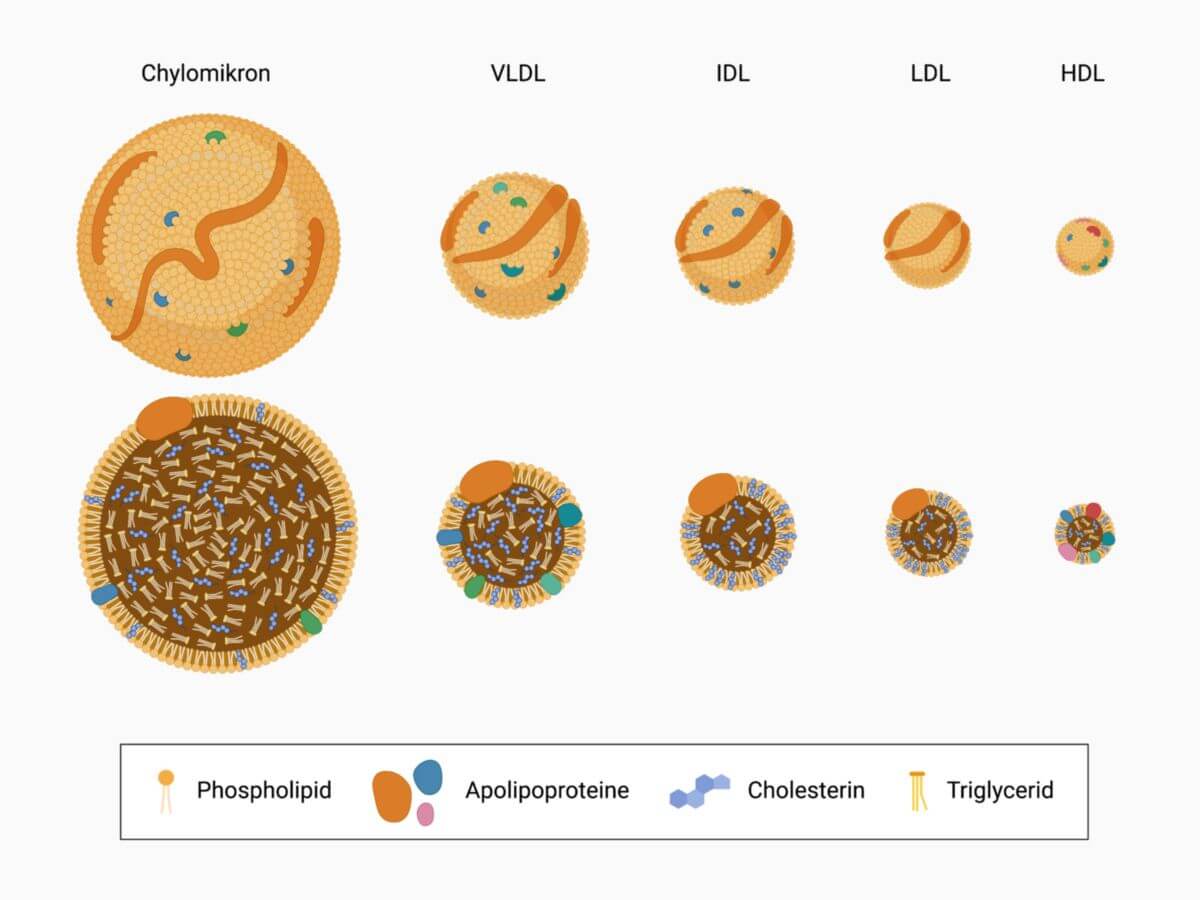
Als stark lipophile Substanz ist Cholesterin in Blut, Lymphe und Galle nicht löslich und muss daher entweder in Mizellen verpackt oder an Lipoproteine gebunden transportiert werden. Der Transport von über die Nahrung aufgenommenem oder in der Leber synthetisiertem Cholesterin erfolgt über VLDL und LDL zu den Zielgeweben sowie über HDL im reversen Transport zurück zur Leber. Dabei können die Lipoproteine an Lipoproteinrezeptoren binden und auf diesem Weg eine Signalkaskade auslösen, die von der Menge an Cholesterin abhängig die Expression weiterer Rezeptoren oder von Enzymen der Biosynthese regulieren.
Funktion
Membranlipid
Cholesterin ist essentieller Bestandteil aller tierischen Biomembranen (beispielsweise Zellmembranen oder Membranen der Organellen), in die es zwischen den Phospholipiden und Sphingolipiden eingebaut wird. Die Konzentration des Cholesterins in den Lipidmembranen kann verändert werden, sodass die Fluidität der Lipide beeinflusst wird. Auf diese Weise können externe Einflüsse (beispielsweise Temperatur) auf die Membranen ausgeglichen werden.
Bausubstanz
Cholesterin dient als Ausgangssubstanz verschiedenster Verbindungen.
- Hormone
- Gallensäuren
- Primäre Gallensäuren (Cholsäure, Chenodesoxycholsäure, Trihydroxylkoprostansäure)
- Sekundäre Gallensäuren (Desoxycholsäure, Ursodesoxycholsäure)
- Vitamine
- Vitamin D (Calciferol) wird aus der Vorstufe des Cholesterins (7-Dehydrocholesterol) synthetisiert
- Ergocalciferol (Vitamin D2)
- Cholecalciferol (Vitamin D3)
- Vitamin D (Calciferol) wird aus der Vorstufe des Cholesterins (7-Dehydrocholesterol) synthetisiert
Pathophysiologie
Veränderungen im physiologischen Cholesterinhaushalt sind nach gängiger Lehrmeinung in bedeutendem Maße an der Entstehung von Plaques und Atherosklerose beteiligt. Die Ursachen hierfür sind vielfältig und reichen von Enzymdefekten bis hin zu Defekten des LDL-Rezeptors; sie treten auch als Begleiterscheinung bei Diabetes mellitus oder Schilddrüsenerkrankungen auf.
Ist der Gehalt an Cholesterin im Blut höher als normal, spricht man von einer Hypercholesterinämie. Im umgekehrten Fall, bei zu niedrigem Cholesterin, liegt eine Hypocholesterinämie vor.
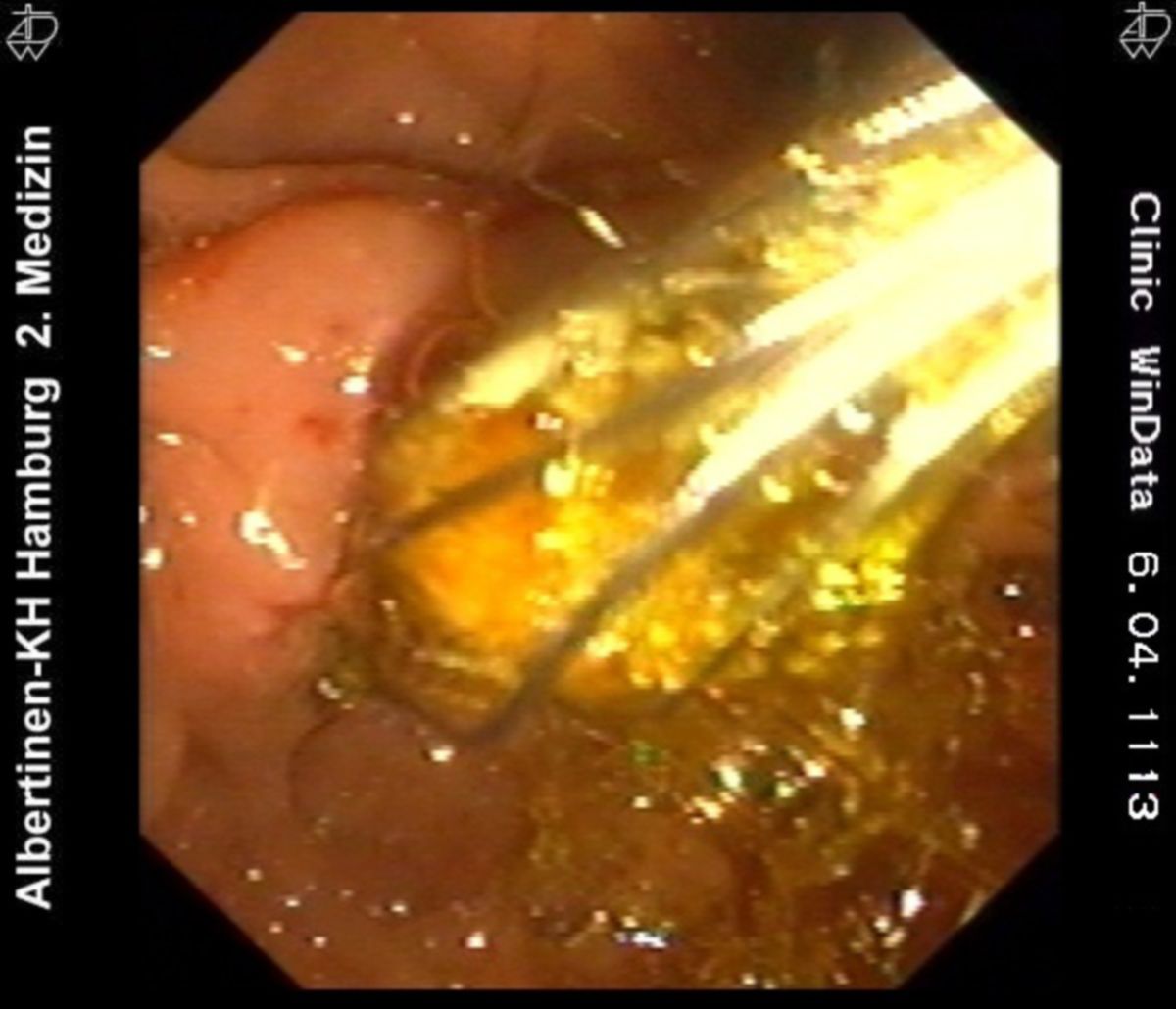
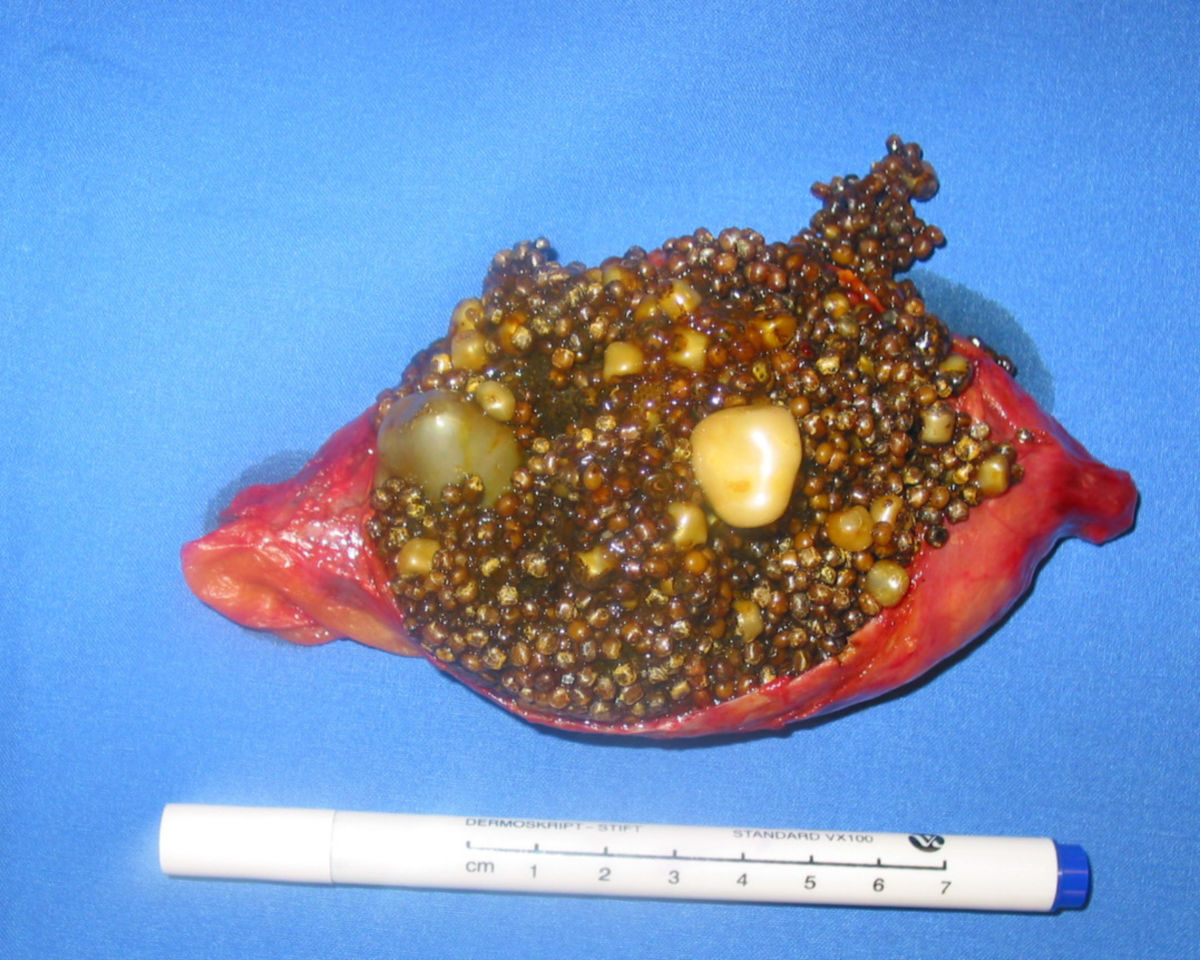
Ein Missverhältnis von Phospholipiden und Cholesterin in der Gallenflüssigkeit führt zum Auskristallisieren der Lipide in der Gallenblase oder den abführenden Gallenwegen und zur Bildung von Gallensteinen.
Labormedizin
In der Labormedizin werden im Zusammenhang mit Cholesterin folgende Werte gemessen bzw. errechnet:
Klinik
Bei Erkrankungen, die mit einem zu hohen Cholesterinspiegel einhergehen (Hypercholesterinämien), haben sich in der Therapie Medikamente durchgesetzt, die die körpereigene Synthese hemmen. Diese sogenannten Statine (z.B. Atorvastatin, Simvastatin etc.) blockieren das Enzym β-HMG-CoA-Reduktase.[1]
Podcast

Bildquelle
- Bildquelle Podcast: ChatGPT (DocCheck)