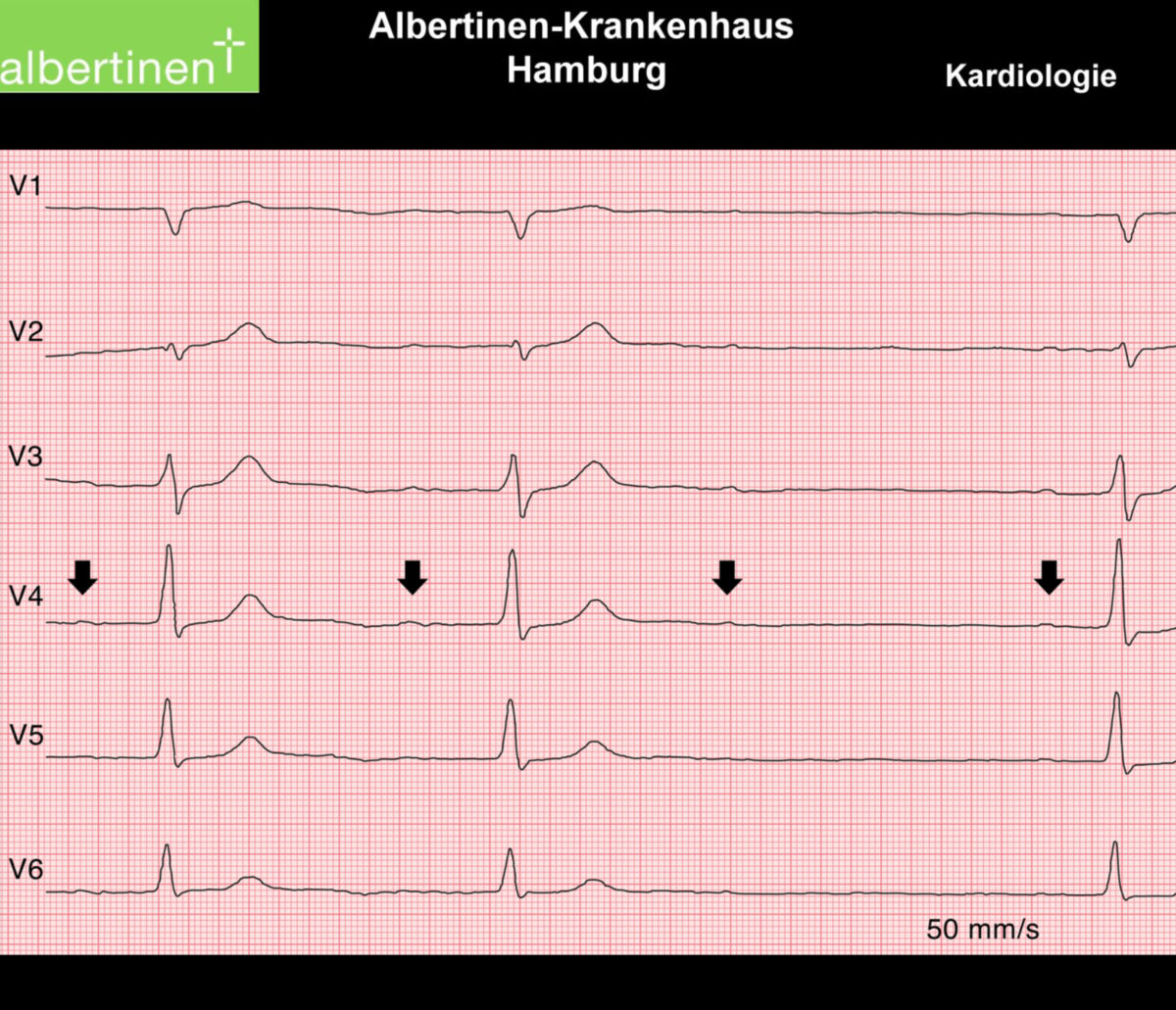
AV-Block 2. Grades Typ Mobitz I
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
Loslegennach dem niederländischen Internisten Karel Frederik Wenckebach (1864–1940)
Synonyme: Mobitz-Block 1, Wenckebach-Block, Mobitz-I-Block
Englisch: second-degree atrioventricular block type Mobitz I
Definition
Der AV-Block 2. Grades Typ Mobitz I, kurz Mobitz I, ist eine intermittierende Störung der atrioventrikulären Überleitung mit progressiver Verlängerung der PQ-Zeit bis zum Ausfall einer Kammeraktion. Anschließend beginnt der Überleitungszyklus erneut.
siehe auch: AV-Block 2. Grades und AV-Block 2. Grades Typ Mobitz II
Hintergrund
Der AV-Block Typ Mobitz I entsteht überwiegend im Bereich des AV-Knotens und zählt zu den häufigsten funktionellen Bradyarrhythmien. Im Gegensatz zum infranodalen AV-Block Typ Mobitz II besitzt er meist eine günstige Prognose und tritt häufig bei erhöhtem Vagotonus, im Schlaf oder bei jungen Sportlern auf.
Ätiologie
Physiologische Ursachen:
- erhöhter Vagotonus
- Schlaf (einschließlich Schlafapnoe-assoziierter vagotoner Bradykardie)
- Ausdauersport
Kardiale Ursachen:
- inferiorer Myokardinfarkt
- Myokarditis
- degenerative Reizleitungsstörungen
- postoperative kardiale Schädigungen
Medikamentöse Ursachen:
Metabolische Ursachen:
Infektiöse Ursachen:
- Lyme-Karditis
- Infektiöse Endokarditis (selten)
Pathophysiologie
Der AV-Knoten ist ein langsam leitendes, calciumabhängiges Gewebe mit ausgeprägter Refraktärzeit-Dynamik. Beim Mobitz-I-Block trifft jede atriale Erregung auf noch nicht vollständig repolarisiertes Gewebe, wodurch sich die AV-Überleitung schrittweise verlangsamt. Gleichzeitig nimmt die Refraktärzeit progressiv zu, bis eine Vorhoferregung nicht mehr auf die Kammer übergeleitet wird.[1]
Zellulär beruht dies auf der calciumvermittelten Depolarisation des AV-Knotens sowie einer frequenzabhängigen Ermüdung („fatigue") der nodalen Leitung mit zunehmender Inaktivierung von L-Typ-Calciumkanälen.[2][3] Ein erhöhter Vagotonus verstärkt diesen Effekt zusätzlich.
Symptome
Viele Patienten sind asymptomatisch. Vagoton bedingte Formen werden häufig als Zufallsbefund entdeckt.
Mögliche Symptome sind:
Die klinische Relevanz hängt wesentlich von der ventrikulären Frequenz sowie vom Vorliegen struktureller Herzerkrankungen ab. Ein nächtlicher Mobitz-I-Block besitzt häufig keinen pathologischen Krankheitswert. Dagegen sollten neu aufgetretene oder symptomatische Befunde insbesondere bei älteren Patienten weiter abgeklärt werden.
Diagnostik
Die Diagnose erfolgt elektrokardiographisch. Im Oberflächen-EKG zeigt sich die typische Wenckebach-Periodik mit progressiver PQ-Verlängerung bis zum Ausfall eines QRS-Komplexes. Charakteristisch ist eine decrementale Überleitung mit der größten PQ-Verlängerung zwischen erstem und zweitem Schlag nach der Pause sowie eine progressive Verkürzung der RR-Intervalle vor dem Block. Atypische Muster (> 50 % der Fälle) können hiervon abweichen.[4]
Typische EKG-Kriterien sind:
- progressive Verlängerung der PQ-Zeit
- intermittierend nicht übergeleitete P-Wellen
- Wiederbeginn mit kürzerem PQ-Intervall
- gruppierter Herzschlag („group beating")
- progressive Verkürzung der RR-Intervalle vor dem Block
Schmale QRS-Komplexe sprechen meist für eine nodale Lokalisation, während breite QRS-Komplexe auf eine zusätzliche infranodale Leitungsstörung hinweisen können. Bei 2:1-AV-Block ist eine Zuordnung zu Mobitz I oder II nicht möglich. Hier ist die Lokalisationsdiagnostik besonders wichtig.
Ergänzend können eingesetzt werden:
- 12-Kanal-EKG
- Langzeit-EKG (ggf. Event-Monitor/Loop-Recorder)
- Belastungs-EKG
- Atropin-Testung
- Echokardiographie
- Elektrophysiologische Untersuchung (bei unklarer Lokalisation)
Eine Verbesserung der AV-Überleitung unter Belastung oder nach Atropin spricht für eine nodale Lokalisation. Eine Verschlechterung unter Belastung kann dagegen auf eine infranodale Leitungsstörung hinweisen.
Differenzialdiagnosen
Differenzialdiagnostisch relevant sind:
- AV-Block 2. Grades Typ Mobitz II
- Sinoatrialer Block
- blockierte supraventrikuläre Extrasystolen
- hochgradiger AV-Block
- Isorhythmische Dissoziation
Die sichere Abgrenzung zum Mobitz-II-Block ist klinisch relevant, da letzterer prognostisch deutlich ungünstiger ist und häufiger eine Schrittmachertherapie erfordert.
Therapie
Die Therapie richtet sich nach Ursache, Symptomatik und Lokalisation der Leitungsstörung. Asymptomatische Patienten ohne strukturelle Herzerkrankung benötigen meist keine spezifische Therapie.
Therapeutische Maßnahmen umfassen:
- Überprüfung negativ dromotroper Medikamente
- Korrektur von Elektrolytstörungen
- Behandlung zugrunde liegender Erkrankungen
Bei symptomatischen Bradykardien kann Atropin die nodale Überleitung verbessern. In instabilen Situationen können temporäre Schrittmacherverfahren erforderlich werden.
Eine permanente Schrittmacherimplantation ist beim isolierten nodalen Mobitz-I-Block nur selten notwendig. Bei symptomatischen Patienten mit infranodaler Lokalisation oder struktureller Herzerkrankung sollte die Indikation gemäß den aktuellen ESC-Leitlinien geprüft werden.[5]
Prognose
Der nodale Mobitz-I-Block besitzt insgesamt eine günstige Prognose. Eine Progression zum kompletten AV-Block ist selten. Prognostisch ungünstig sind breite QRS-Komplexe, infranodale Lokalisationen und strukturelle Herzerkrankungen.
Quellen
- ↑ Zhang et al., AV nodal dual pathway electrophysiology and Wenckebach periodicity, J Cardiovasc Electrophysiol, 2011
- ↑ Hoshino et al., Wenckebach periodicity in single atrioventricular nodal cells from the rabbit heart, Circulation, 1990
- ↑ Bartolucci et al., Computational modelling of mouse atrio ventricular node action potential and automaticity, J Physiol, 2024
- ↑ Cunningham et al., Atypical Wenckebach without grouped beating due to dual AV nodal conduction, J Electrocardiol, 2024
- ↑ Glikson et al., 2021 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy, Rev Esp Cardiol (Engl Ed), 2022