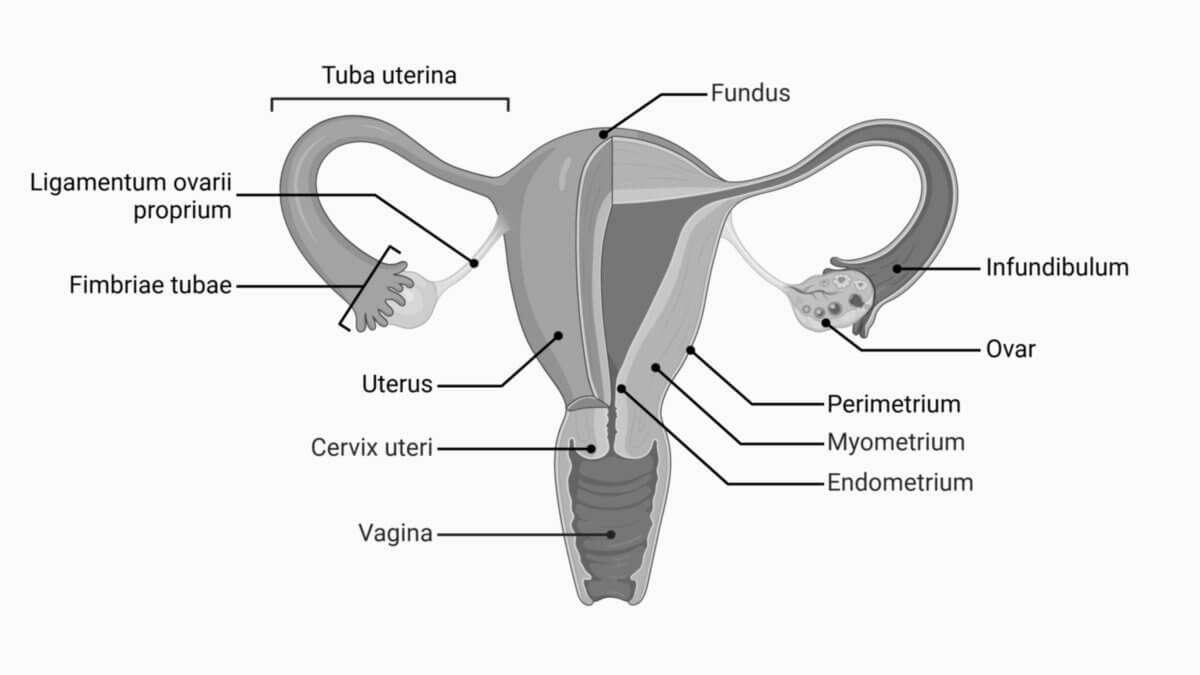
Tuba uterina
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonyme: Salpinx, Eileiter
Englisch: fallopian tube, uterine tube
Definition
Die Tuba uterina, deutsch Eileiter, ist ein paarig angelegtes, schlauchförmiges, muskuläres Hohlorgan im kleinen Becken der Frau, das den Transport der Eizellen vom Ovar (Eierstock) zum Uterus (Gebärmutter) ermöglicht.
Anatomie
Die paarig angelegten Eileiter sind mit Schleimhaut ausgekleidete Muskelschläuche, die eine Länge von 10–16 cm aufweisen und vom Ovar bis zum Uterus (Übergang vom Corpus zum Fundus uteri) reichen.
Abschnitte
Von lateral nach medial lassen sich folgende Abschnitte an der Tube unterscheiden:
- Infundibulum tubae uterinae: Der Tubentrichter ist ein ca. 1,5 cm langer, trichterförmiger Abschnitt des Eileiters mit Mündung in die freie Bauchhöhle (Ostium abdominale). Er besitzt am lateralen Ende fransenartige Ausläufer, die Fimbrien (Fimbriae tubae uterinae). Sie legen sich an das Ovar an und fangen das Ei nach dem Eisprung (Ovulation) auf, um es in Richtung des Uterus zu transportieren.
- Ampulla tubae uterinae: Die Ampulla ist der längste Teil der Tube und hat im Verlauf das weiteste Lumen (4-10 mm). Sie ist ca. 7 cm lang und nimmt damit etwa 2/3 der Tubenlänge ein. Die Tubenschleimhaut zeigt in diesem Abschnitt eine starke Faltenbildung.
- Isthmus tubae uterinae: Der Isthmus tubae uterinae ist eine Engstelle kurz vor Mündung in den Uterus. Sie ist 2-3 cm lang, hat einen Durchmesser von 2-3 mm und enthält eine ausgeprägte Wandmuskulatur.
- Pars uterina tubae uterinae: Die Pars uterina tubae uterinae ist der in der Uteruswand verlaufende Teil der Tube - kurz vor ihrer Mündung ins Uteruslumen (Cavum uteri). Der Eintritt erfolgt über das Ostium uterinum tubae uterinae. Mit einem Durchmesser von weniger als 1 mm weist dieser Teil den kleinsten Kaliber auf.
Lage und Befestigung
Wie das Ovar liegt auch die Tube intraperitoneal im kleinen Becken. An Ampulle und Isthmus ist sie mittels einer Duplikatur des Peritoneums (Mesosalpinx) am oberen Rand des Ligamentum latum uteri befestigt. Dank einiger Muskelzüge ist eine gewisse Beweglichkeit möglich.
Unmittelbar zur Tube gelegene Organe sind medial der Uterus - aufgrund der gemeinsamen Embryonalentwicklung aus dem Müller-Gang - und lateral das Ovar. Kranial gesehen liegen oft Dünndarmschlingen (v.a. Ileum).
Gefäßversorgung
Die arterielle Versorgung erfolgt über Rami tubarii, die aus der Arteria ovarica und der Arteria uterina entstammen. Diese Gefäße erreichen über die Mesosalpinx den Eileiter.
Der venöse Abfluss erfolgt direkt oder indirekt über den Plexus venosus uterinus in die Vena uterina, zum kleineren Teil auch in die Vena ovarica.
Innervation
Gleich dem Ovar erfolgt die sympathische Versorgung sowohl über den Plexus renalis als auch über den Plexus hypogastricus inferior. Die parasympathische Innervation übernehmen Nervi splanchnici pelvici aus den Rückenmarkssegmenten S2-S4.
Das autonome Nervensystem moduliert die Tubenmodalität und die Sekretionstätigkeit der Mukosa - allerdings in Abhängigkeit vom hormonellen Status (Zyklusphase).
Histologie
An der Tubenschleimhaut unterscheidet man drei Wandschichten:
- Tunica mucosa (Endosalpinx)
- Plicae tuberinae, welche uteruswärts an Höhe abnehmen
- Einschichtig hochprismatisches Flimmerepithel
- Kinozilienschlag in Richtung Uterus (im Gegensatz zum Darmtrakt keine Mikrovilli)
- Sekret-sezernierende Zellen, ähnlich Becherzellen, sezernieren neutrales bis saures Sekret
- Stiftchenzellen, vermutlich „verbrauchte“ Sekret-sezernierende Zellen, sie haben ihr Sekret bereits abgegeben
- Lamina propria mucosae
- Lockeres Bindegewebe
- Gefäße
- Tunica muscularis
- Glatte Muskulatur in gegenläufiger Spiralform, ermöglicht peristaltische Wellen
- an Mukosa angrenzend: tubeneigene, dreischichtige, unscharf begrenzte, glatte Muskulatur für Peristaltik
- außenliegend: Muskelbündel in Begleitung der subserösen Tubengefäße zur Eigenbeweglichkeit der Tuben
- Glatte Muskulatur in gegenläufiger Spiralform, ermöglicht peristaltische Wellen
- Tunica serosa
- Gefäßreiches Bindegewebe
- Mesothel
Funktion
Die Fimbrien am abdominalen Ostium des Eileiters (siehe Anatomie) legen sich kurz vor dem Eisprung genau an die Stelle, wo das Ei vermutlich springen wird. Rhythmische Schläge und Chemotaxis unterstützen sie dabei, die richtige Stelle zu finden. Gleichzeitig bewegt sich das Ovar parallel dazu, bis die Fimbrien an der richtigen Stelle liegen. Nun kann das Ei aufgefangen werden.
Der Zilienschlag des Epithels der Schleimhaut, transportiert das Ei jetzt durch den Eileiter in Richtung Uterushöhle. Die spiralförmig angelegte Muskulatur führt währenddessen wellenförmige Kontraktionen aus, die zusätzlich den Transport der Eizelle unterstützen. Sie werden als Tubenperistaltik bezeichnet.
Während das Ei "mit dem Strom" schwimmen kann, müssen die Spermien gegen den Zilienschlag antreten. Da der Transport des Eis durch die Tube circa 3-5 Tage dauern kann, und die Eizelle nur 6-12 Stunden befruchtbar ist, muss eine Befruchtung (Konzeption) innerhalb der Tuba uterina erfolgen. Meist kommt es im ampullären Teil zur Konzeption.
Nach der Befruchtung tritt die inzwischen entstandene Zygote in die Prophase der ersten Furchungsteilung ein und entwickelt sich auf ihrem Weg zum Uterus über mehrere Stadien zur sogenannten Blastozyste. In dieser Form nistet sich das Ei im Endometrium des Uterus ein.
Die Eileiter sind zyklischen Veränderungen unterlegen. Zur Zyklusmitte hin wird die Sekretion durch die sezernierenden Zellen verstärkt, sie Schleimhaut baut sich weiter auf.
Zusammengefasst erfüllen die Eileiter also folgende Funktionen:
- Auffangen des Eis nach dem Eisprung (post ovulationem)
- Transport des Eis vom Infundibulum über die Ampulle, durch den Isthmus in den Uterus
- Zyklische Vorbereitung auf eine mögliche Befruchtung innerhalb des Eileiter-Lumens (meist Ampulle)
Klinik
Durch aufsteigende Bakterien ist eine Entzündung des Eileiters (Salpingitis) möglich. Hierbei können die Plicae tubae verkleben. Auch nach Abklingen der Entzündung kann das Aufsteigen der Spermien und/oder der Weitertransport eines Eis erschwert sein. Dies kann Ursache für eine Eileiterschwangerschaft (Extrauteringravidität) sein, bei der sich das befruchtete Ei in der Eileiter-Schleimhaut einnistet. Häufig löst sich die Frucht samt Plazenta wieder, da zu wenig Raum für eine Entwicklung zur Verfügung steht. Im schlimmsten Fall kann es jedoch bei Wachstum der Frucht zu einer Ruptur des Eileiters führen. Dies stellt einen Notfall der Gynäkologie dar.
Podcast
Bildquelle
- Bildquelle Podcast: © Susan Wilkinson / Unsplash