Tinea pedis
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonyme: Fußpilz, Fußmykose
Englisch: athlete's foot, pedal mycosis
Definition
Die Tinea pedis ist eine Pilzerkrankung der Haut, die am Fuß lokalisiert ist. Der Fußpilz ist die häufigste Mykose des Menschen.
Epidemiologie
Die Tinea pedis tritt am häufigsten bei Jugendlichen und nur relativ selten vor der Pubertät auf. Bei Naturvölkern, die ausschließlich barfuß laufen, kann das Auftreten einer Tinea pedis in der Regel nicht beobachtet werden.
Erreger
Häufigste Erreger sind Dermatophyten, vor allem Trichophyton rubrum und Trichophyton mentagrophytes. Die Erreger dringen durch das Stratum corneum ein und vermehren sich im Anschluss als keratophiler Parasit.
Ursachen
Die Tinea pedis bevorzugt die Zehenzwischenräume (Interdigitalräume), da hier Haut auf Haut liegt und sich leicht feuchte Kammern bilden. Die aufgestaute Feuchtigkeit führt zu einer Mazeration der Haut, die das Wachstum der Pilze begünstigt. Ein zusätzlicher ätiologischer Faktor ist die im Vergleich zu anderen Körperpartien geringere Durchblutung und Temperatur des Vorfußes, was die lokale Abwehrbereitschaft der Haut vermindert. Die typische Prädilektionsstelle ist der Zwischenraum zwischen dem 4ten und 5ten Zeh.
Infektion
Die Infektion erfolgt in Form einer Kontaktinfektion über infizierte Hautschuppen. Ein erhöhtes Infektionsrisiko besteht insbesondere beim Barfußgehen in öffentlichen Einrichtungen wie Schwimmbädern, sanitären Einrichtungen oder Turnhallen.
Risikofaktoren
Die Entwicklung einer Tinea pedis wird durch eine schlechte Durchblutung des Fußes gefördert. Typische Risikofaktoren sind daher:
Weitere Risikofaktoren sind:
- Familiäre Disposition
- Männliches Geschlecht
- Fußfehlstellungen
- Traumen
- Okklusiveffekt durch Tragen von engen Schuhen
- Hitzestau mit Hyperhidrose
- ungenügendes Trocknen der Interdigitalräume
Prophylaxe
Vor einer Infektion mit Dermatophyten kann man sich kaum schützen, da sie in von Menschen genutzten Einrichtungen ubiquitär vorkommen. Das Tragen von Badelatschen reduziert jedoch den Kontakt mit infizierten Hautschuppen.
Die Entwicklung einer Tinea pedis und die Reinfektion mit Dermatophyten kann man durch einfache Prophylaxe-Maßnahmen vermeiden:
- Wahl geeigneter Strümpfe, die Hautfeuchtigkeit aufnehmen können (z.B. Baumwolle)
- Waschen der Strümpfe bei ausreichender Temperatur (min. 60° C)
- Desinfektion von Schuhen und Strümpfen
- Schuhe aus Materialien, welche die Abgabe von Feuchtigkeit nach außen erlauben
- Häufigeres Wechseln von Schuhen
- Sorgfältige Trocknung der Zehenzwischenräume nach dem Baden oder Duschen
- Barfuß gehen, wenn möglich
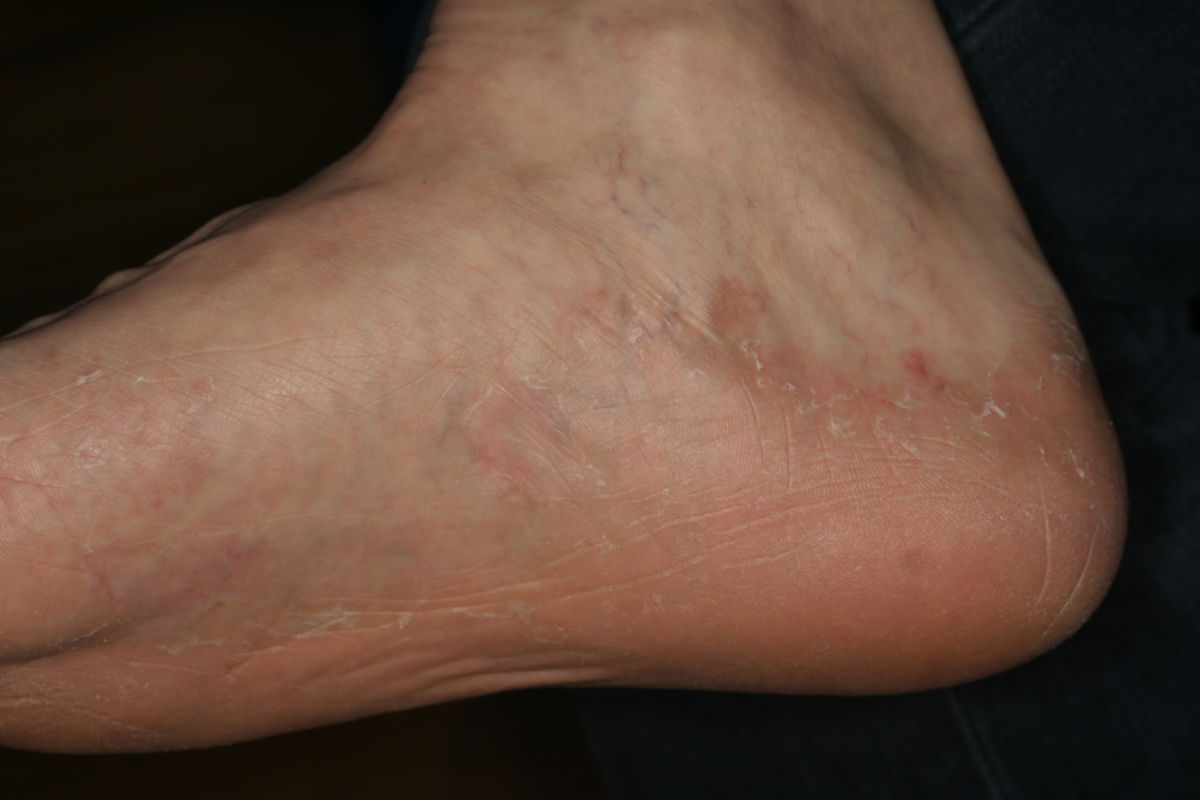
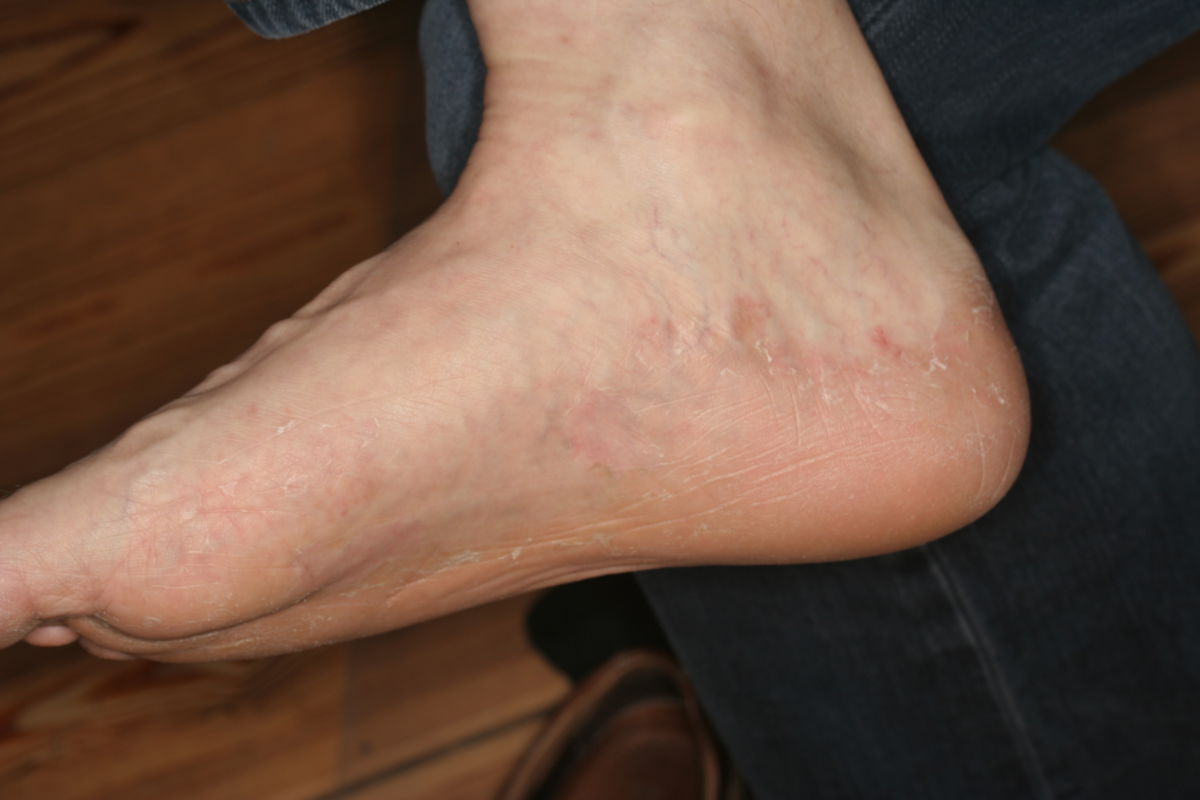
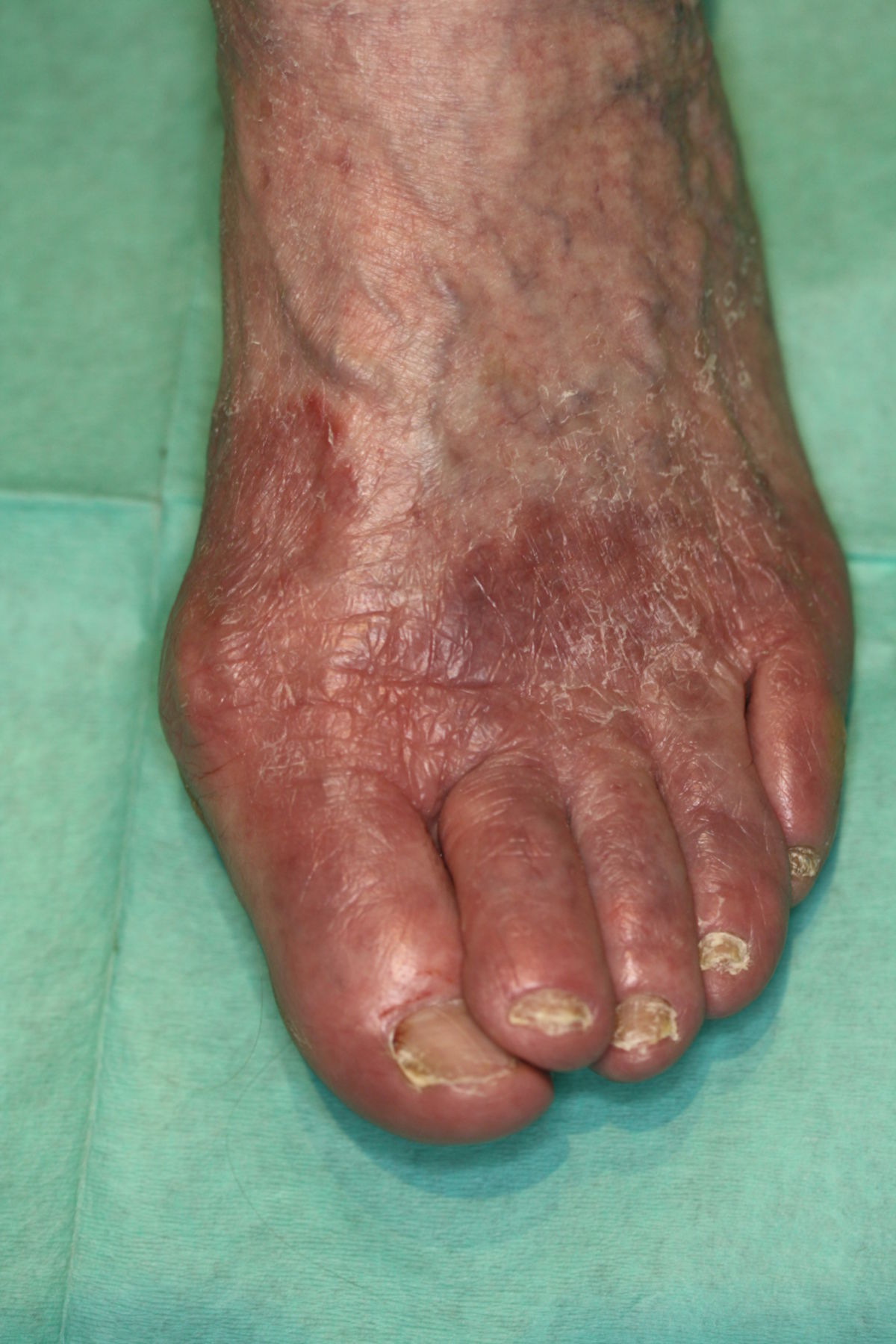
Klinik
Man kann das klinische Bild einer Tinea pedis in verschiedene Formen einteilen:
| Typ | Merkmale |
|---|---|
| Interdigitaler Typ | |
| Vesikulös-dyshidrotischer Typ |
|
| Squamös-hyperkeratotischer Typ |
|
| Oligosymptomatischer Typ |
|
Komplikationen
Mögliche Komplikationen einer Tinea pedis sind die Entstehung einer bakteriellen Sekundärinfektion und der Übergang in eine Onychomykose.
Diagnostik
Die Diagnose wird in erster Linie anhand des typischen klinischen Erscheinungsbildes gestellt. Zur Diagnostik gehört zudem ein nativer und kultureller Erregernachweis.
Therapie
Bei umschriebenem Befall erfolgt eine Lokaltherapie mit Cremes, Salben oder Lösungen, die Antimykotika enthalten. Präparate, die zum Einsatz kommen, beinhalten beispielsweise Clotrimazol, Miconazol oder Bifonazol. Eine Lokaltherapie ist in der Regel für mehrere Wochen notwendig. Bei einem großflächigen Befall oder Therapieresistenz kommen auch systemische Antimykotika infrage.
Prognose
Eine Tinea pedis verläuft nicht selbstlimitierend, bei einer angemessenen Therapie zeigt sich jedoch in der Regel eine vollständige Remission.
Literatur
- Altmeyers Enzyklopädie – Tinea pedis, abgerufen am 11.11.2022
- Pschyrembel – Tinea pedis, abgerufen am 11.11.2022