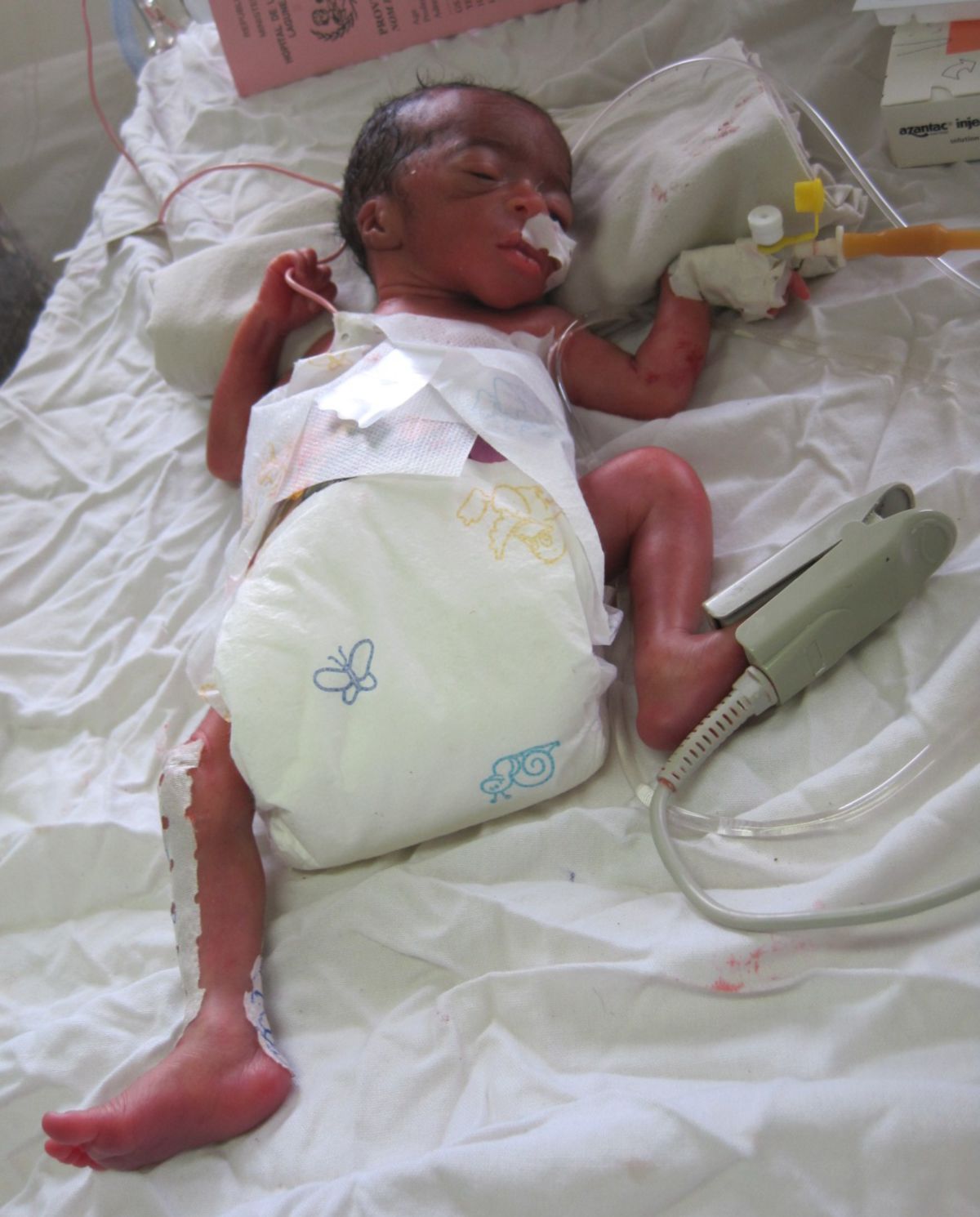
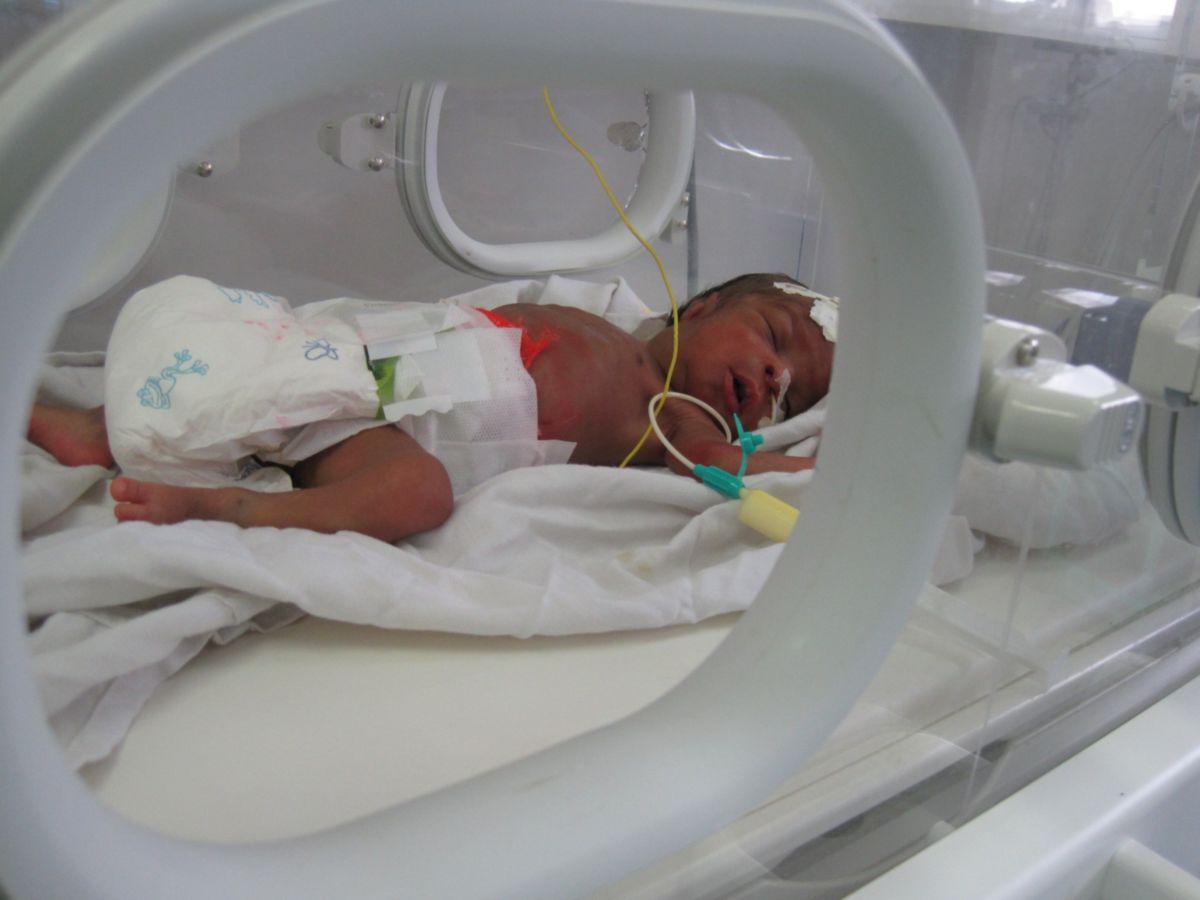
Frühgeburt
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonym: Frühgeburtlichkeit
Englisch: premature birth, preterm birth
Definition
Eine Frühgeburt ist eine Geburt vor Vollendung der 37. Schwangerschaftswoche (SSW).
Eine normale Schwangerschaft dauert 37 (37 + 0) bis 42 Wochen (41 + 6). Die durchschnittliche Dauer beträgt 40 SSW, d.h. 280 Tage bzw. 9 Monate nach der letzten Regelblutung.
Epidemiologie
Ca. 8 % aller Geburten in Deutschland sind Frühgeburten, ca. 1,5 % aller Geburten sind Frühgeburten vor der 37. SSW mit einem Gewicht von weniger als 1.500 g.
Ursachen
Es gibt viele Ursachen, die eine Frühgeburt auslösen können. Zu häufigen Ursachen zählen:
- Infektionen in der Schwangerschaft (oft Geschlechtskrankheiten)
- Noxen: Nikotinabusus, Alkoholabusus
- Bluthochdruck in der Schwangerschaft, vgl. auch Präeklampsie
- Diabetes mellitus und Schwangerschaftsdiabetes
- vorzeitige Wehentätigkeit
- Mehrlingsschwangerschaften, Überdehnung des Myometriums
- Genetische Faktoren
- vorzeitiger Blasensprung
Diese Faktoren lösen oft eine Plazentainsuffizienz aus, was wiederum zum Auslösen der Wehen und somit zur Frühgeburt führt.
Risikofaktoren
Schwangere sollten möglichst früh auf potentielle Risikofaktoren untersucht werden. Dazu zählen u.a.:
- Z.n. spontaner Frühgeburt, Z.n. medizinisch indizierter Frühgeburt, z.N. Konisation
- Kurzes Schwangerschaftsintervall (< 12 Monate nach vorheriger Geburt)
- Alter der Schwangeren < 18 Jahre
- ungünstige sozioökonomische Verhältnisse
- Bakterielle Vaginose
- Asymptomatische Bakteriurie
- Vaginale Blutung in der Schwangerschaft
- Mehrlingsschwangerschaft
- Rauchen
- Parodontitis
- Anämie
- Subklinische Hypothyreose
- Verkürzte Zervixlänge (< 25 mm vor der 34 + 0 SSW)
Diagnostik
Bei symptomatischen Schwangeren kann man einen Fibronektin-Test aus dem Zervixsekret durchführen. Bei negativem Testergebnis ist bei Schwangeren mit einer Zervixlänge von 15 bis 30 mm eine Frühgeburt in den nächsten 7–14 Tagen sehr unwahrscheinlich. Weitere Biomarker wie PAMG-1 oder phlGFBP-1 sind gegenwärtig (2026) noch nicht ausreichend erforscht, um eine sichere Aussagekraft zu bestimmen.
Prävention
Primäre Prävention
Frauen mit vorangegangener Frühgeburt profitieren von einer Progesterongabe zwischen der 16+0 und 36+0 SSW. Zusätzlich kann ab dem 2. Trimenon eine prophylaktische Zerklage (Muttermundverschluss) in Erwägung gezogen werden.
Ein konsequenter Nikotinverzicht ist ein wichtiger präventiver Faktor. Eine symptomatische bakterielle Vaginose wird antibiotisch behandelt. Bei asymptomatischer Bakteriurie besteht zwar eine Assoziation mit einer erhöhten Frühgeburtenrate, die Datenlage reicht jedoch nicht aus, um ein generelles Screening oder eine routinemäßige Antibiotikatherapie zu rechtfertigen.
Zur Senkung maternaler und fetaler Risiken sind Impfungen gegen Influenza (ab dem 2. Trimenon), Pertussis (im 2. oder 3. Trimenon) und SARS-CoV-2 sinnvoll.
Sekundäre Prävention
Bei einer Zervixlänge < 25 mm vor der 24+0 SSW wird eine tägliche intravaginale Progesteronapplikation (200 mg Kapsel oder 90 mg Gel) bis zur 36+6 SSW eingesetzt. Bei zusätzlicher Anamnese einer Frühgeburt oder eines Spätaborts ist die Anlage einer Zerklage sinnvoll. Die Evidenz zur Anwendung eines Zervixpessars ist uneinheitlich; ein Einsatz kann im Einzelfall erwogen werden.
Darüber hinaus sind eine individuelle Gefährdungsbeurteilung sowie arbeitsplatzbezogene Schutzmaßnahmen gemäß Mutterschutzgesetz angezeigt. Für körperliche Schonung im häuslichen Umfeld liegt keine ausreichende Evidenz vor.
Tertiäre Prävention
Bettruhe senkt die Frühgeburtenrate nicht und erhöht gleichzeitig das Risiko für Thrombosen, Muskelatrophien und Osteoporose.
Bei vorzeitiger Wehentätigkeit mit Zervixveränderungen zwischen der 22+0 und 33+6 SSW kann eine Tokolyse durchgeführt werden. Ziel ist ein Zeitgewinn von etwa 48 Stunden zur Applikation antenataler Kortikosteroide und zum Transfer in ein Perinatalzentrum. Eine Notfallzerklage kann bei einem eröffneten Muttermund > 1 cm vor der 24+0 SSW erwogen werden, ggf. unter perioperativer Gabe von Indometacin und Antibiotika.
Zur fetalen Neuroprotektion ist bei drohender Frühgeburt < 32 SSW eine intravenöse Magnesiumgabe möglich. Potentielle Nebenwirkungen sind Hypotension und Tachykardie. Wenn es die Situation zulässt, sollte eine verzögerte Abnabelung erfolgen. Bei Kindern < 28 SSW wird auf ein Ausstreichen der Nabelschnur verzichtet.
Entbindung
Bei drohender Frühgeburt sollten frühzeitig Pädiater/Neonatologen in die Betreuung und Beratung einbezogen werden.
Die Wahl des Entbindungsmodus richtet sich nach Gestationsalter, Kindslage und individueller Nutzen-Risiko-Abwägung. Bei Schwangerschaften < 30 SSW kann eine Sectio caesarea erwogen werden. Ab der 30+0 SSW in Schädellage besteht keine Evidenz für einen Vorteil der Sectio hinsichtlich neonataler Mortalität oder Morbidität.
Bei extremen Frühgeburten (< 28 SSW) kann ein Uteruslängsschnitt im Einzelfall Vorteile bieten. Für Folgeschwangerschaften ist das erhöhte Risiko einer Uterusruptur zu berücksichtigen; häufig wird eine primäre Re-Sectio empfohlen.
Bei vaginal-operativen Entbindungen ist zu beachten, dass eine Vakuumextraktion erst ab der 34+0 SSW eingesetzt werden sollte. Zuvor besteht ein erhöhtes Risiko für intraventrikuläre Hirnblutungen. Ebenso sollte man vor der 34+0 SSW auf eine Fetalblutanalyse verzichten.
Bei positivem oder unbekanntem GBS-Status wird eine subpartale Antibiotikaprophylaxe durchgeführt. Die initiale Gabe von 5 Mio. I.E. Penicillin G i.v. sollte mindestens vier Stunden vor der Geburt beginnen und anschließend alle vier Stunden mit 2,5 Mio. I.E. fortgeführt werden.
Die psychosoziale Betreuung der Familie ist integraler Bestandteil der Versorgung, insbesondere bei komplizierten Verläufen oder perinatalem Kindstod.
Mehrlingsschwangerschaft
Eine Mehrlingsschwangerschaft bildet ein signifikant erhöhtes Risiko für eine Frühgeburt. Mangels ausreichender Datenlage wird in diesen Fällen kein Progesteron zur Prävention eingesetzt und keine primäre Zerklage angelegt. Eine sekundäre Zerklage kann bei einer Zervixlänge von < 15mm und vor der 24. SSW erwogen werden. In individuellen Fällen ist ein Zervixpessar bei Zwillingsschwangeren mit einer mütterlichen Zervixlänge von unter 25 mm vor der 24+0 SSW sinnvoll. Bei einem mehr als 1 cm eröffneten Muttermund vor der 24+0 SSW kann einer Zwillingsschwangeren eine Notfallzerklage angelegt werden, um die Schwangerschaft zu verlängern.
Komplikationen
Die größten Komplikationen sind unausgereifte Organe des frühgeborenen Kindes. Die Lunge und das Gehirn, die erst in den letzten Fetalstadien ausgereift werden, stellen hier das größte Problem dar. Zu den wichtigsten Problemen bei Frühgeborenen zählen:
- Atemnotsyndrom (ANS, engl. "Respiratory distress syndrome" = RDS): Mangel an Surfactant in der Lunge
- Apnoe (Aussetzung der Atmung): viele Gründe, z.B. Krampfanfälle, Unreife des Atemzentrums, Atemwegsobstruktion, Meningitis, Sepsis, Hypoglykämie, Hypothermie, etc.
- Persistierender Ductus arteriosus Botalli (PDA): Embryonale Shuntverbindung, die sich normalerweise bei Geburt verschließt, bleibt offen und führt zu Blutfluss aus Aorta zurück in die Lunge
- Bronchopulmonale Dysplasie (BPD): Chronische Lungenerkrankung durch Atemnotsyndrom, Lungenunreife, Barotrauma, Sauerstofftoxizität, Infektion
- Nekrotisierende Enterokolitis (NEC): Hämorrhagisch-nekrotisierende Entzündung des Darmes, Minderperfusion und Infektion
- Periventrikuläre Hirnblutung: Blutung im Gehirn wegen unausgereiften Hirnstrukturen, die besonders bei Frühgeborenen, die vor der 26. SSW geboren werden, vorkommt
- Periventrikuläre Leukomalazie: Schädigung des subependymal gelegenen Hirnparenchyms durch eine Durchblutungsstörung
- Retinopathia praematurorum (ROP)
Je unreifer das Frühgeborene, desto größer ist die Wahrscheinlichkeit für Spätfolgen wie körperliche oder geistige Behinderung bzw. kognitive Störungen (Verhaltensauffälligkeiten, ADHS, niedriger Intelligenzquotient, etc.).
Überwachung
Frühgeborene bedürfen einer besonders guten Überwachung in spezialisierten Kliniken. Dazu gehört:
- gründliche klinische Beobachtung und Untersuchung
- apparative Überwachung: EKG, Pulsoximetrie, Herzfrequenz, Atemfrequenz, Blutdruckmessung (mit Oszillometrie), Blutgasanalyse, etc.
- Prävention bzw. frühzeitige Erkennung und Behandlung von Komplikationen
Prognose
Das Überleben von Frühgeborenen hängt maßgeblich vom Zeitpunkt der Geburt ab. Es ist ein großer Unterschied, ob ein Frühchen in der 24. SSW oder 36. SSW zur Welt kommt. Je weiter die Entwicklung der Lunge und anderer wichtiger Organe (Gehirn) fortgeschritten ist, je größer das Geburtsgewicht ist und je konstanter wichtige Vitalparameter wie Temperatur, Blutzucker, etc. ausfallen, desto besser ist die Prognose quoad vitam und desto geringer die Wahrscheinlichkeit bleibender Schäden.
Frühgeborene haben etwa ab der 24. SSW eine Überlebenschance. In manchen Fällen ist jedoch auch noch zu einem früheren Zeitpunkt eine Überlebenschance gegeben. Im Oktober 2006 zum Beispiel brachten Ärzte per Kaiserschnitt in einem US-Krankenhaus in Florida ein Kind nach 21 Wochen und 6 Tagen zur Welt, mit nur 280 Gramm Geburtsgewicht. Im Jahr 2021 kam im US-Bundeststaat Alabama ein Kind sogar noch früher zur Welt, nach 21 Wochen und 1 Tag mit einem Geburtsgewicht von 420 g.
Quelle
- S2k Leitlinie: Prävention und Therapie der Frühgeburt, 2022