Bauchaortenaneurysma
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonyme: Abdominelles Aortenaneurysma, AAA, BAA
Englisch: abdominal aortic aneurysm
Definition
Das Bauchaortenaneurysma ist ein Aneurysma der Aorta, das im abdominellen Abschnitt des Gefäßes lokalisiert ist.
ICD-Codes
ICD-10
- I71.3: Aneurysma der Aorta abdominalis, rupturiert
- I71.4: Aneurysma der Aorta abdominalis, ohne Angabe einer Ruptur
ICD-11
- BD50.4Y: Sonstiges näher bezeichnetes Aneurysma der Aorta abdominalis
- BD50.4Z: Aneurysma der Aorta abdominalis, nicht näher bezeichnet
- BD50.40: Aneurysma der Aorta abdominalis mit Perforation
- BD50.41: Aneurysma der Aorta abdominalis mit Ruptur
Hintergrund
Von einem abdominellen Aortenaneurysma spricht man ab einem Durchmesser der Bauchaorta ≥ 3 cm bei Männern bzw. ≥ 2,7 cm bei Frauen.
Epidemiologie
Bauchaortenaneurysmen machen etwa 75 bis 85 % aller Aortenaneurysmen aus. Die Prävalenz in der Gruppe der 65- bis 75-Jährigen liegt zwischen 3,3 und 4,2 %.[1] Die Angaben schwanken – abhängig von der eingeschlossenen Kohorte – in verschiedenen Studien stark. Insgesamt sind sechsmal mehr Männer als Frauen betroffen. Am häufigsten tritt die Erkrankung im Alter zwischen 70 und 80 Jahren auf.
Einteilung
Nach dem morphologischen Aspekt unterscheidet man die häufiger vorkommenden spindelförmigen ("fusiformen") von den sackförmigen ("sacciformen") Bauchaortenaneurysmen.
Klinisch bedeutsam ist weiterhin die Unterscheidung zwischen infrarenalen und suprarenalen Bauchaortenaneurysmen. Bei infrarenalen Aneurysmen liegt die Aussackung unterhalb des beidseitigen Abganges der Arteriae renales. Sie machen den Großteil der Bauchaortenaneurysmen aus. Die restlichen Fälle sind suprarenal, juxta- oder pararenal lokalisiert.
Ätiologie
Die Entwicklung eines Bauchaortenaneurysmas ist multifaktoriell. Die wichtigsten Risikofaktoren sind Alter des Patienten, männliches Geschlecht und Rauchen. Häufig entsteht die Schwächung der Gefäßwand auf der Grundlage einer Arteriosklerose bzw. durch degenerative Veränderungen. Ein weiterer wichtiger Risikofaktor ist demnach die arterielle Hypertonie – entsprechend ist das Bauchaortenaneurysma häufig mit weiteren kardiovaskulären Erkrankungen wie KHK und pAVK vergesellschaftet.
Weitere mögliche Ursachen und Risikofaktoren für die Entstehung eines abdominellen Aortenaneurysmas sind:
Klinik
Bauchaortenaneurysmen sind meist weitgehend asymptomatisch. Beschwerden entstehen v.a. sekundär und werden z.B. durch die Kompression benachbarter Strukturen (Wirbelkörper oder Nerven) oder Thromboembolien ausgelöst.
Folgende Symptome und Komplikationen können im Rahmen eines Bauchaortenaneurysmas auftreten:
- Rückenschmerzen,
- Flankenschmerzen (teils mit Kolik durch Nierenarterienverlegung)
- Druckgefühl
- Ischämien im peripheren bauchaortalen Stromgebiet (durch Thromboembolien)
- diffuse Beschwerden im Mittelbauch
- pulsierende Schwellung bei abdomineller Palpation
- schwache oder ungleiche Leistenpulse
- Schwindel
- Gefäßruptur
- Aortendissektion
Bauchaortenaneurysmaruptur
Klinisch abzugrenzen ist die Ruptursituation. Sie führt in der Regel zu einem plötzlich einsetzenden, heftigen Rücken-, Bauch- oder Flankenschmerz. Insbesondere bei klassischen Risikopatienten sollte hier sofort an ein mögliches Aneurysma gedacht werden. Durch den Blutverlust in das Retroperitoneum kommt es klinisch zu einer teils abrupten und starken Hypotonie, die mit Tachykardie, Bewusstseinsverlust und Schock einhergehen kann. Eine pulsierende Raumforderung in der Bauchregion ist ebenfalls wegweisend. Durch die Füllung des Retroperitoneums kann es unter Umständen zur Tamponade der Blutung kommen. Eine zwischenzeitliche Stabilisierung des Patienten ist dann möglich. Bei einer ungedeckten Ruptur ist die Prognose schlecht und es kann zum Tod durch Verblutung kommen.
Diagnostik
Da Aortenaneurysmen meist asymptomatisch bzw. mit wenig spezifischen Symptomen verlaufen, handelt es sich häufig um Zufallsbefunde bei einer CT- oder Ultraschalluntersuchung.
Die spezifische Diagnostik bei Verdacht auf ein Bauchaortenaneurysma umfasst:
- Palpation des Abdomens auf pulsierende Schwellung
- Auskultation des Abdomens auf Strömungsgeräusche
- Sonographie
- Duplex-Sonographie ist die 1. Wahl für Screening und Überwachung von asymptomatischen Bauchaortenaneurysmen sowie bei V.a. Ruptur
- ermöglicht ungefähre Messung des Aortendurchmessers sowie Darstellung der Flussverhältnisse durch Farbkodierung
- Computertomographie
- 1. Wahl für präoperative Planung
- 2. Wahl bei Verdacht auf eine Ruptur (z.B. bei uneindeutigem Ultraschallbild)
- genaue Darstellung von Aortenverlauf, -durchmesser, -wand sowie Thromben, Verkalkungen und Begleitaneurysmen
- gute erkennbare Ausdehnung des Aneurysmas und topographische Beziehungen zu umgebenden Strukturen (z.B. Ausweitung in die Arteriae iliacae communes)
- ermöglicht die Erhebung relevanter Nebenbefunde
- Magnetresonanztomographie
- 2. Wahl, z.B. bei Kontrastmittelunverträglichkeit
- Röntgen (z.B. DSA)
- kommt eher selten zum Einsatz
CT-Fallbeispiel
Therapie
Grundsätzlich gilt, dass die Therapie eines Bauchaortenaneurysmas immer von einer Veränderung des Lebensstils begleitet werden sollte, um das kardiovaskuläre Risiko zu senken.
Konservative Therapie
Eine konservative Behandlung ist nur bei asymptomatischen Patienten mit einem Aortendurchmesser von ≤ 5,4 cm (Männer) bzw. ≤ 5 cm (Frauen) sowie einer Größenzunahme von < 1 cm pro Jahr möglich. Je nach Größe und Entwicklung des Aneurysmas sollten dann regelmäßig Kontrollen per Bildgebung durchgeführt werden.
Versuche, mit einer medikamentösen Therapie die Größenzunahme des Bauchaortenaneurysmas zu verhindern bzw. zu verzögern, sind noch nicht (2022) abschließend zu bewerten.
Operative Therapie
Bei asymptomatischen Aneurysmen > 5,5 cm bei Männern bzw. > 5 cm bei Frauen oder einer Zunahme der Größe um mehr als 1 cm pro Jahr, sowie bei symptomatischen und rupturierten Aneurysmen muss operativ behandelt werden. Dabei kann entweder endovaskulär mittels EVAR oder offen operiert werden. Die Auswahl des Verfahrens erfolgt individuell. Auch bei erhöhtem Rupturrisiko mit zum Beispiel nicht einstellbarem Hypertonus oder asymmetrischer Aneurysmaform ist ein chirurgisches Vorgehen indiziert. Das 1-Jahresrupturrisiko liegt bei einem Durchmesser unter < 5 cm bei ≤ 1 %, bei über 6 cm bereits bei > 10 %.
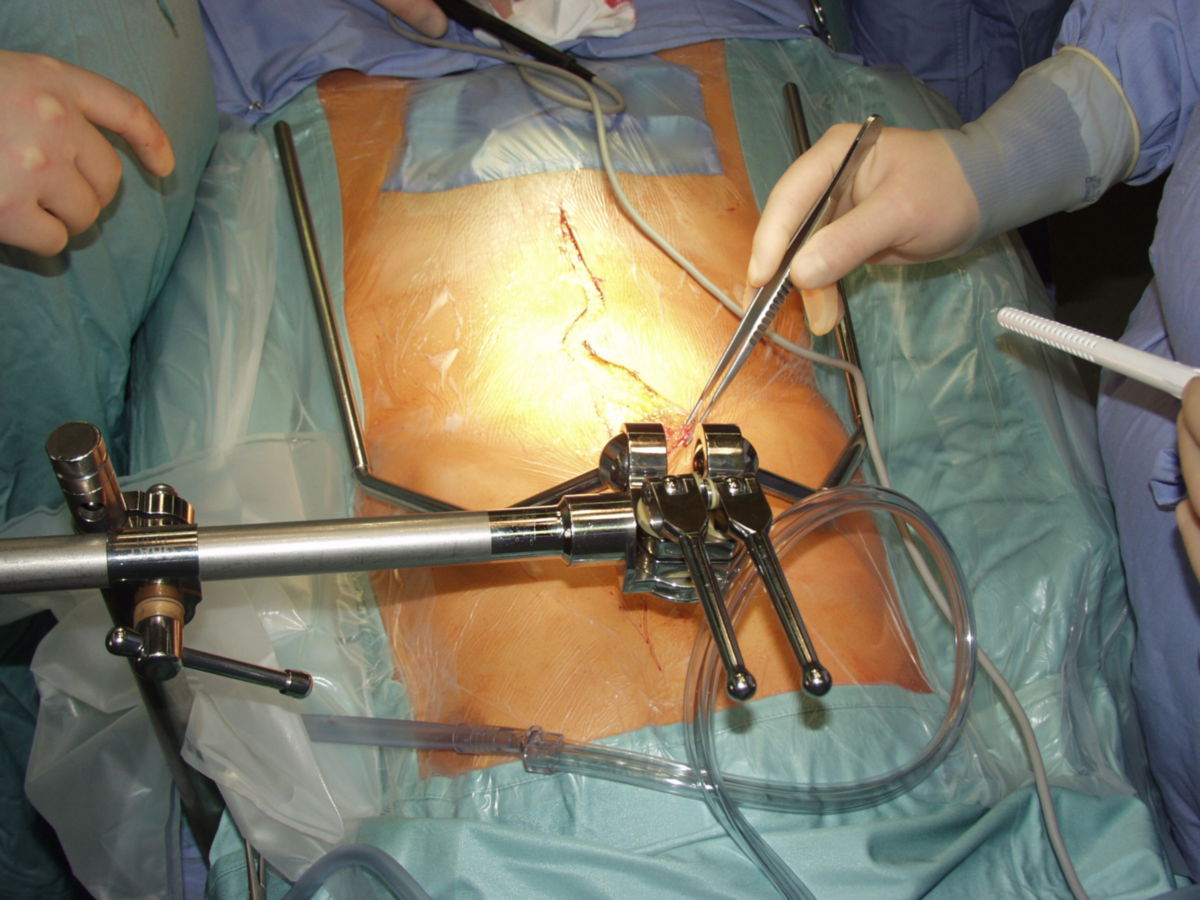
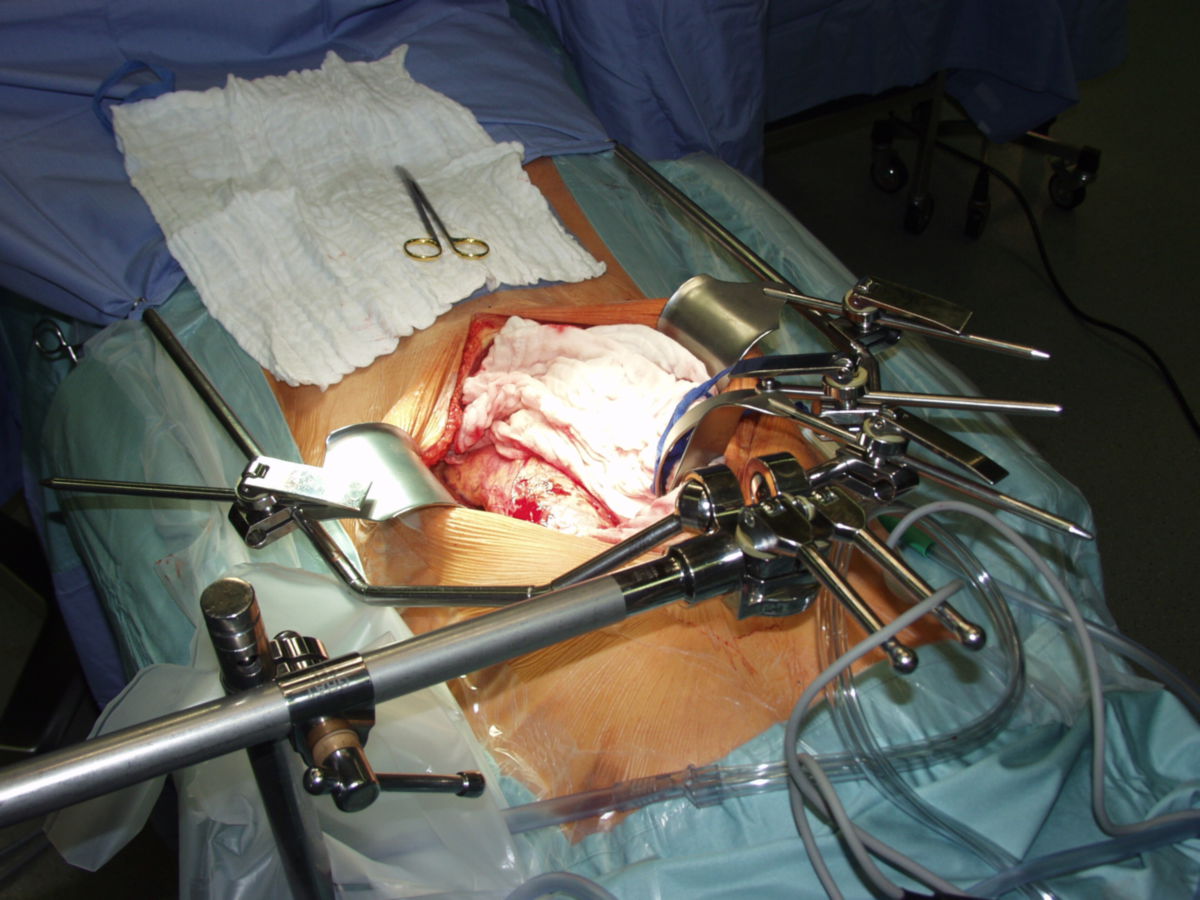
Offene Aortenreparatur
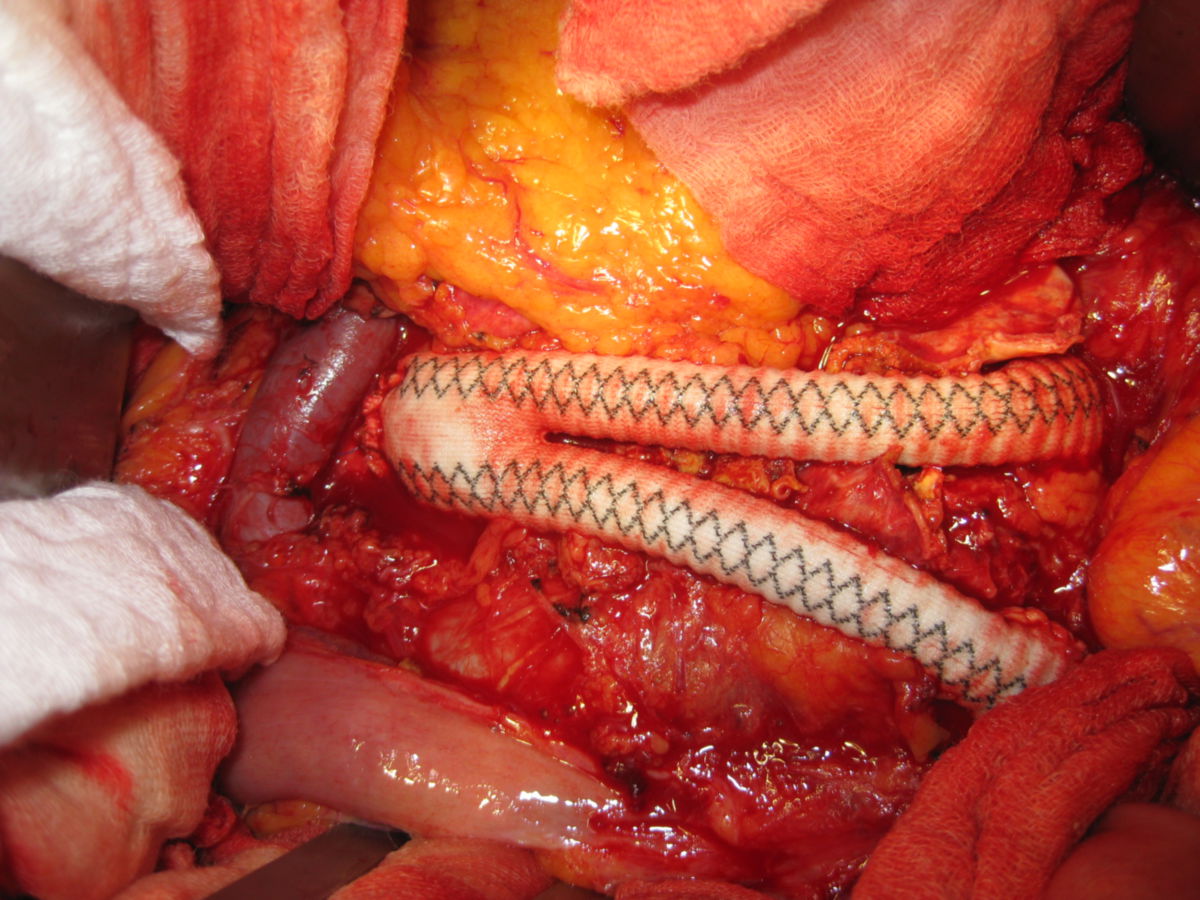
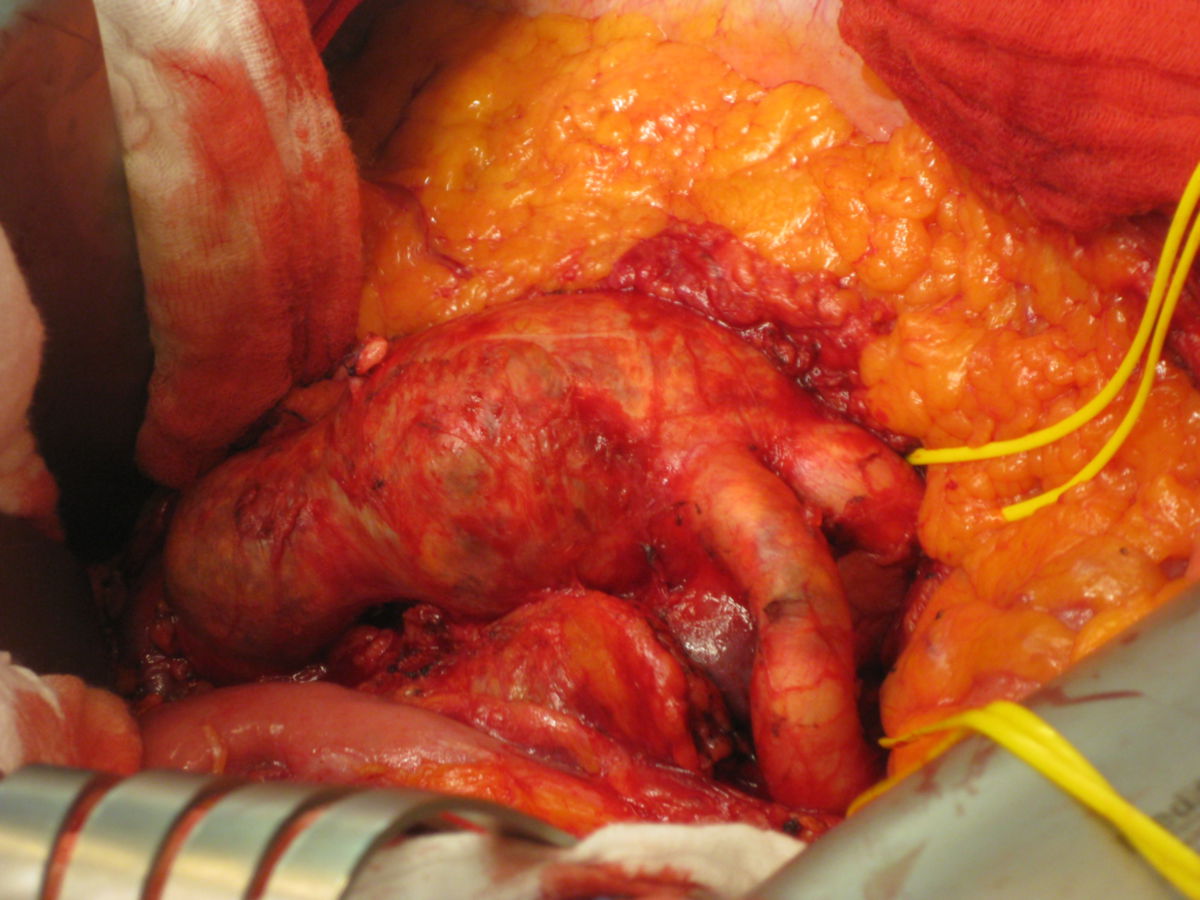
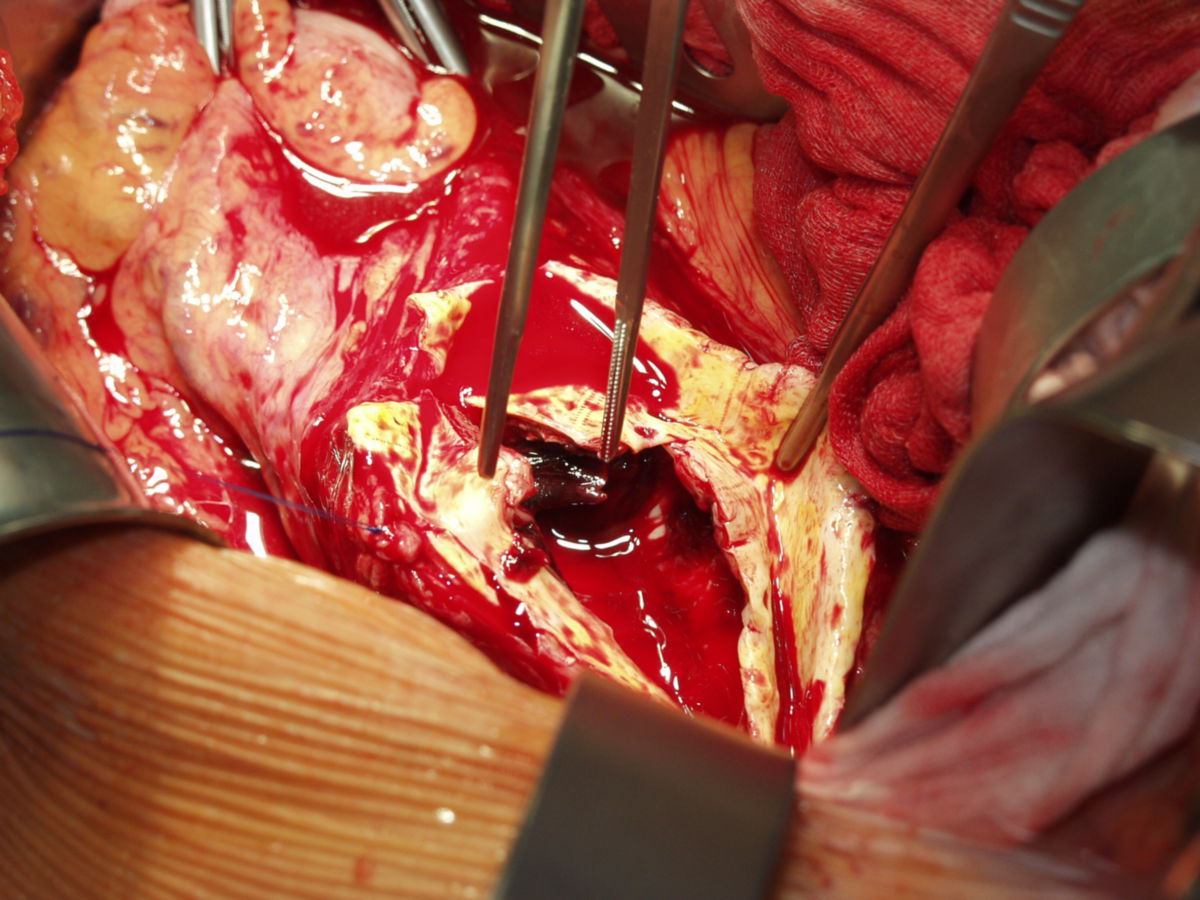
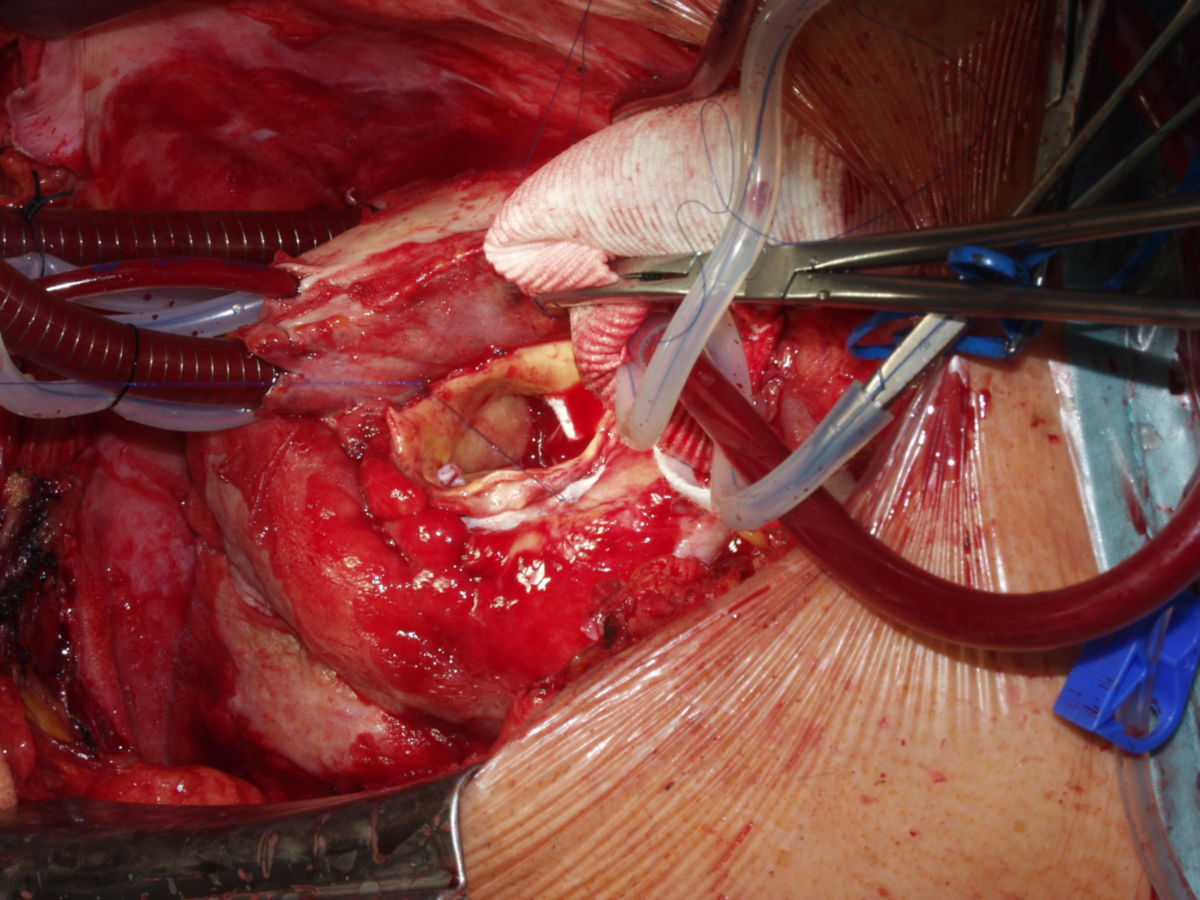
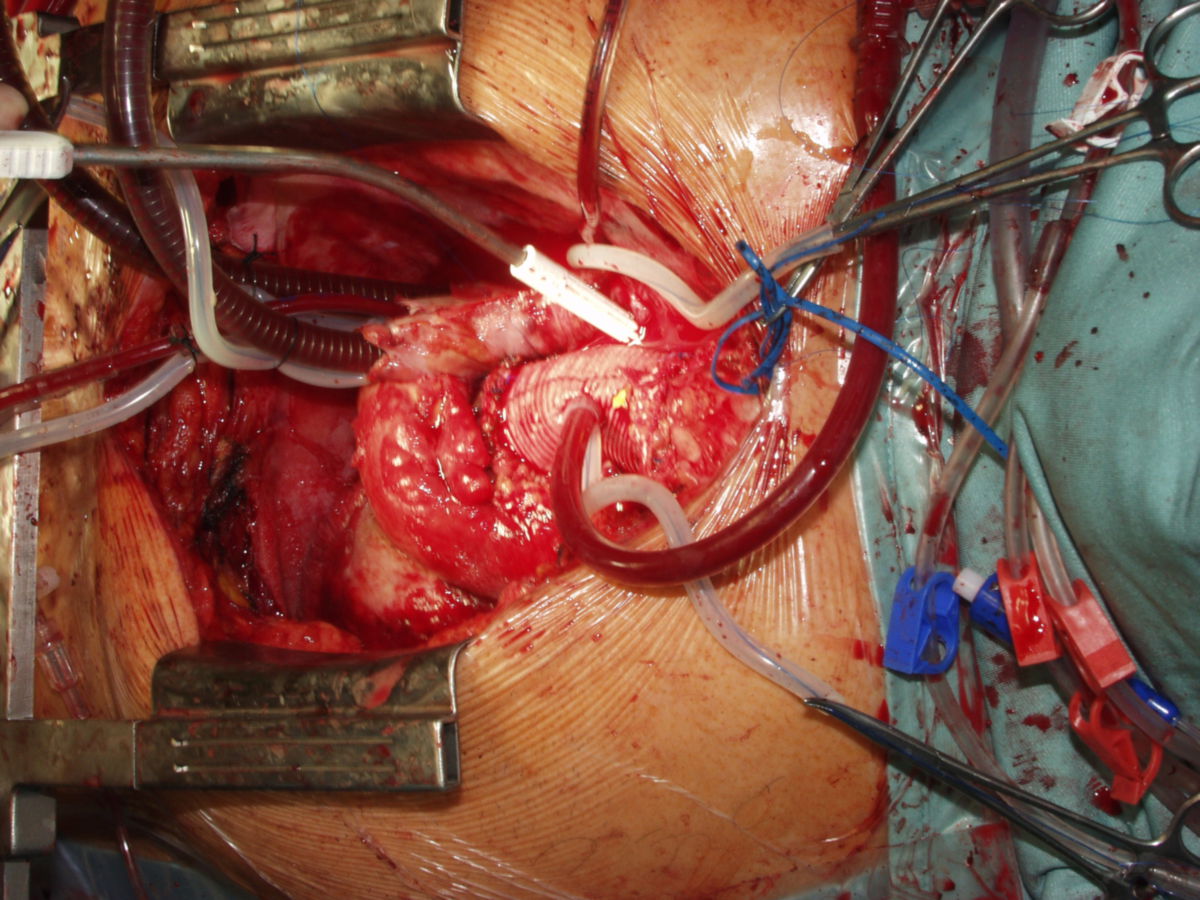
Beim offenen Vorgehen wird nach einer medianen Laparotomie das Aneurysma dargestellt und zu beiden Seiten abgeklemmt. Nach Längseröffnung des Aneurysmas erfolgt der Einsatz einer Gefäßprothese (Dacron) mit endoluminaler Anastomosenbildung zu beiden Seiten. Bei einem auf die Arteriae iliacae communes oder Arteriae femorales übergreifenden Prozess erfolgt der Einsatz einer Y-Prothese.
Durch Nervenläsionen entlang der Aorta können bei Männern Ejakulationsstörungen auftreten. Die operative Mortalität liegt bei fachgerechter Durchführung bei etwa 4 %.
Endovaskuläre Aortenreparatur
Die Durchführung einer endovaskulären Aortenreparatur (EVAR) ist an folgende Voraussetzungen gebunden:
- ausreichender Abstand zwischen Aneurysma und Abgang der viszeraler Arterien.
- Der Durchmesser der Aorta im "normalen" Bereich darf nicht größer als 3 cm betragen, ansonsten kann die Prothese nicht verankert werden.
- Die Beckenarterien dürfen nicht zu schmal oder zu stark geschlängelt sein.
Beim Eingriff wird über eine der Arteriae femorales eine Gefäßprothese (Dacron, PTFE mit Stent) unter angiographischer Kontrolle in das Lumen des Aneurysmas vorgeschoben, entfaltet und proximal sowie distal verankert.
Die endovaskuläre Vorgehensweise birgt unter anderem die Gefahr sogenannter Endoleaks. Hierbei handelt es sich um ein Leck zwischen dem Aneurysmasack und der Prothese.
In den ersten 30 Tagen zeigt das Verfahren eine geringere Mortalität als der offen-chirurgische Eingriff, die 5-Jahres-Mortalität unterscheidet sich jedoch nicht.
Risiken
Die operativen Eingriffe bergen ein generelles Risiko von Ischämien, betroffen sind dadurch z.B. Beine, Nieren, Herz, Darm, Gehirn und Rückenmark. Für die Durchführung einer Operation sollten ausreichend Erythrozytenkonzentrate verfügbar sein. Mögliche Spätfolgen sind zudem Protheseninsuffizienzen oder aortointestinale Fisteln. Weiterhin können eine Dislokation und Thrombosen im Prothesenbereich zu Embolien führen.
Leitlinie
- AWMF, Screening, Diagnostik, Therapie und Nachsorge des Bauchaortenaneurysmas, Stand 07.07.2018
Bildquelle
- Bildquelle DICOM-Viewer: Datensatz freundlicherweise zur Verfügung gestellt durch die Klinik für diagnostische und interventionelle Radiologie, St. Vinzenz Hospital Köln
Quellen
- ↑ Lindholt JS, Diederichsen AC, Rasmussen LM, Frost L, Steffensen FH, Lambrechtsen J, Urbonaviciene G, Busk M, Egstrup K, Kristensen KL, Behr Andersen C, Søgaard R. Survival, Prevalence, Progression and Repair of Abdominal Aortic Aneurysms: Results from Three Randomised Controlled Screening Trials Over Three Decades. Clin Epidemiol. 2020;12:95-103
Literatur
- Pschyrembel, Aortenaneurysma, abgerufen am 27.10.2022
- MSD Manuals, Abdominelle Aortale Aneurysmen, abgerufen am 27.10.2022
- Gesund.Bund, ICD-Code I71: Aortenaneurysma und -dissektion, abgerufen am 27.10.2022
- BfArM, ICD-11 in Deutsch – Entwurfsfassung, abgerufen am 27.10.2022