Renin-Angiotensin-Aldosteron-System
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonym: Renin-Angiotensin-System (RAS)
Englisch: renin-angiotensin system, renin-angiotensin-aldosterone-system, RAAS
Definition
Das Renin-Angiotensin-Aldosteron-System, kurz RAAS, reguliert den Flüssigkeits- und Elektrolythaushalt des Körpers und wirkt so in entscheidender Weise auf den Blutdruck ein.
Physiologie
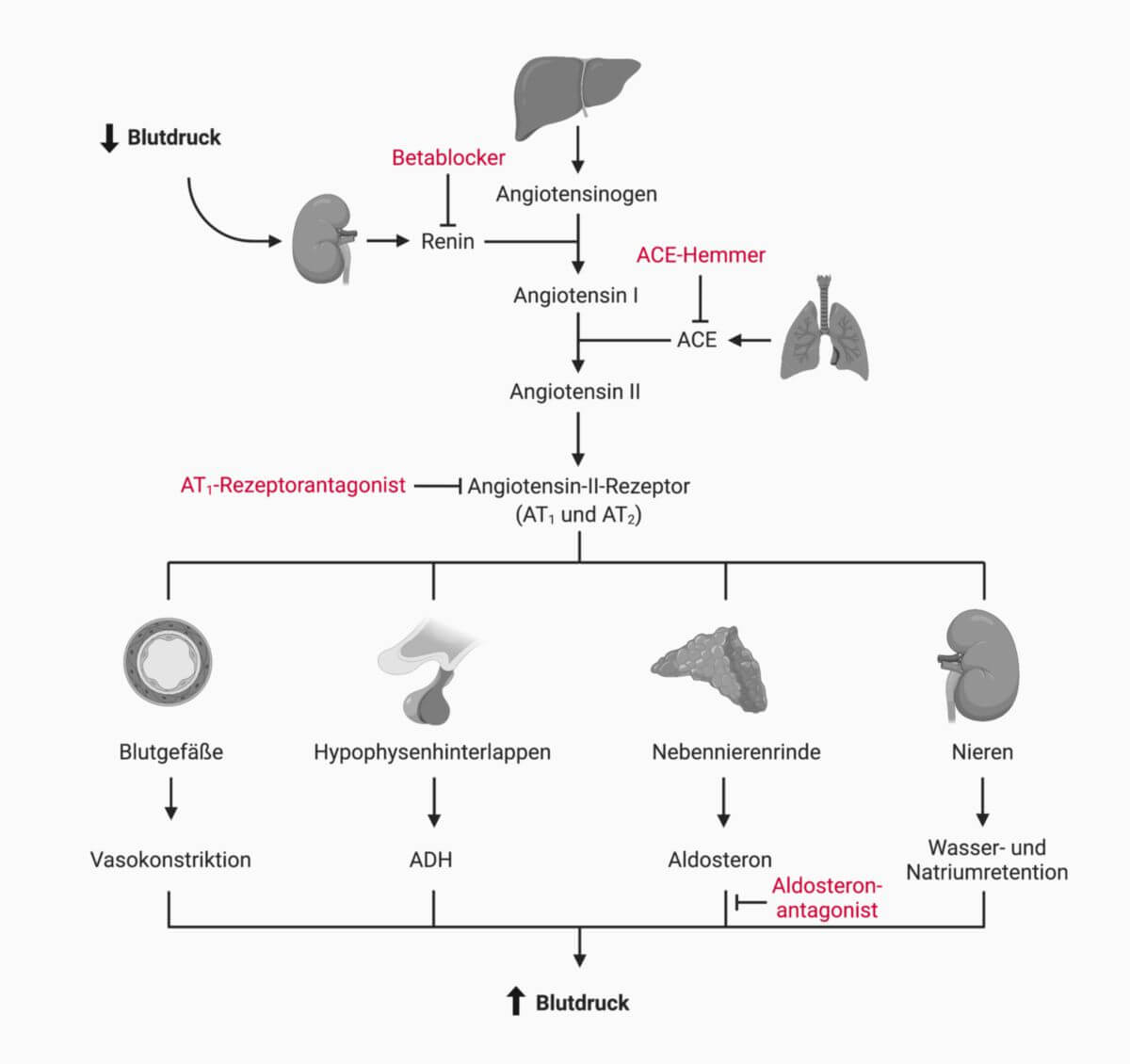
Die Komponenten des Renin-Angiotensin-Aldosteron-Systems stehen in enger Wechselwirkung zueinander. Durch eine Reihe von enzymatischen Spaltungen entstehen dabei die physiologisch wirksamen Endprodukte Angiotensin II und Aldosteron.
Reninsekretion
Renin ist ein hauptsächlich von den Polzellen der juxtaglomerulären Zellen der Niere produziertes Enzym. Seine Sekretion wird durch verschiedene Faktoren beeinflusst, u.a. durch den renalen Perfusionsdruck, die Sympathikusaktivität, das NaCl-Angebot an der Macula densa und Prostaglandine. Ein Abfall des renalen Perfusionsdrucks (z.B. unter 70 mmHg) führt zu einer vermehrten Ausschüttung von Renin. Die Aufgabe des Renins ist die Spaltung von Angiotensinogen in Angiotensin I.
Angiotensin I
Angiotensin I wird durch das in den Endothelzellen (v.a. der Lunge) gebildete Angiotensin converting enzyme in Angiotensin II überführt.
Angiotensin II
Angiotensin II bewirkt an den Blutgefäßen eine Vasokonstriktion und in der Nebennierenrinde eine vermehrte Ausschüttung von Aldosteron. Es regt außerdem im Hypophysenhinterlappen die Freisetzung des antidiuretischen Hormons (ADH) an, das ebenfalls durch Wasserretention zu einer Zunahme des Plasmavolumens führt. Durch die Wirkung des Angiotensin II wird der arterielle Blutdruck sowohl über Steigerung des intravasalen Volumens als auch durch die Verengung der Blutgefäße erhöht.
Angiotensin II wirkt über verschiedene Rezeptoren auf seine Zielstrukturen. Für die kardiovaskulären Effekte ist die Bindung an den AT1-Rezeptor entscheidend.
Aldosteron
Angiotensin II triggert eine gesteigerte Ausschüttung von Aldosteron aus der Nebennierenrinde. Das Steroidhormon bewirkt eine vermehrte Rückresorption von Natrium- und Chloridionen und eine vermehrte Ausscheidung von Kaliumionen und H+ in den Nierentubuli. Aus osmotischen Gründen wird auch vermehrt Wasser rückresorbiert, was zu einer Volumenerhöhung des Blutes führt und so zusätzlich den Blutdruck erhöht.
Gegenregulation
Die RAAS-Aktivierung wird durch mehrere Gegenregulationen begrenzt. Das membranständige ACE2 spaltet Angiotensin II zu Angiotensin (1-7), das über den Mas-Rezeptor vasodilatierende und natriuretische Effekte vermittelt. Diese Effekte wirken der Vasokonstriktion durch das RAAS entgegen.
Darüber hinaus hemmen erhöhte Blutdruck- und Volumenwerte über negative Rückkopplungsmechanismen die Reninfreisetzung. Auch das atriale natriuretische Peptid (ANP) und das Brain Natriuretic Peptide (BNP) wirken antagonistisch zum RAAS, indem sie Natriurese, Diurese und Vasodilatation fördern sowie die Renin- und Aldosteronsekretion vermindern.
Klinik
Störungen des RAAS haben eine große klinische Bedeutung. Angiotensin II und Aldosteron beeinflussen durch Vasokonstriktion und Volumenretention die Hämodynamik des kardiovaskulären Systems. Darüber hinaus triggern sie die kardiale und vaskuläre Remodellierung. Eine chronische Aktivierung des RAAS fördert die Entstehung von arterieller Hypertonie, Herzinsuffizienz und chronischer Nierenerkrankung (CKD).
Störungen des RAAS können primär oder sekundär auftreten. Beispiele sind:
- primärer Hyperaldosteronismus
- sekundärer Hyperaldosteronismus
- Hypoaldosteronismus
- Hyperreninismus
- Hyporeninismus
- renovaskuläre Hypertonie
Die diagnostische Abklärung von RAAS-Störungen erfolgt u.a. durch die labormedizinische Bestimmung von Renin und Aldosteron sowie die Berechnung des Aldosteron-Renin-Quotienten (ARQ).
Pharmakologie
Arzneistoffe, die das RAAS als Drug Target adressieren, werden unter anderem zur Therapie von arterieller Hypertonie, Herzinsuffizienz, chronischer Niereninsuffizienz und bestimmten Formen der Proteinurie eingesetzt.
- Betablocker vermindern über eine Blockade von β1-Rezeptoren die Reninsekretion der juxtaglomerulären Zellen.
- ACE-Hemmer (z.B. Ramipril) hemmen das Angiotensin Converting Enzyme (ACE) und reduzieren dadurch die Bildung von Angiotensin II.
- AT1-Rezeptorblocker (Sartane) blockieren die Wirkung von Angiotensin II am AT1-Rezeptor.
- Renin-Inhibitoren wie Aliskiren hemmen Renin direkt und vermindern dadurch die Bildung von Angiotensin I.
- Aldosteronantagonisten wie Spironolacton, Canrenoat und Eplerenon blockieren die Wirkung von Aldosteron am Mineralokortikoidrezeptor.
- Angiotensin-Rezeptor-Neprilysin-Inhibitoren (ARNI) wie Sacubitril/Valsartan kombinieren einen AT1-Rezeptorblocker mit einer Neprilysin-Hemmung. Dadurch wird neben der RAAS-Hemmung auch die Wirkung natriuretischer Peptide verstärkt.
Die pharmakologische Hemmung des RAAS senkt den Blutdruck, reduziert die kardiale und vaskuläre Remodellierung und wirkt nephroprotektiv. Eine kombinierte Hemmung mehrerer RAAS-Komponenten erhöht jedoch das Risiko für Hyperkaliämie, Hypotonie und eine Verschlechterung der Nierenfunktion.
Quiz
Bildquelle
- Bildquelle für Flexikon-Quiz: ©CDC / Unsplash