Pilonidalsinus
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
Loslegenvon lateinisch: pilus - Haar, nidus - Nest, sinus - Höhle
Synonyme: Sinus pilonidalis, Steißbeinfistel, Sacraldermoid, Haarnestgrübchen, Haarnestzyste, "jeep disease"
Englisch: pilonidal disease
Definition
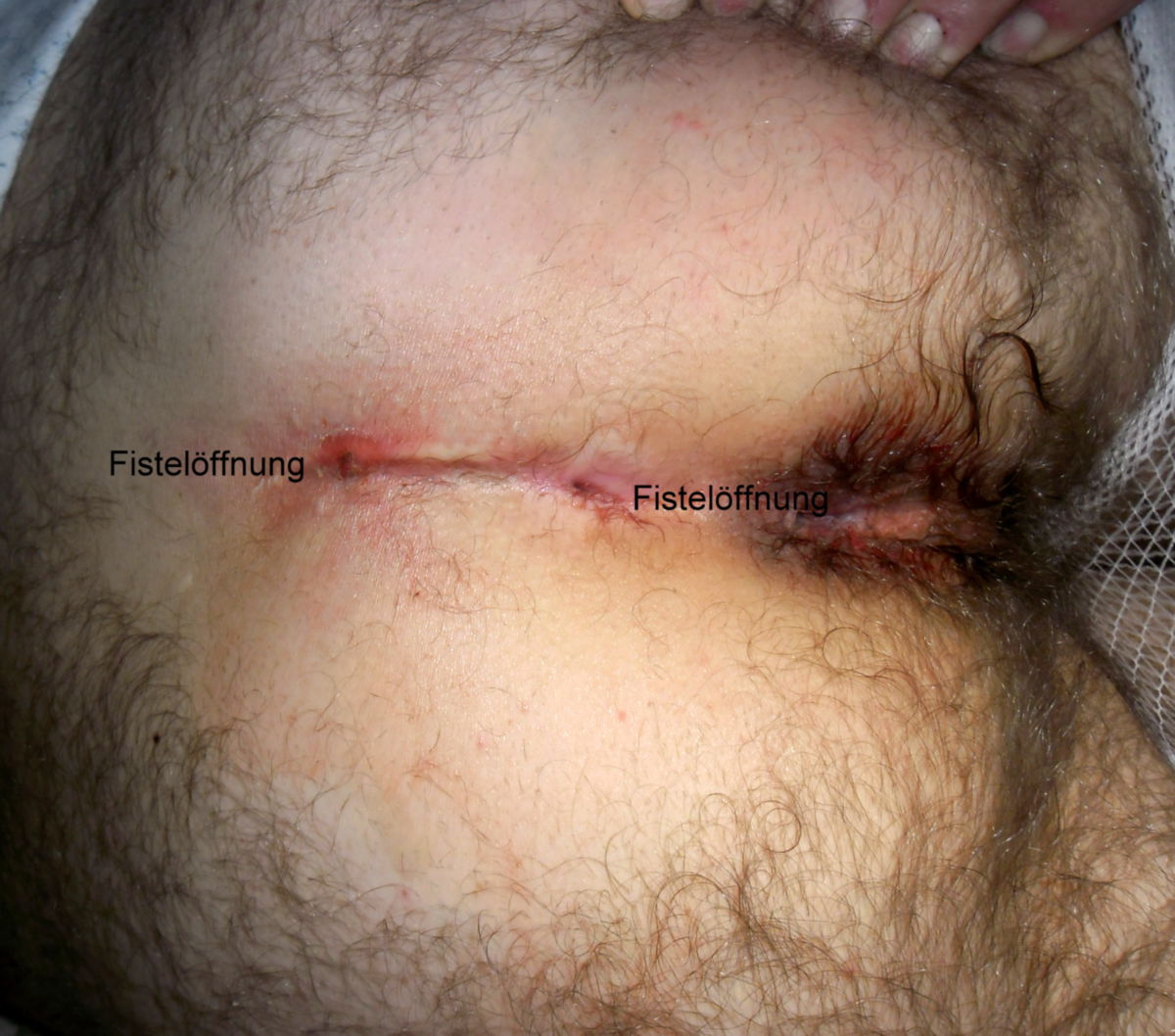
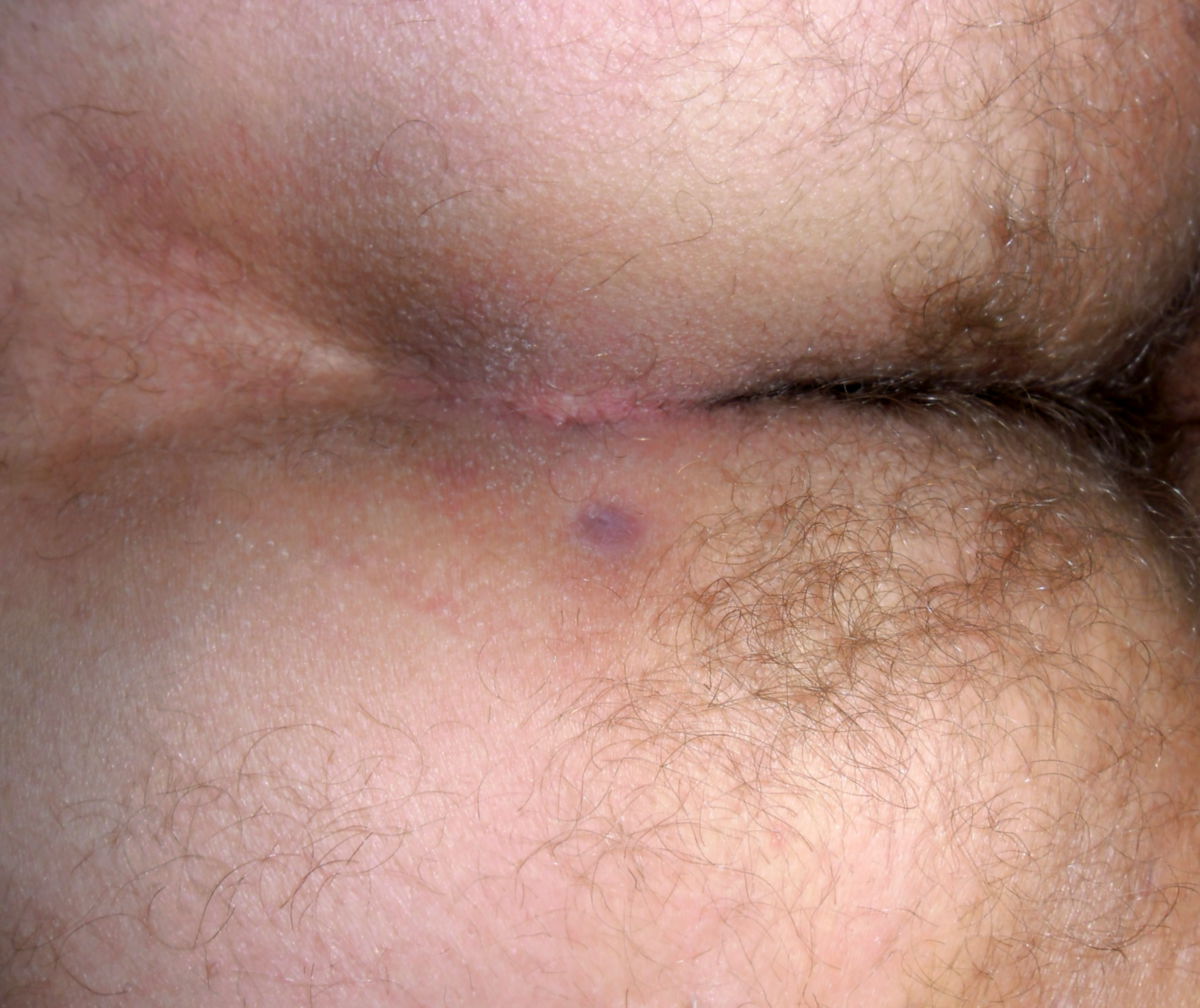
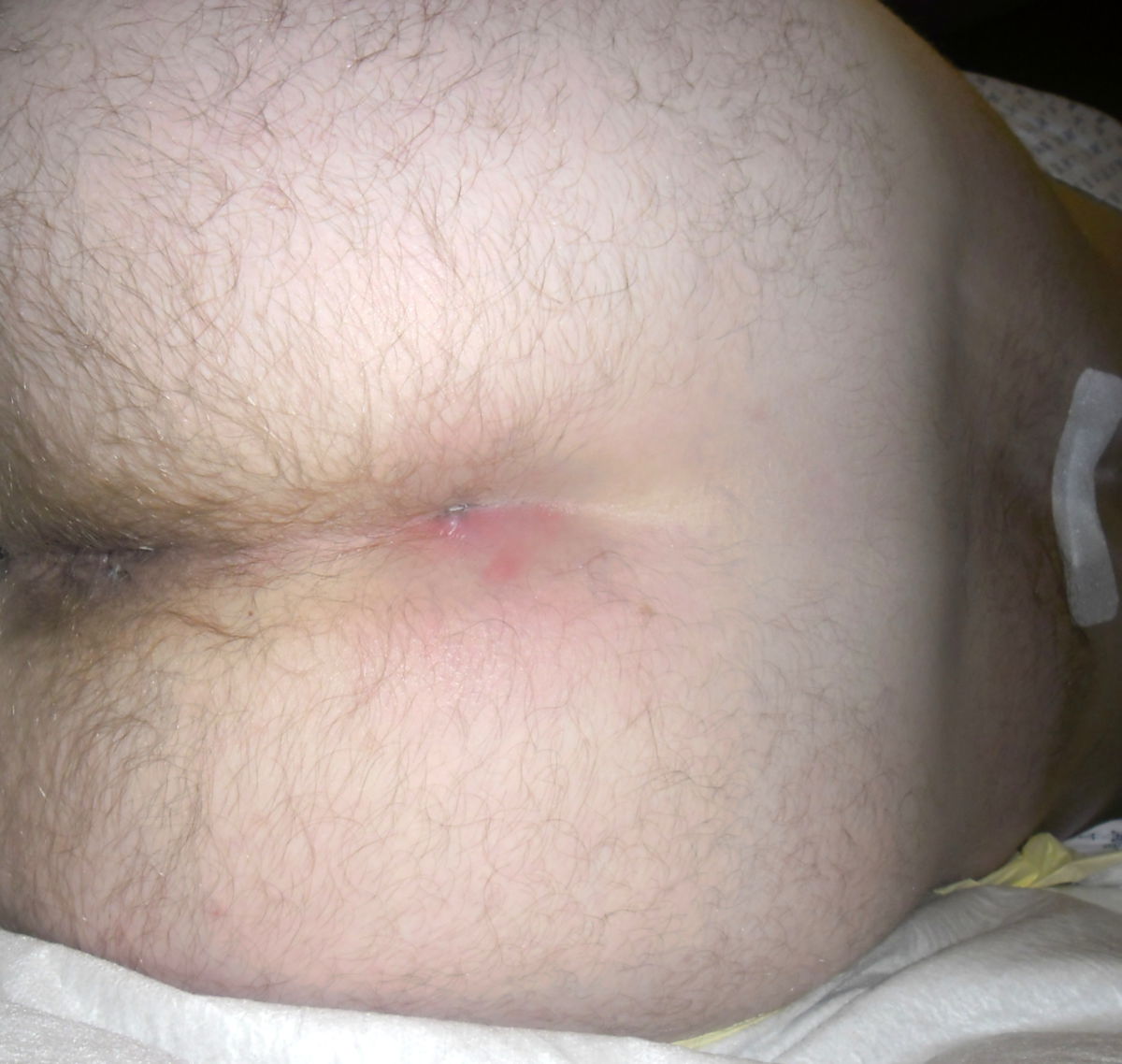
Der Pilonidalsinus ist eine entzündlich bedingte Fistelbildung, die fast immer oberhalb der Rima ani auftritt.
Epidemiologie
Ein Pilonidalsinus ist eine Erkrankung, die gehäuft bei Männern zwischen 20 und 30 Jahren auftritt. Männer sind mehr als viermal so häufig betroffen wie Frauen. Die Inzidenz ist in den letzten Jahren ansteigend und liegt aktuell (2026) bei ca. 48/100.000 Einwohner.
Pathogenese
Die Entstehung des Pilonidalsinus wird auf das Einwachsen abgebrochener Haare in die Haut zurückgeführt. Abgebrochene Haare werden durch Reibebewegungen des Gesäßes stetig tiefer in Haut und Subkutis gedrückt. Dadurch entsteht ein Fremdkörpergranulom, das sich infizieren und zu einem Abszess formieren kann. Aus der Abszedierung bilden sich dann in der Regel Fistelgänge, die in die Tiefe des Gewebes oder auch an die Hautoberfläche ausbreiten können.
Ein Pilonidalsinus findet sich fast ausschließlich steißbeinnah an der Rima ani. Weitaus seltener ist ein Pilonidalsinus in der Nabelregion und in der Penisregion beschrieben.
Die Entstehung eines Pilonidalsinus begünstigende Faktoren sind:
- starke Behaarung
- starke Schweißsekretion
- überwiegend sitzende Haltung (z.B. Kraftfahrer, Bürokräfte)
- Adipositas
- Acne inversa
Klinik
Aufgrund der klinischen Präsentation können drei Verlaufszustände eines Pilonidalsinus unterschieden werden:
- asymptomatische Form
- akut abszedierende Form
- chronisch-entzündliche Form
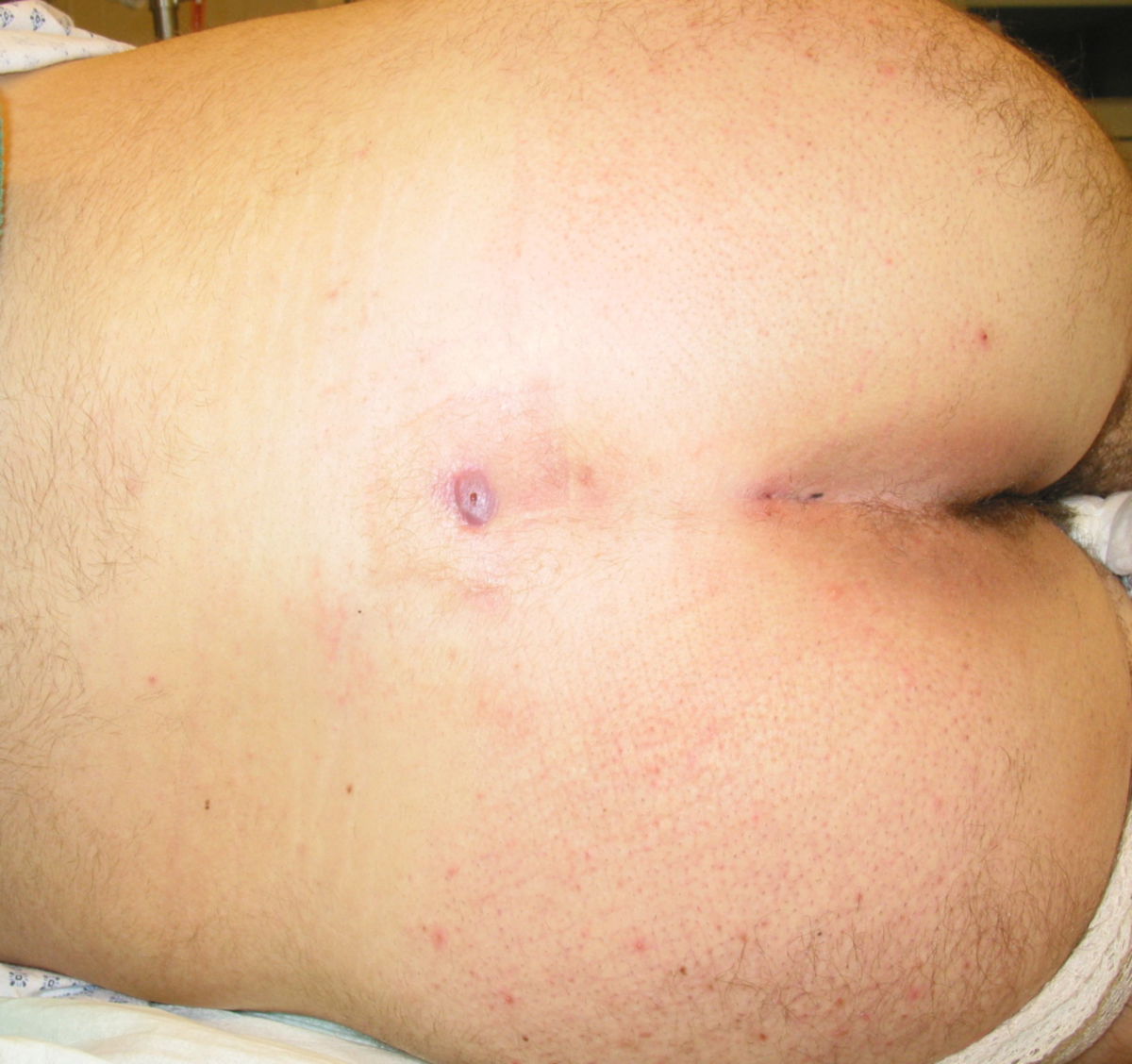
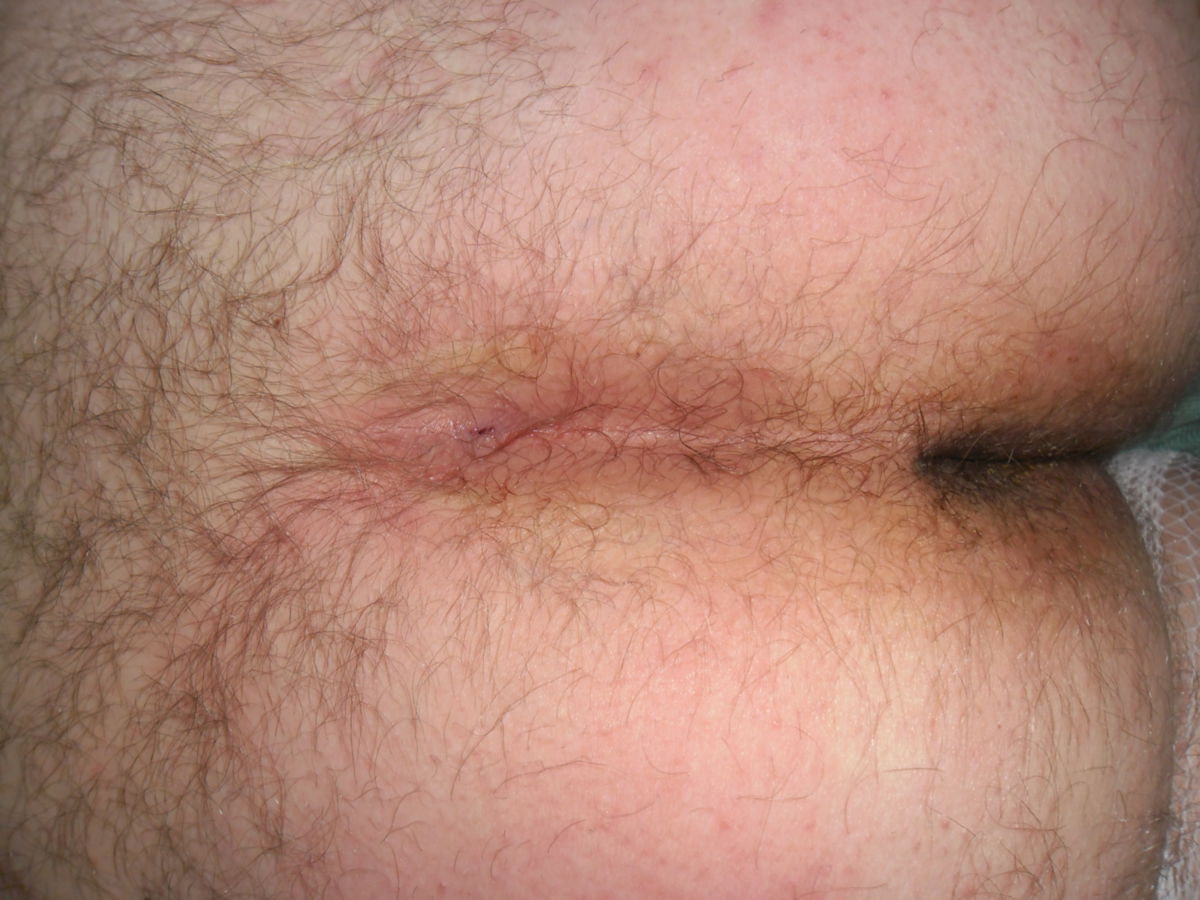
Die asymptomatische Form verursacht keine Beschwerden, bei der Inspektion der Gesäßregion können jedoch bereits Öffnungen der Haut festgestellt werden, die nicht entzündlich verändert sind.
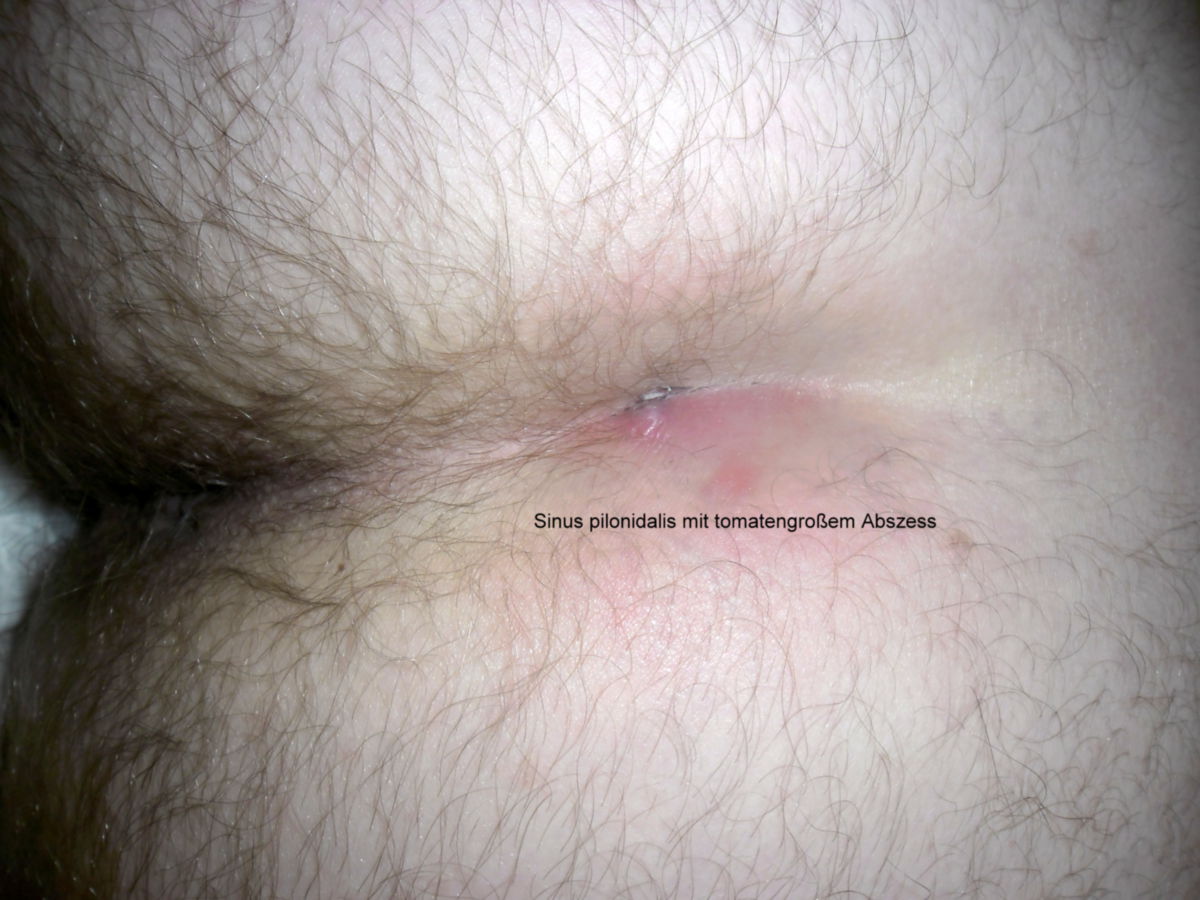
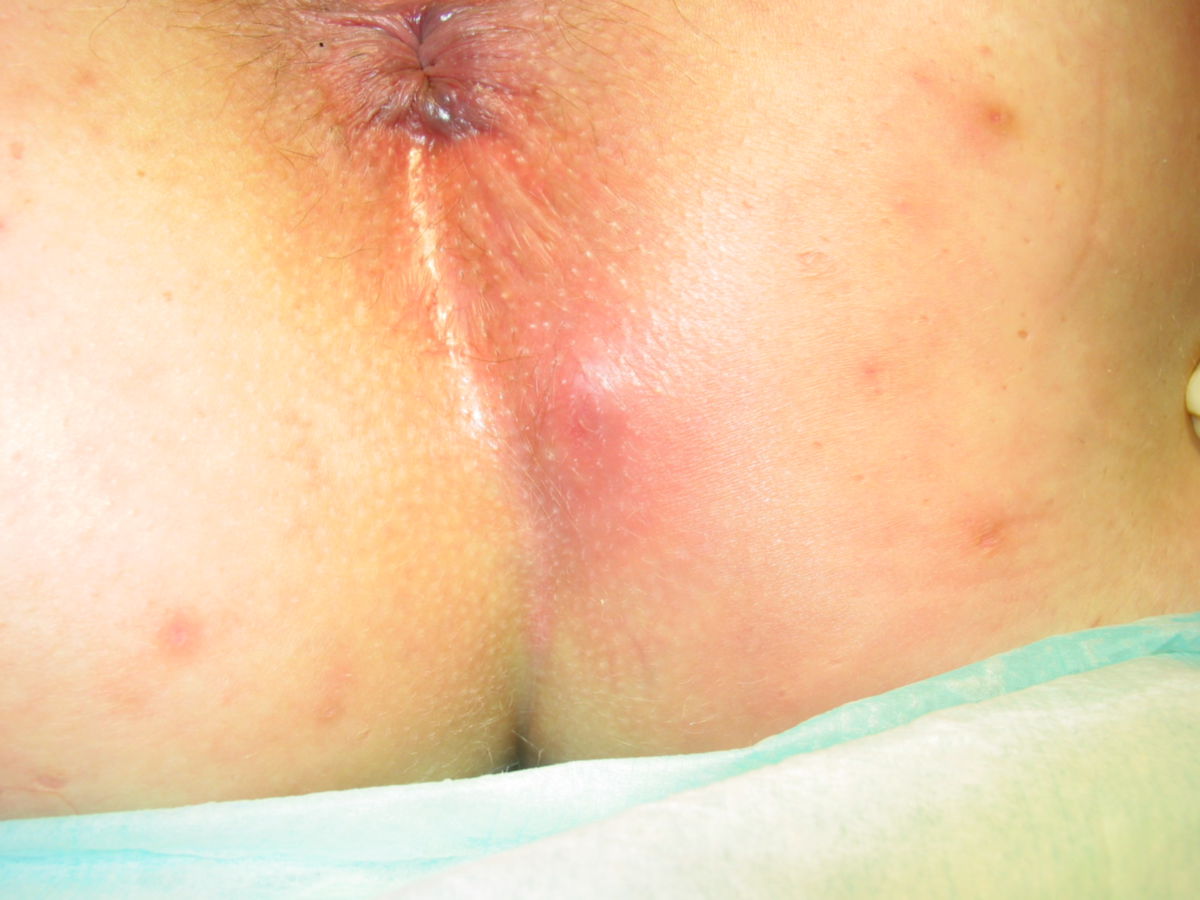
Bei der akut abszedierenden Form besteht eine Schwellung, Rötung und Schmerzhaftigkeit der betroffenen Region, eventuell ist auch Fieber festzustellen. Die chronisch-entzündliche Form verursacht Beschwerden wechselnder Intensität. Leitbefund ist eine rezidivierende Sekretion serös-eitriger Flüssigkeit aus den Öffnungen des Pilonidalsinus.
Eine Spontanheilung ist ausgeschlossen. Bei lange Zeit bestehenden chronischen Verläufen ist eine maligne Entartung zu einem Plattenepithelkarzinom möglich.
Diagnostik
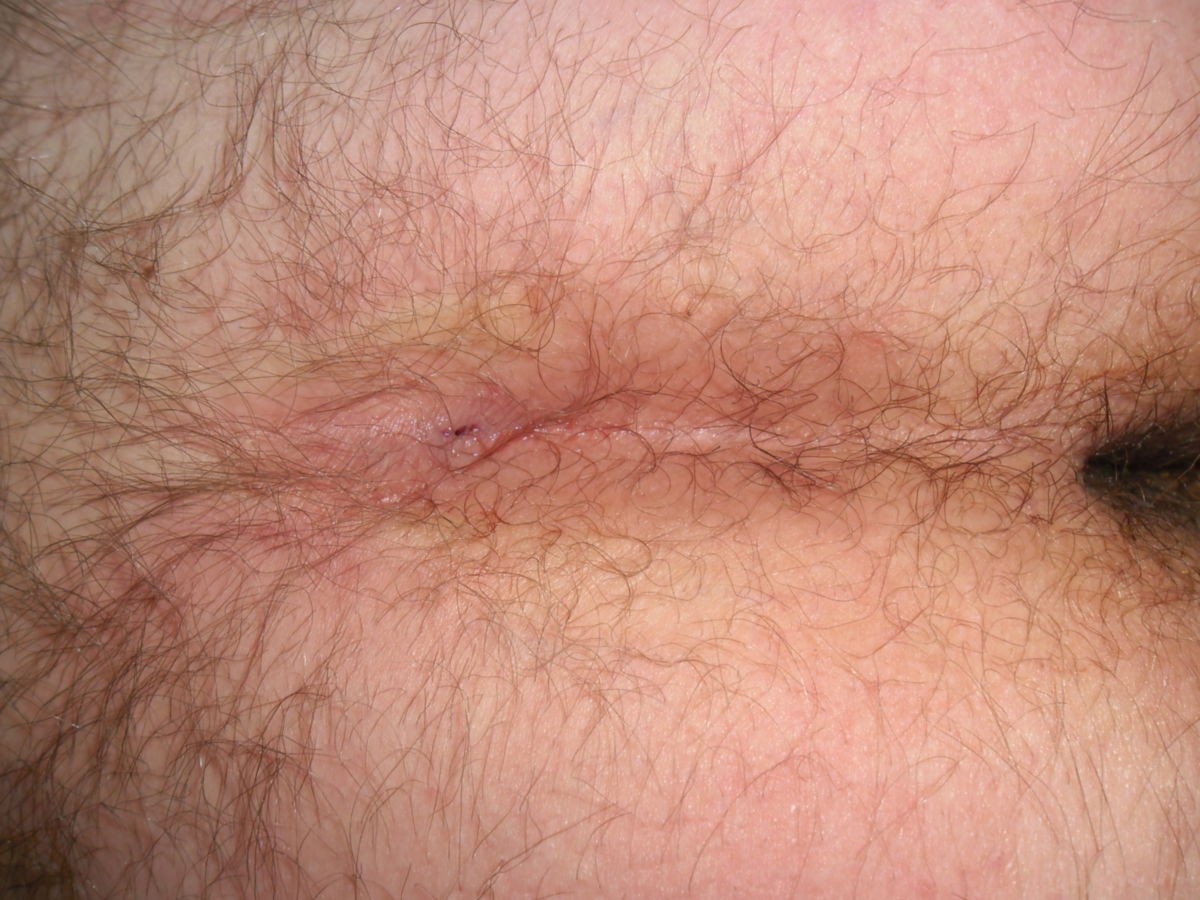
Der Pilonidalsinus ist eine Blickdiagnose. Durch Anamnese, Inspektion und Palpation kann in der Regel eine sichere Diagnose gestellt werden. Typisch sind ein oder mehrere Fistelöffnungen ("Pits") mit ggf. austretendem serös-eitrigem Sekret bei Druck.
Bei unklaren Befunden oder atypischer Lokalisation kann eine bildgebende Diagnostik sinnvoll sein. Die Sonographie ermöglicht die Darstellung subkutaner Fistelgänge und Abszessformationen. Bei komplexen oder rezidivierenden Verläufen kann eine Magnetresonanztomographie (MRT) zur exakten Ausdehnungsdiagnostik eingesetzt werden.
Bei untypischem Alter sind das präsakrale Teratom und die Spina bifida differentialdiagnostisch auszuschließen.
Therapie
Ein asymptomatischer Pilonidalsinus bedarf keiner Therapie. Die Therapie des symptomatischen Pilonidalsinus erfolgt immer operativ. Liegt ein hochakuter Abszess vor, kann dieser durch Inzision und Drainage behandelt werden. Eine alleinige Abszessdrainage kann bereits zur Ausheilung führen, sodass nicht immer eine sofortige definitive Operation notwendig ist. Beim chronischen Pilonidalsinus besteht in der Regel eine elektive Operationsindikation.
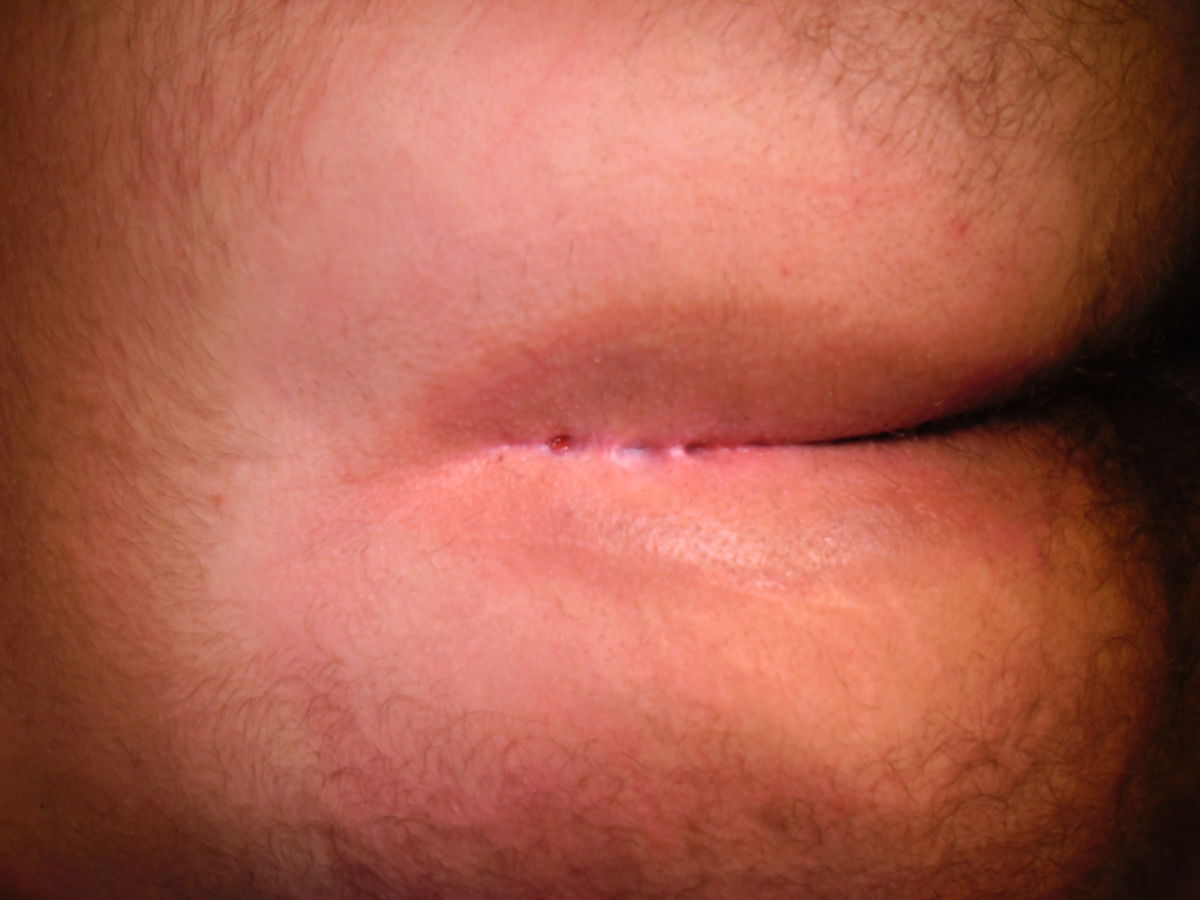
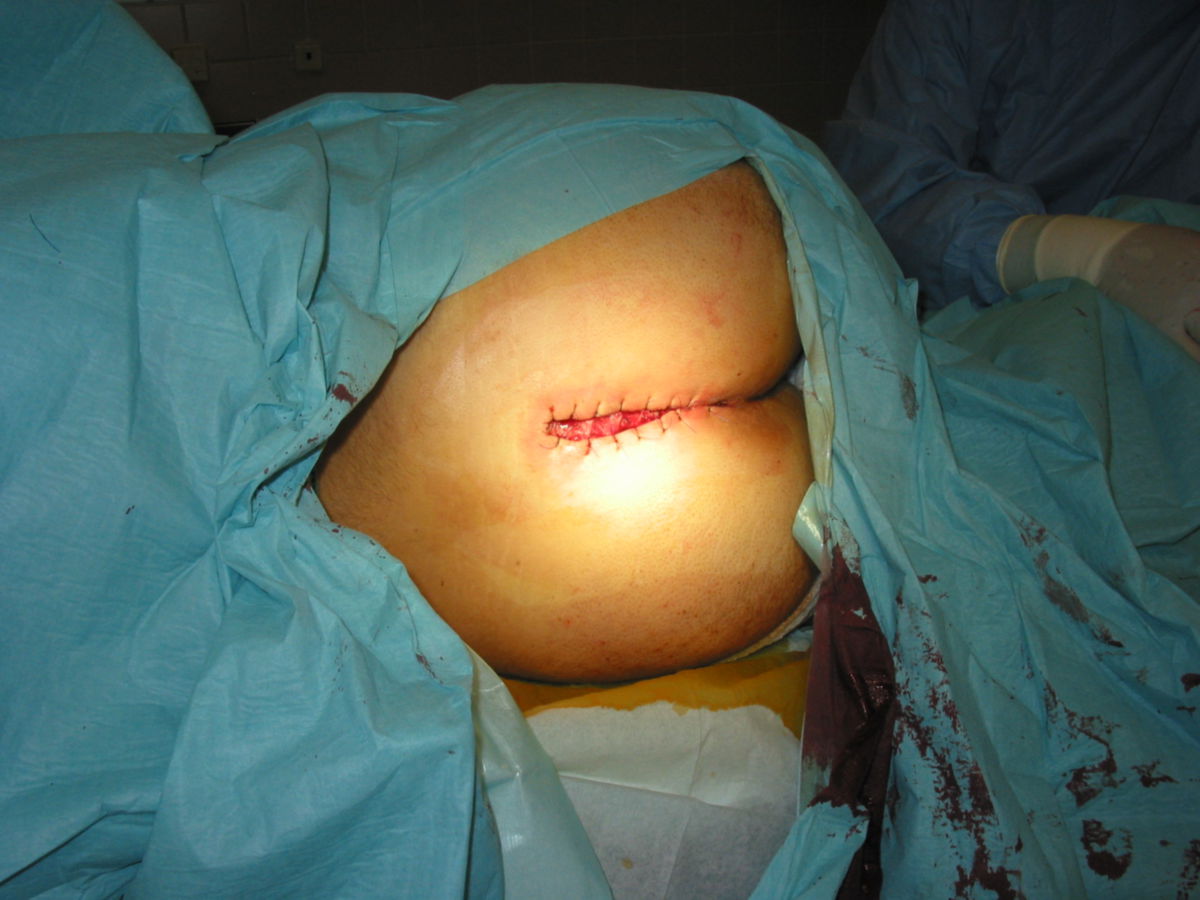
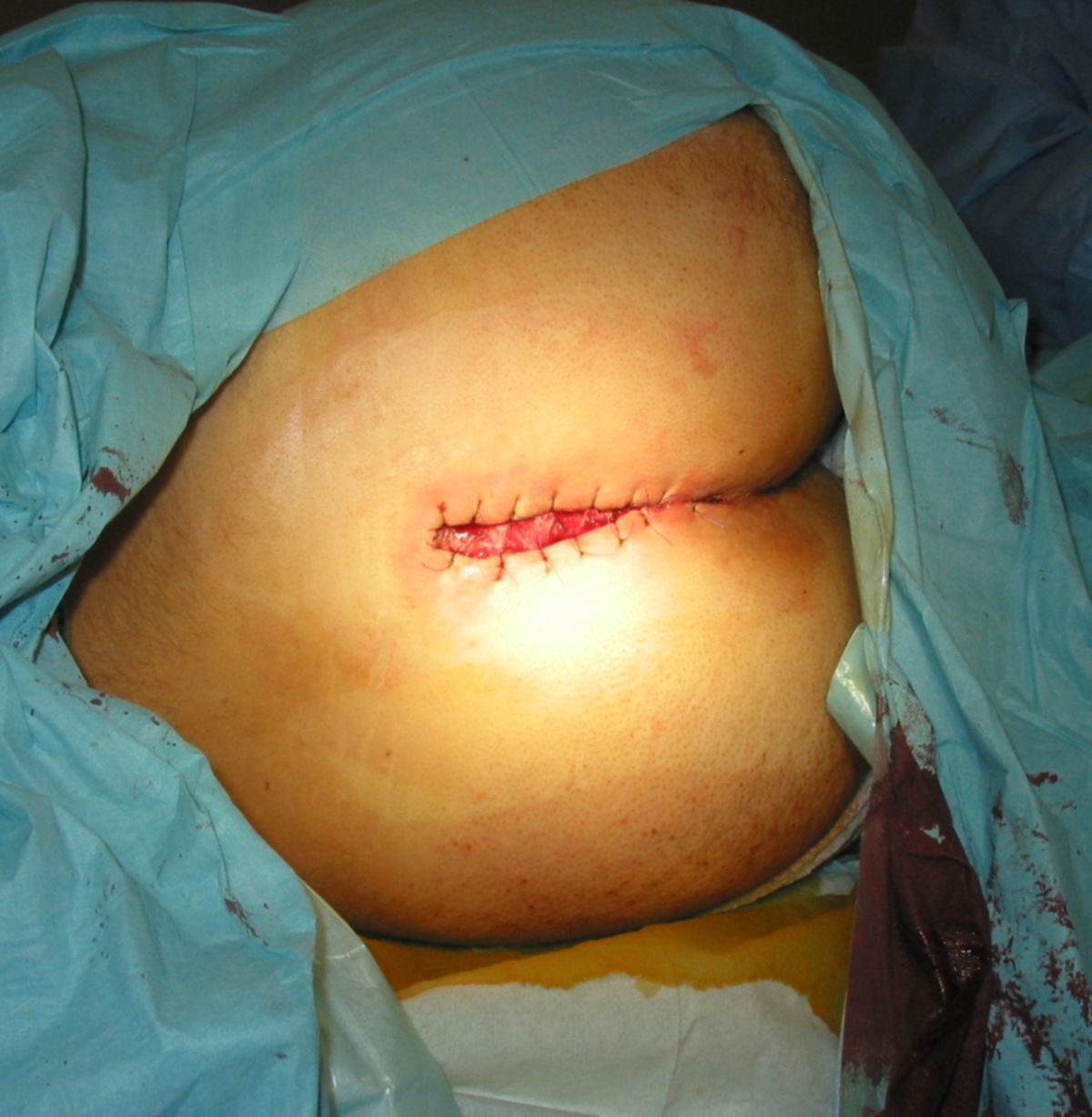
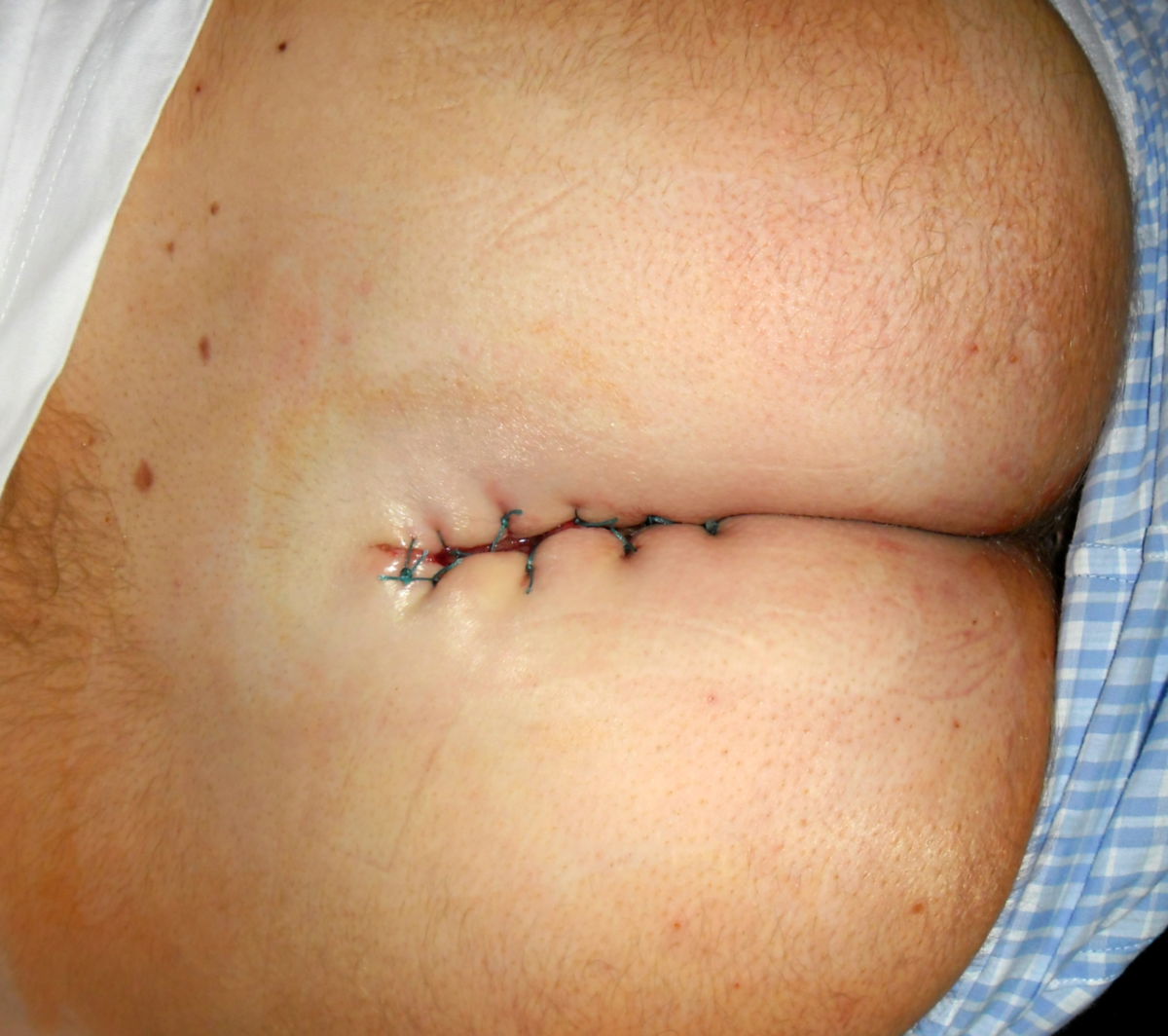
Bei der Operation sollte eine umfassende Exzision der Fistelgänge und des umliegenden Gewebes vorgenommen werden. Das Ausmaß der Exzision sollte jedoch auf das notwendige Minimum begrenzt werden. Eine tiefe Exzision in gesundes Gewebe ist nicht erforderlich. Zur besseren Darstellung der Fistelgänge kann im Rahmen der Operation Methylenblau in die Fistelöffnung eingespritzt werden. Dadurch werden kleinere Abzweigungen nicht übersehen.
Minimalinvasive Verfahren sind bei kleinen, lokal begrenzten Befunden eine primäre Therapieoption. Beim Pit-Picking werden die primären Fistelöffnungen (Pits) sowie ggf. kleine laterale Fistelanteile über minimale Inzisionen entfernt oder eröffnet, ohne ausgedehnte Exzision. Das Verfahren eignet sich insbesondere für nicht voroperierte Patienten mit kleinem Befund. Vorteile sind geringe Invasivität, ambulante Durchführbarkeit und schnelle Rekonvaleszenz, jedoch ist die Rezidivrate im Vergleich zu exzidierenden Verfahren erhöht.
Über das Vorgehen nach der Exzision bestehen divergierende Ansichten. Prinzipiell kann die Operationswunde primär durch Naht bzw. Lappenplastik (z.B. Karydakis-Lappen, Limberg-Lappen oder Cleft-Lift-Verfahren) verschlossen oder aber offen einer sekundären Wundheilung (nach Marsupialisation) zugeführt werden. Studien zeigen, dass das offene Vorgehen mit sekundärer Wundheilung zu weniger Rezidiven führt. Allerdings ist die Evidenz hierzu uneinheitlich und die sekundäre Wundheilung dauert ca. 6–8 Wochen, in der eine regelmäßige Wundbehandlung erforderlich ist. Ein primärer Mittellinienverschluss sollte aufgrund erhöhter Rezidiv- und Komplikationsraten vermieden werden.
Der Rezidivneigung kann wahrscheinlich am besten mit suffizienter Exzision, maximal steriler Vorgehensweise beim Wundverschluss und möglicherweise auch perioperativer Antibiotikagabe vorgebeugt werden, wobei das erhöhte Rezidivrisiko jedoch immer noch besteht. Eine routinemäßige perioperative Antibiotikagabe wird aber nicht generell empfohlen.
Laser- und endoskopische Verfahren zeigen derzeit (2026) keinen gesicherten Vorteil gegenüber anderen minimalinvasiven Techniken.
Prophylaxe
Bei asymptomatischen Pilonidalsinus kann durch eine ausreichende Analhygiene, regelmäßiges Rasieren und Kontrolluntersuchungen einer Entzündung vorgebeugt werden. Eine dauerhafte Haarentfernung (z.B. Laser-Epilation) kann insbesondere bei jungen Patientinnen und Patienten zur Rezidivprophylaxe beitragen.
Quelle
- AWMF-Leitlinie Pilonidalsinus 2026, abgerufen am 16.04.2026