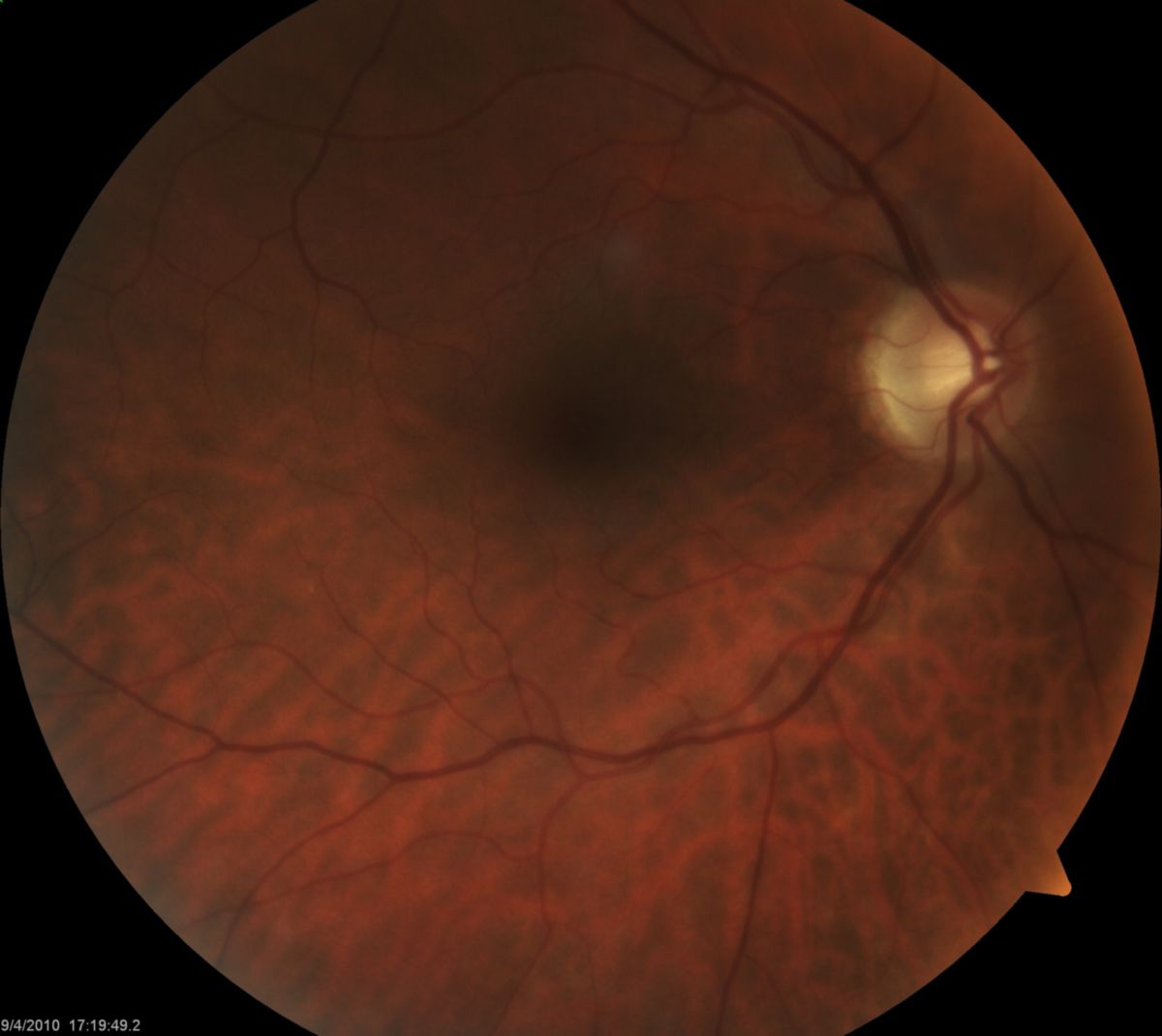
Papilla nervi optici
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonyme: Discus nervi optici, Sehnervpapille, Sehnervenkopf
Englisch: optic disc, optic nerve papilla
Definition
Die Papilla nervi optici ist die im Augenfundus sichtbare Stelle, an welcher der Sehnerv das Auge verlässt. Sie ist das anatomische Korrelat des Blinden Flecks und liegt 15° nasal der Fovea centralis auf der Netzhaut. Der Blinde Fleck (physiologisches Skotom) liegt entsprechend der Umschaltsystematik der Sehbahn 15° temporal im Gesichtsfeld.
Hintergrund
Die Papilla nervi optici hat einen Durchmesser von ca. 1,6 mm und ist bei einer Ophthalmoskopie oder Fundoskopie gut sichtbar. Im Bereich der Papille sammeln sich die Axone der Ganglienzellen, die als myelinisierter Nervus opticus (2. Hirnnerv) den Bulbus verlassen. Daher befinden sich an dieser Stelle keine Photorezeptoren und es können keine Informationen aus diesem Bereich des Gesichtsfeldes wahrgenommen werden. Es entsteht ein "blinder Fleck", ein physiologisches Skotom, das beim binokulären Sehen jedoch durch das kontralaterale Auge kompensiert wird.
Anatomie
Im Bereich der Papille treten zwei Gefäße ein und aus, die Arteria centralis retinae und die Vena centralis retinae. Der Sehnervenkopf wird über den Zinn-Haller-Gefäßkranz mit Blut versorgt.
Als Überbleibsel der fetalen Arteria hyaloidea tritt manchmal ein kleiner Bindegewebszipfel im Zentrum der Papille auf, die sogenannte Bergmeister-Papille.
Diagnostik
Die Papille wird im Rahmen der Ophthalmoskopie bei jeder augenärztlichen Untersuchung, egal ob in Miosis oder Mydriasis, mitbeurteilt. Eine Beurteilung in Mydriasis ist jedoch genauer und kann sich in einigen Fällen von der Beurteilung in Miosis erheblich unterscheiden.
Beurteilungskriterien sind die Färbung (Vitalität), Randschärfe, Aushöhlung (Exkavation) und Größe der Papille. Schwierigkeiten bei der Papillenbeurteilung können durch enge Pupillen, fehlende Mitarbeit des Patienten, Hornhauttrübungen, aber auch fortgeschrittene Linsentrübungen entstehen. Myope Sehnervenköpfe stellen den Augenarzt vor besondere Herausforderungen, weil diese unter anderem sehr schräg (schräger Sehnerveneintritt, SSNE), aber auch mit großem Konus auftreten können, sodass z.B. eine Beurteilung der Exkavation nicht immer möglich ist.
Eine gesunde Papille wird in der Regel als vital und randscharf mit zentralem Gefäßaustritt beschrieben.
Färbung
Die Färbung der Papille spiegelt die Vitalität der Sehnervs. Eine normale Papille ist leicht rosa gefärbt. Eine zunehmende Abblassung bis hin zu Weißfärbung (Atrophie) des Sehnerven findet sich z.B. bei fortgeschrittenen Glaukomen aber auch bei einem Z.n. Zentralarterienverschluss oder einer Optikusatrophie anderer Genese (z.B. kompressionsbedingt). Eine bilateral abgeblasste Papille sollte den Untersucher auch an ein Kompressionssyndrom durch ein Meningeom im Bereich der Hypophyse mit Druck auf das Chiasma opticum denken lassen.
Randschärfe
Bei der Beurteilung des Randsaums ist auf Demarkation, Kerben, Papillenrandblutungen und bajonettförmige Gefäßabknickungen zu achten. Eine gesunde Papille stellt sich randscharf dar. Eine Randunschärfe kann z.B. bei einer Stauungspapille im Rahmen eines erhöhten intrakraniellen Drucks vorliegen. Der Befund liegt dann in der Regel beidäugig vor. Eine fehlende Stauungspapille schließt einen erhöhten Hirndruck jedoch nicht aus. Auch eine hypertensive Krise oder ein Zentralvenenverschluss können zu einer randunscharfen Papille führen. Randunscharfe Papillen bedürfen immer einer weiteren internistischen Abklärung.
Exkavation
Ein wichtiges Kriterium ist die Aushöhlung (Exkavation) der Papille. Sie wird durch die Cup-Disc-Ratio (CDR) beschrieben. Die CDR ist das Verhältnis der Exkavation zur Gesamtgröße des Papillenkopfes bzw. dessen Durchmesser. Eine Cup-disc-Ratio von 0,0 - 0,3 gilt als physiologisch. Befunde mit einer CDR von 0,4 - 0,5 sind als grenzwertig anzusehen, ab einer CDR von 0,6 spricht man in der Regel von einer pathologischen Papillenexkavation. Beispielsweise findet sich bei endgradigen Glaukomen typischerweise eine CDR von 1,0. Endgradige, aber auch zunehmende Papillenexkavationen können mit der Verlagerung des Gefäßbaums nach nasal, aber auch mit Einblick auf die Lamina cribrosa einhergehen.
Bei grenzwertigen Befunden sollte zusätzlich der neuroretinale Randsaum mittels der sogenannte ISNT-Regel beschrieben werden. Eine Asymmetrie der Papillenexkavation von 0,2 oder mehr zwischen beiden Augen gilt als verdächtig und sollte weiter abgeklärt werden (Glaukomdiagnostik, Duplexsonographie der Arteria carotis communis, ggf. kraniale MRT).
Durchmesser
Die Messung des Papillendurchmessers hilft dabei, Fehleinschätzungen der Papillenexkavation zu vermeiden. Bei einer Mikropapille wird die Exkavation häufig unterschätzt, bei einer Makropapille überschätzt. Der physiologische Median des vertikalen Papillendurchmessers beträgt etwa 1,5 mm.
Die optische Kohärenztomographie (OCT) des Papillenkopfes ermöglicht eine genaue Messung der Papillengröße. Hilfsweise kann die Größe der Papille auch mit Hilfe der Spaltlampe und einer Lupe geschätzt werden. Hierfür wird ein enggestellter Lichtstrahl der Spaltlampe vertikal auf den Papillenkopf projiziert und dann solange justiert, bis er der Entfernung des superioren zum inferioren Randsaums entspricht. Die Länge des Lichtstrahls wird dann an der Spaltlampe abgelesen und mit einem Faktor, der je nach verwendeter Lupe variiert, multipliziert. Daraus wird dann der Papillendurchmesser berechnet.
Korrekturfaktoren für die Schätzung des Papillendurchmessers sind:
- 60D-Lupe (x 0,88 - 1,0)
- 90D-Lupe (x 1,3)
- 78D-Lupe (x 1,1)
- Goldmann-Dreispiegel-Kontaktglas (x 1,27)
Podcast

Bildquelle
- Bildquelle Podcast: © Midjourney