Bronchialkarzinom
Synonyme: Lungenkrebs, Lungenkarzinom, bronchiogenes Karzinom
Englisch: bronchial carcinoma, lung cancer, bronchogenic carcinoma
Definition
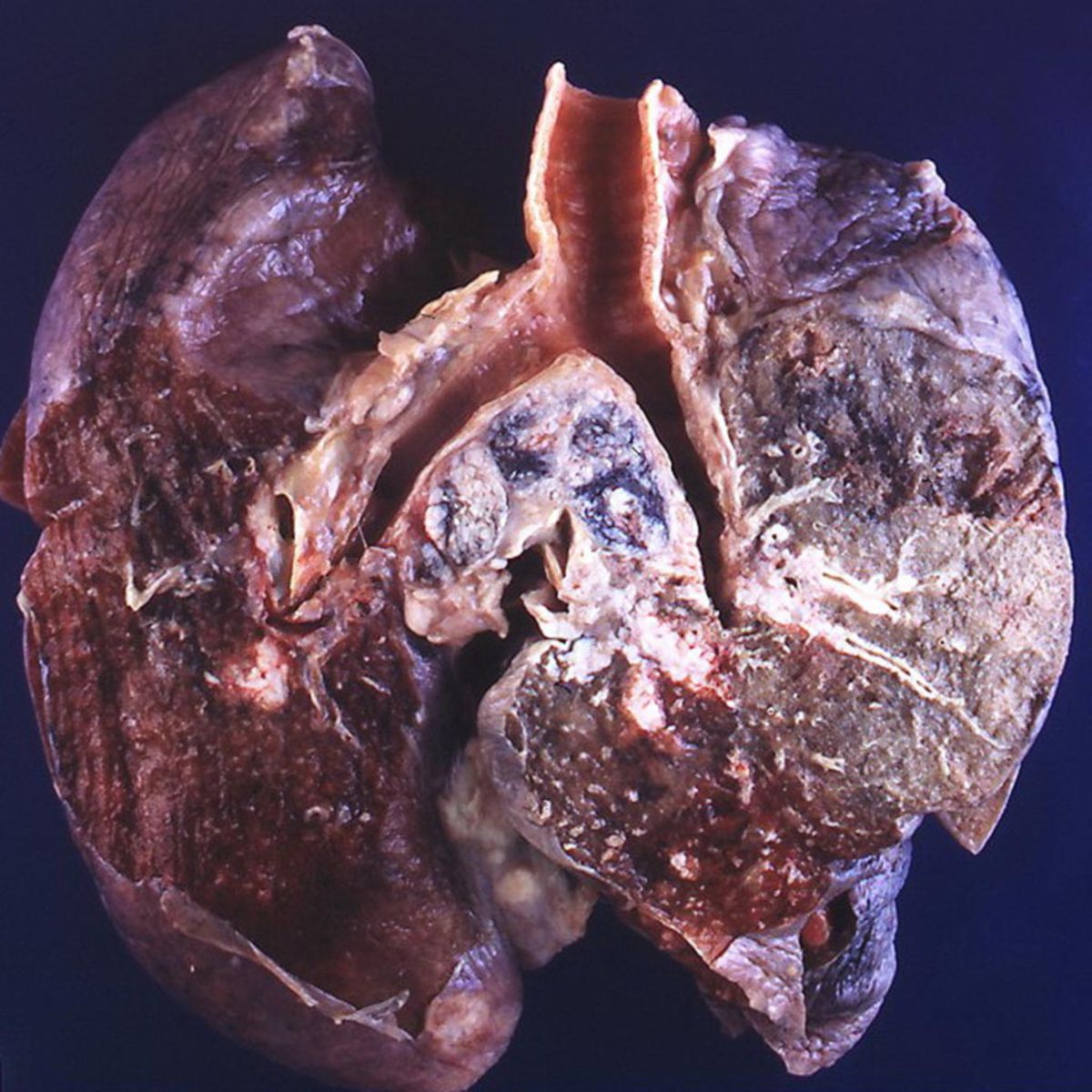
Ein Bronchialkarzinom, kurz BC, ist ein maligner epithelialer Tumor, der primär aus dem Gewebe der Lunge, insbesondere dem Bronchial- oder Alveolarepithel, hervorgeht.
Nomenklatur
Über 90 % aller Lungenkarzinome entstehen aus Bronchialepithelzellen – deshalb werden die Begriffe Lungen- und Bronchialkarzinom weitgehend synonym verwendet. Formal schließt die Bezeichnung "Bronchialkarzinom" jedoch epitheliale Malignome aus, die ihren Ursprung in den Alveolen haben. Daher sollte als übergeordneter, umfassender Begriff die Bezeichnung Lungenkarzinom gewählt werden.
Epidemiologie
Häufigkeit
Das Bronchialkarzinom gehört weltweit zu den häufigsten malignen Tumorerkrankungen und stellt nach wie vor die führende Ursache für krebsbedingte Todesfälle dar. Im Jahr 2020 wurden weltweit über 2,2 Millionen Neuerkrankungen diagnostiziert, was einem Anteil von etwa 11,4 % aller Krebserkrankungen entspricht.[1] In Deutschland liegt die Inzidenz des Lungenkarzinoms aktuell bei ca. 60 Neuerkrankungen pro 100.000 Einwohner und Jahr, wobei Männer weiterhin häufiger betroffen sind als Frauen. Allerdings zeigen die epidemiologischen Trends der letzten beiden Jahrzehnte eine signifikante Verschiebung: Während die Inzidenz bei Männern leicht rückläufig ist, nimmt sie bei Frauen kontinuierlich zu. Dies ist im Wesentlichen auf das sich verändernde Rauchverhalten der Bevölkerung seit der zweiten Hälfte des 20. Jahrhunderts zurückzuführen. Die zunehmenden Erkrankungsfälle bei Nichtrauchern, Frauen und jüngeren Patienten sind eng mit molekulargenetischen Veränderungen wie EGFR-Mutationen oder ALK-Translokationen assoziiert.
Altersgipfel
Der Altersgipfel des Lungenkarzinoms liegt typischerweise zwischen dem 60. und 75. Lebensjahr. Nur etwa 2 % der Erkrankten sind unter 45 Jahre alt, während über 60 % der Diagnosen bei Patienten ≥ 65 Jahren gestellt werden. Mit zunehmendem Alter steigt das Erkrankungsrisiko exponentiell. Die mediane Altersangabe bei Diagnosestellung beträgt in Deutschland derzeit etwa 69 Jahre für Männer und 71 Jahre für Frauen.
Mortalität
Die Mortalität durch Lungenkrebs spiegelt die hohe Aggressivität und die oft späte Diagnose der Erkrankung wider. In Deutschland ist das Lungenkarzinom mit rund 45.000 Todesfällen jährlich die häufigste krebsbedingte Todesursache bei Männern und die zweithäufigste bei Frauen (nach dem Mammakarzinom). Die 5-Jahres-Überlebensrate liegt über alle Stadien hinweg derzeit bei etwa 18 %, mit ausgeprägter Variabilität je nach Tumorstadium, Histologie und molekularem Subtyp. Patienten mit Stadium I können bei adäquater kurativer Therapie Überlebensraten von 60–70 % erreichen, während im Stadium IV die Überlebenswahrscheinlichkeit trotz moderner zielgerichteter Therapien oft unter 10 % bleibt.
Regionale Unterschiede innerhalb Deutschlands zeigen teils signifikante Variationen in Inzidenz und Mortalität, was vermutlich auf Unterschiede in Rauchverhalten, Umweltbelastung, medizinischer Infrastruktur sowie sozioökonomischen Faktoren zurückzuführen ist. In ostdeutschen Bundesländern ist die Inzidenz bei Männern nach wie vor höher, bei Frauen hingegen nehmen die Erkrankungszahlen in westdeutschen Regionen stärker zu.
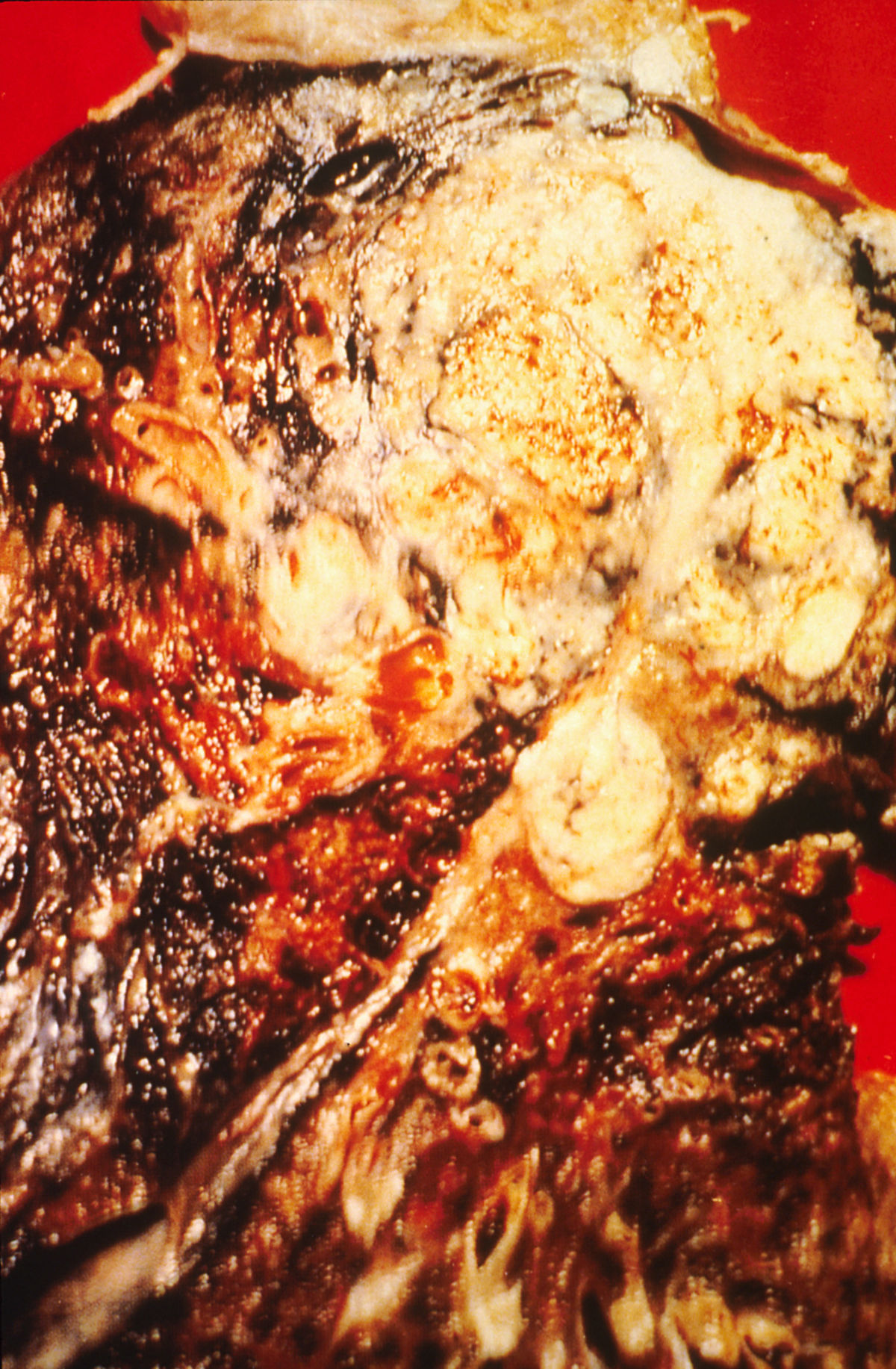
Klassifikation und Histologie
Die histopathologische Klassifikation des Lungenkarzinoms ist ein zentrales Element der onkologischen Diagnostik und Therapieplanung. Sie basiert auf zytomorphologischen Kriterien (Zellgröße, Chromatinmuster, Proliferationsverhalten), Immunhistochemie, Differenzierungslinie und Molekulargenetik:
- Nicht-kleinzelliges Lungenkarzinom (NSCLC, nicht-neuroendokrine Lungenkarzinome):
- Adenokarzinome: Weltweit häufigster Subtyp, entsteht meist in den peripheren Lungenabschnitten aus Typ-II-Pneumozyten oder Keulenzellen, tritt gehäuft bei Nichtrauchern auf und weist eine hohe genetische und histologische Heterogenität auf. Es zeigt verschiedene Wachstumsmuster (z.B. lepidisch, azinär, mikropapillär) mit unterschiedlicher Prognose und lässt sich immunhistochemisch typischerweise durch Marker wie TTF-1, Napsin A und CK7 charakterisieren.
- Plattenepithelkarzinome: Zweithäufigster Subtyp, entsteht fast ausschließlich bei Rauchern durch metaplastische Veränderungen des Bronchialepithels und ist meist zentral lokalisiert, was zu frühen Symptomen führt. Histologisch zeigen sich je nach Differenzierungsgrad Keratinperlen, interzelluläre Brücken und zentrale Nekrosen, während immunhistochemisch p40, p63 und CK5/6 typisch positiv sind.
- Großzellige Karzinome (NOS): Seltene, aggressive Form, die nur dann diagnostiziert wird, wenn weder morphologische noch immunhistochemische Merkmale einer adenoiden, plattenepithelialen oder neuroendokrinen Differenzierung vorliegen. Es zeigt eine solide Architektur mit großzelligen, pleomorphen Tumorzellen und hoher Mitoseaktivität. Es wird meist erst bei reseziertem Tumormaterial erkannt. Gezielte Therapien kommen mangels Treibermutationen kaum infrage.
- Adenosquamöse Karzinome: Seltene, besonders aggressive Variante, die aus mindestens 10 % adenomatösen und 10 % plattenepithelialen Tumoranteilen besteht und histologisch sowie immunhistochemisch Merkmale beider Subtypen zeigt. Die Diagnose erfordert meist eine größere Gewebeprobe. Die Therapie richtet sich oft nach der dominanten Komponente, wobei eine molekulargenetische und PD-L1-Analyse essenziell ist.
- Sarkomatoide Karzinome: Hochaggressive, seltene Subtypen mit sowohl epithelialen als auch sarkomatoiden Merkmalen, die sich durch eine hohe Mutationslast, schlechte Prognose und häufige Resistenz gegenüber Standardtherapien auszeichnen. Die WHO unterteilt sie in fünf Subtypen (z.B. pleomorphes Karzinom, Spindelzellkarzinom), wobei die Diagnose den immunhistochemischen Nachweis epithelialer Marker voraussetzt und molekulare Tests, insbesondere auf MET-Exon14-Skipping-Mutationen, eine wichtige Rolle spielen.
- Kleinzelliges Lungenkarzinom (SCLC): Hochmaligner, neuroendokrin differenzierter Tumor mit extrem hoher Proliferationsrate, früher Metastasierung und starker Assoziation mit Tabakkonsum, der typischerweise zentral lokalisiert ist. Es zeigt charakteristische histologische und immunhistochemische Merkmale (z.B. Chromogranin A, Synaptophysin, CD56, TTF-1) und wird primär systemisch mit Chemotherapie und Immuntherapie behandelt, wobei die Prognose trotz anfänglicher Therapiesensitivität sehr schlecht ist.
- Großzelliges neuroendokrines Karzinom (LCNEC): Hochmaligner, neuroendokrin differenzierter Lungentumor mit aggressivem Verlauf, hoher Mitoserate und typischer Expression neuroendokriner Marker (z. B. Chromogranin A, Synaptophysin, CD56), der histologisch durch große Tumorzellen mit deutlich sichtbaren Nukleoli und neuroendokriner Architektur gekennzeichnet ist. Die Prognose ist schlecht. Die Therapie orientiert sich je nach Subtyp an SCLC- oder NSCLC-Schemata.
- Typische und atypische Karzinoide (NET): Gut- bis mäßig-differenzierte, neuroendokrin differenzierte Tumoren mit niedrigem (typisches Karzinoid) oder intermediärem (atypisches Karzinoid) Malignitätsgrad, die sich deutlich von hochgradigen neuroendokrinen Karzinomen wie SCLC und LCNEC unterscheiden. Sie zeigen typische neuroendokrine Marker, geringe Proliferationsraten, seltene genetische Aberrationen und haben – insbesondere beim typischen Karzinoid – eine sehr gute Prognose nach vollständiger Resektion, wobei beim atypischen Karzinoid das Risiko für Metastasen und Rezidive deutlich erhöht ist.
- Seltene Sonderformen: Gruppe histologisch und molekular unterschiedlicher Tumore, die strukturelle Ähnlichkeiten mit Speicheldrüsen-, gastrointestinalen oder anderen extrathorakalen Neoplasien aufweisen und oft durch charakteristische genetische Alterationen wie Translokationen definiert sind. Einige, wie Mukoepidermoid- oder adenoid-zystische Karzinome, zeigen einen indolenten Verlauf mit guter chirurgischer Behandelbarkeit, während andere (z.B. NUT-Karzinome) hochaggressiv sind und bislang nur experimentell therapiert werden können.
Nicht zu den Lungenkarzinomen zählen nicht-epitheliale Malignome der Lunge (z.B. Lymphome oder Sarkome).
siehe auch: Lungenkarzinom (Pathologie)
Risikofaktoren
Tabakrauchen
Die Ätiologie des Lungenkarzinoms ist multifaktoriell und spiegelt eine komplexe Interaktion exogener und endogener Faktoren wider. Der mit Abstand wichtigste Einzelrisikofaktor ist das inhalative Tabakrauchen, das für ca. 85 bis 90 % aller Lungenkarzinome verantwortlich gemacht wird. Die karzinogene Wirkung des Tabakrauchs beruht auf einer Vielzahl verschiedener Substanzen, darunter polyzyklische aromatische Kohlenwasserstoffe (PAK), aromatische Amine, Nitrosamine und Schwermetalle wie Cadmium. Diese Substanzen führen über DNA-Schädigung, Mutationen und epigenetische Veränderungen zu einer Transformation bronchialer Epithelzellen. Das Risiko korreliert sowohl mit der Menge als auch mit der Dauer des Rauchens und wird in Packungsjahren angegeben. Auch Passivrauchen stellt eine relevante Risikokonstellation dar, insbesondere bei langjähriger Exposition.
Berufliche bzw. umweltbedingte Exposition
Neben dem Tabakrauch spielt auch beruflich bedingte Expositionen eine wichtige Rolle. Besonders hervorzuheben ist hier die Belastung mit Asbestfasern, die über chronische Entzündung, Fibrose und direkte Zelltoxizität zu einem erhöhten Risiko für das Lungenkarzinom führen. Die Latenzzeit zwischen Exposition und Tumorentstehung kann dabei mehrere Jahrzehnte betragen. Eine synergistische Interaktion mit dem Tabakrauchen potenziert das Erkrankungsrisiko um ein Vielfaches. Weitere relevante Arbeitsstoffe mit karzinogenem Potenzial umfassen Siliziumdioxid (Quarz), Chromate, Nickelverbindungen, Dieselruß, Arsenverbindungen sowie ionisierende Strahlung.
In Deutschland gilt Radon nach dem Tabakrauch als zweithäufigster Auslöser für Lungenkarzinome. Dieses natürlich vorkommende radioaktive Edelgas entsteht beim Zerfall von Uran in Gestein und kann sich insbesondere in schlecht belüfteten Kellerräumen anreichern. Inhalierte Radonzerfallsprodukte führen zu DNA-Doppelstrangbrüchen im Bronchialepithel. Darüber hinaus tragen Luftverschmutzung und die chronische Exposition gegenüber Feinstaubpartikeln (PM2.5) nachweislich zur Tumorentstehung bei.
Vorbestehende Lungenerkrankungen
Ein weiterer bedeutender Risikofaktor sind vorbestehende Lungenerkrankungen. Besonders Patienten mit chronisch obstruktiver Lungenerkrankung (COPD) und idiopathischer Lungenfibrose (IPF) weisen ein signifikant erhöhtes Lungenkrebsrisiko auf. Die chronische Entzündung, epitheliale Dysregulation und wiederholte Geweberegeneration im Rahmen dieser Grunderkrankungen scheinen die Tumorentstehung zu fördern. Auch das Vorliegen einer Lungennarbe ("Narbenkarzinom") wird als prädisponierend angesehen, insbesondere bei peripher lokalisierten Adenokarzinomen.
Genetische Faktoren
Genetische Faktoren sind ebenfalls von Bedeutung. Es existieren familiäre Häufungen von Lungenkarzinomen, die nicht allein durch gemeinsames Rauchverhalten erklärbar sind. Polymorphismen in Genen der xenobiotischen Metabolisierung (z. B. CYP1A1, GSTM1) oder DNA-Reparatur (z. B. XRCC1) werden als mögliche Suszeptibilitätsfaktoren diskutiert. Insbesondere bei jungen Nichtraucherinnen mit Adenokarzinomen zeigt sich häufig eine Häufung molekular definierter Alterationen wie EGFR-Mutationen oder ALK-Translokationen, was auf eine biologische Subgruppe mit distinkter Pathogenese hinweist.
Onkogenese
Die Pathogenese des Lungenkarzinoms verläuft über einen mehrstufigen Prozess epithelialer Transformation, der von frühen präneoplastischen Veränderungen bis hin zur manifesten malignen Entartung reicht. Bei Plattenepithelkarzinomen finden sich initial eine Hyperplasie und Metaplasie des Bronchialepithels, gefolgt von Dysplasien und Carcinoma in situ, die schließlich in ein invasives Karzinom übergehen. Adenokarzinome entstehen in der Regel peripher aus atypischen adenomatösen Hyperplasien (AAH) über Vorstufen wie Adenokarzinom in situ (AIS) und minimal-invasives Adenokarzinom (MIA) bis hin zum invasiven Adenokarzinom. Dieser Progressionsweg ist besonders bei Nichtrauchern relevant und wird häufig molekular durch Treibermutationen wie EGFR oder KRAS angestoßen.
In der molekularen Pathophysiologie des NSCLC konnten in den letzten Jahren zunehmend distinkte onkogene Signalwege identifiziert werden, welche die Tumorentstehung und -progression antreiben. Hierzu zählen u.a. die konstitutive Aktivierung des EGFR-Signalwegs durch Mutationen im Exon 19 oder Exon 21, die aberrante ALK-Signalkaskade durch chromosomale Rearrangements sowie Mutationen in BRAF, HER2, MET, RET und KRAS. Diese molekularen Alterationen sind heute nicht nur diagnostisch, sondern vor allem therapeutisch von großer Bedeutung, da sie die Grundlage für zielgerichtete Therapien bilden.
Beim kleinzelligen Lungenkarzinom (SCLC) ist die Pathogenese durch eine nahezu universelle Inaktivierung der Tumorsuppressorgene TP53 und RB1 charakterisiert. Es handelt sich um einen hochmalignen Tumor mit neuroendokrinem Phänotyp, der vermutlich aus multipotenten neuroendokrinen Vorläuferzellen des Bronchialepithels hervorgeht. Das SCLC zeigt eine extrem hohe Proliferationsrate, frühe systemische Ausbreitung und initiale Chemosensitivität, jedoch nahezu regelhaft rasche Entwicklung von Resistenzen.
Klinik
Die klinische Symptomatik des Lungenkarzinoms ist sehr variabel und hängt maßgeblich von Tumorlokalisation, histologischem Subtyp, Tumorstadium und Metastasierungsmuster ab. Während frühe Stadien insbesondere bei peripher lokalisierten Adenokarzinomen häufig asymptomatisch bleiben, manifestieren sich zentral gelegene Tumoren, wie Plattenepithelkarzinome oder SCLC, häufig bereits in frühen Stadien durch bronchiale Beschwerden. Die Unspezifität vieler Symptome – insbesondere in frühen Stadien – trägt wesentlich zur späten Diagnosestellung bei: Rund zwei Drittel aller Lungenkarzinome werden erst in einem fortgeschrittenen, nicht mehr heilbaren Stadium erkannt.
Lokale, tumorbedingte pulmonale Symptome
Die häufigsten Erstsymptome resultieren aus der direkten Wirkung des Tumors auf das umgebende Bronchial- oder Lungengewebe.
- Persistierender Husten ist das häufigste Erstsymptom. Er entsteht meist durch endobronchiale Irritation oder Obstruktion. Insbesondere bei Plattenepithelkarzinomen, die zentral in den Bronchien wachsen, ist dieses Symptom frühzeitig ausgeprägt.
- Hämoptysen treten in ca. 20 - 30 % der Fälle auf und reichen von blutig tingiertem Sputum bis zu massivem Bluthusten. Sie sind kein spezifisches Zeichen, da sie auch bei benignen Erkrankungen vorkommen.
- Dyspnoe resultiert aus Tumorobstruktion, Atelektase, Pleuraerguss oder lymphangitischer Ausbreitung. Insbesondere bei zentralem Wachstum und pulmonaler Kompression oder bei Lymphangiosis carcinomatosa kann die Dyspnoe sehr rasch progredient sein.
- Rezidivierende Pneumonien entstehen durch Sekretstau bei Bronchusobstruktion und sind häufig Anlass für die initiale bildgebende Diagnostik.
- Thorakale Schmerzen deuten häufig auf eine Infiltration der Pleura, der Brustwand oder der Interkostalnerven hin. Bei Tumoren des apikalen Oberlappens (Pancoast-Tumor) sind Schmerzen im Schulter-Arm-Bereich typisch.
- Stridor oder Heiserkeit können durch Infiltration des Nervus recurrens oder Trachealkompression entstehen.
- Ein Horner-Syndrom (Ptosis, Miosis, Anhidrosis) tritt bei Sympathikusinfiltration und meist bei Pancoast-Tumoren auf.
- Ein Vena-cava-superior-Syndrom (VCSS) entsteht durch Tumorinfiltration oder -kompression der oberen Hohlvene mit Rückstau in das venöse System. Klinisch imponieren Gesichtsödem, gestaute Halsvenen, Zyanose, Dyspnoe und Kopfschmerzen.
- Eine Perikardtamponade entsteht bei Perikardinfiltration, insbesondere bei aggressiv wachsenden Tumoren (z. B. SCLC, LCNEC).
Allgemeinsymptome
Unabhängig von Lokalisation oder Histologie entwickeln viele Patienten unspezifische Allgemeinsymptome, die auf die systemische Tumorwirkung zurückzuführen sind:
- Gewichtsverlust (≥10 % Körpergewicht in 6 Monaten)
- Appetitlosigkeit
- Abgeschlagenheit und Fatigue
- Fieber unklarer Genese
- Nachtschweiß
Diese Symptome sind Ausdruck der Tumor-assoziierten Entzündungsreaktion und Zytokinfreisetzung. Eine Tumorkachexie ist insbesondere bei fortgeschrittener Erkrankung prognostisch ungünstig.
Metastasenbedingte Symptome
Bei etwa 50 % der Patienten liegt bei Erstdiagnose bereits eine metastasierte Erkrankung (Stadium IV) vor. Die Symptome hängen von der betroffenen Organregion ab:
- Knochenmetastasen: Schmerzen (v. a. in der Wirbelsäule, Rippen, Becken), pathologische Frakturen, spinales Kompressionssyndrom
- Lebermetastasen: Druckgefühl im rechten Oberbauch, Inappetenz, selten Ikterus
- Hirnmetastasen: Kopfschmerzen, Übelkeit, fokale neurologische Defizite, Krampfanfälle, Persönlichkeitsveränderung.
- Nebennierenmetastasen: Meist asymptomatisch, gelegentlich Abgeschlagenheit oder hormonelle Störungen
Paraneoplastische Syndrome
Lungenkarzinome, insbesondere SCLC, sind bekannt für ihre paraneoplastischen Syndrome, die durch ektopische Hormonproduktion oder Autoimmunphänomene entstehen. Sie können der Tumordiagnose vorausgehen und in manchen Fällen das erste und führende klinische Symptom sein:
- SIADH (Syndrom der inadäquaten ADH-Sekretion): Hyponatriämie mit entsprechender Symptomatik (Verwirrtheit, Krampfanfälle)
- Ektopisches Cushing-Syndrom: Durch ACTH-Produktion mit Hyperkortisolismus
- Hyperkalzämie: Meist bei Plattenepithelkarzinomen durch PTHrP-Produktion, mit Übelkeit, Polyurie, Verwirrtheit
- Lambert-Eaton-Myasthenie-Syndrom (LEMS): Autoimmunphänomen gegen präsynaptische Calciumkanäle. Symptome sind proximale Muskelschwäche, Hyporeflexie und autonome Symptome
- Enzephalitis, zerebelläre Degeneration oder sensorische Neuropathien (anti-Hu, anti-Ri, anti-Yo-Antikörper): oft therapierefraktär und können unabhängig vom Tumorverlauf persistieren oder progredient sein.
Subtyp-abhängige Symptomkonstellationen
Einige histologische Subtypen zeigen typische klinische Muster:
- Plattenepithelkarzinom: Früh bronchiale Symptome (Husten, Hämoptyse, Obstruktion), zentral gelegen, höheres Risiko für Fistelbildung
- Adenokarzinom: Häufig asymptomatisch bis zum fortgeschrittenen Stadium, oft peripher, eher pleurale Infiltration oder lymphangitisches Wachstum
- SCLC: Schnell progredient mit Allgemeinsymptomen, paraneoplastischen Syndromen, frühem Metastasierungsmuster (v.a. Hirn, Leber)
- Karzinoide: Lokal bronchiale Symptome (endobronchialer Tumor), selten Karzinoidsyndrom (Flush, Diarrhö, Bronchospasmus)
Diagnostik
Die Diagnostik des Lungenkarzinoms hat drei zentrale Ziele:
- die sichere histologische Diagnosestellung,
- die präzise Stadieneinteilung (Staging) nach TNM-Kriterien,
- die molekulare Charakterisierung zur Auswahl einer zielgerichteten oder immunonkologischen Therapie.
Ein strukturiertes diagnostisches Vorgehen ist unerlässlich. Die Diagnostik erfolgt interdisziplinär, idealerweise innerhalb zertifizierter Lungenzentren oder Tumorboards.
Körperliche Untersuchung
Die körperliche Untersuchung sollte systematisch erfolgen und ist besonders hilfreich, wenn sich aus der Anamnese bereits Hinweise auf eine systemische Beteiligung oder lokale Komplikationen ergeben:
- Inspektion des Thorax: Zeichen von Dyspnoe, prominente Venen bei Vena-cava-superior-Syndrom
- Auskultation: abgeschwächtes Atemgeräusch (z.B. Atelektase, Erguss), Stridor (Tracheakompression), Rasselgeräusche bei Pneumonie oder Lymphangiosis
- Palpation/Lymphknotenstatus: supraklavikuläre oder zervikale Lymphknotenvergrößerung (N3)
- Untersuchung des Abdomens: Lebervergrößerung, Aszites (Lebermetastasen, Peritonealkarzinose)
- Neurologischer Status: Zeichen fokaler Ausfälle, Ataxie, kognitive Veränderungen (Hirnmetastasen, paraneoplastisch)
- Haut-/Weichteilinspektion: Trommelschlegelfinger, Uhrglasnägel (chronische Hypoxie), paraneoplastische Dermatosen (selten)
In fortgeschrittenen Fällen kann die Untersuchung rasch Hinweise auf ein generalisiertes Tumorleiden liefern, z.B. durch Kachexie, Pleuraergüsse, Infiltration der Brustwand oder neurologische Auffälligkeiten bei Hirnmetastasen oder paraneoplastischen Enzephalopathien.
Labor
Die initialen Laborwerte sind bei Verdacht auf ein Lungenkarzinom standardmäßig durchzuführen, auch wenn sie in der Regel nicht wesentlich zur Diagnosesicherung beitragen. Sie haben aber prognostischen Wert. Sie umfassen:
- Blutbild
- Anämie (chronisch, bei Knochenmarkmetastasen oder Tumorassoziation)
- Leukozytose (Entzündung, paraneoplastisch, Kortisoneffekt)
- Thrombozytose (unspezifisch, kann mit Tumorlast korrelieren)
- Elektrolyte, Nieren- und Leberwerte (Kreatinin, AST, ALT, AP, GGT, Bilirubin):
- Hyperkalzämie bei paraneoplastischer PTHrP-Sekretion (v. a. PEK)
- Hyponatriämie bei SIADH (v. a. SCLC)
- Cholestaseparameter bei Lebermetastasen
- CRP, BSG, LDH: Entzündungszeichen als Ausdruck systemischer Tumoraktivität. LDH kann als Marker für Zellzerfall oder hohe Tumorlast erhöht sein – insbesondere bei SCLC
- Gerinnung (PT, aPTT): Tumorassoziierte Koagulopathien, insb. bei metastasierter Erkrankung
- Tumormarker:
- Keine für die Diagnosestellung empfohlen
- NSE und ProGRP (SCLC): evtl. als Verlaufsparameter
- CYFRA 21-1 (Plattenepithelkarzinom) und CEA (Adenokarzinom): ggf. prognostisch
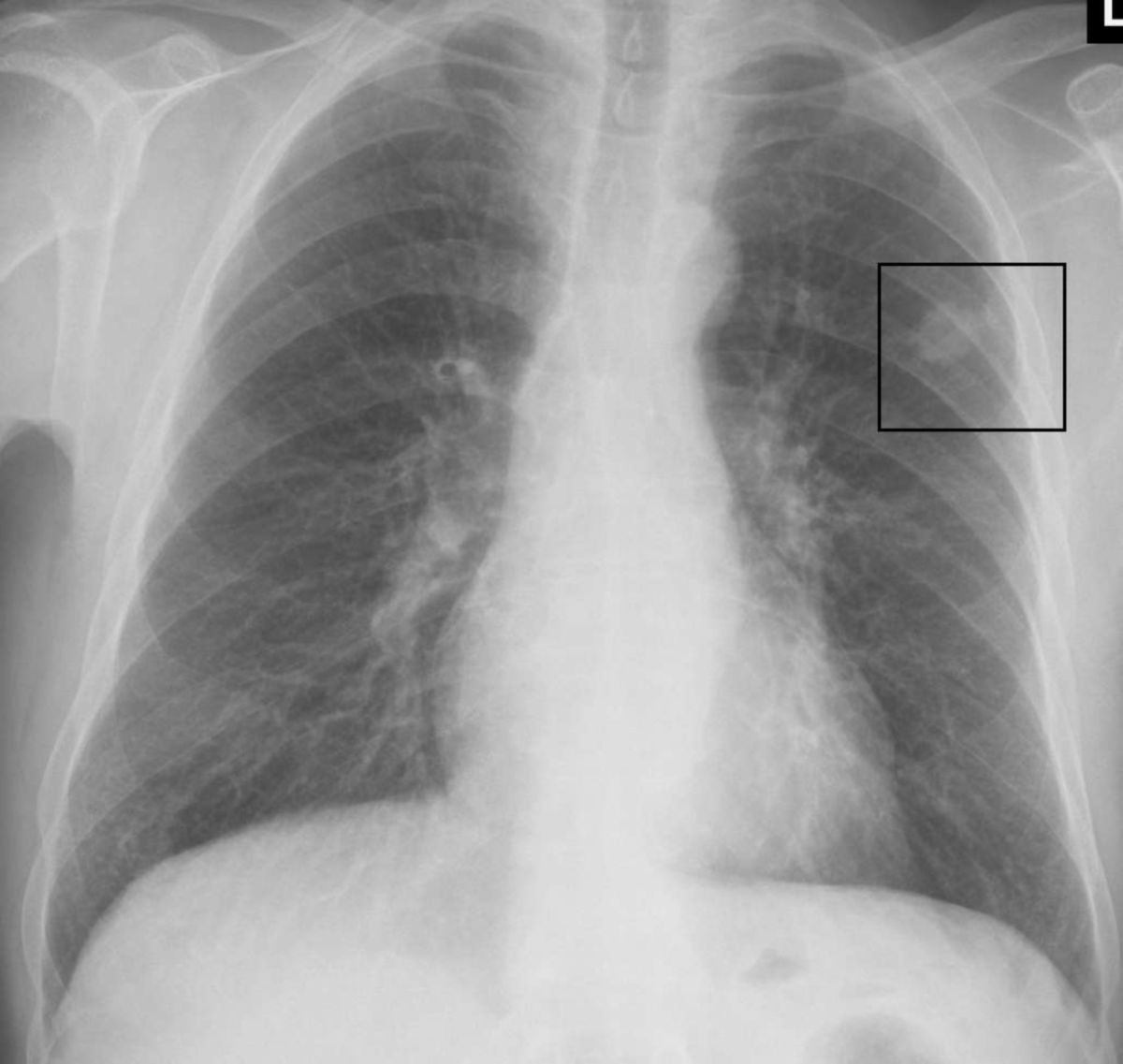
Initiale Bildgebung
Die Basis der Diagnostik ist die bildgebende Detektion eines pulmonalen Rundherdes oder suspekten Befundes.
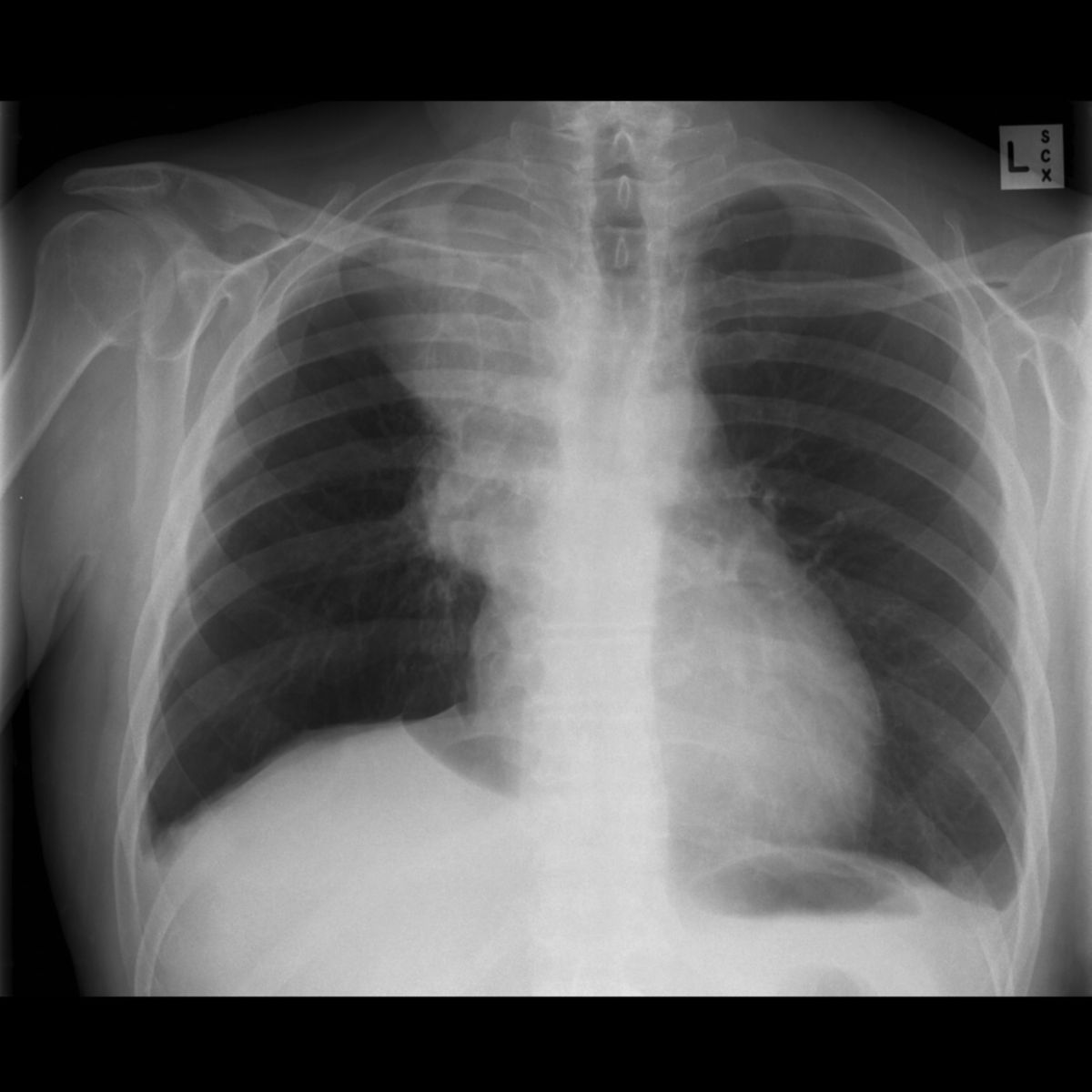
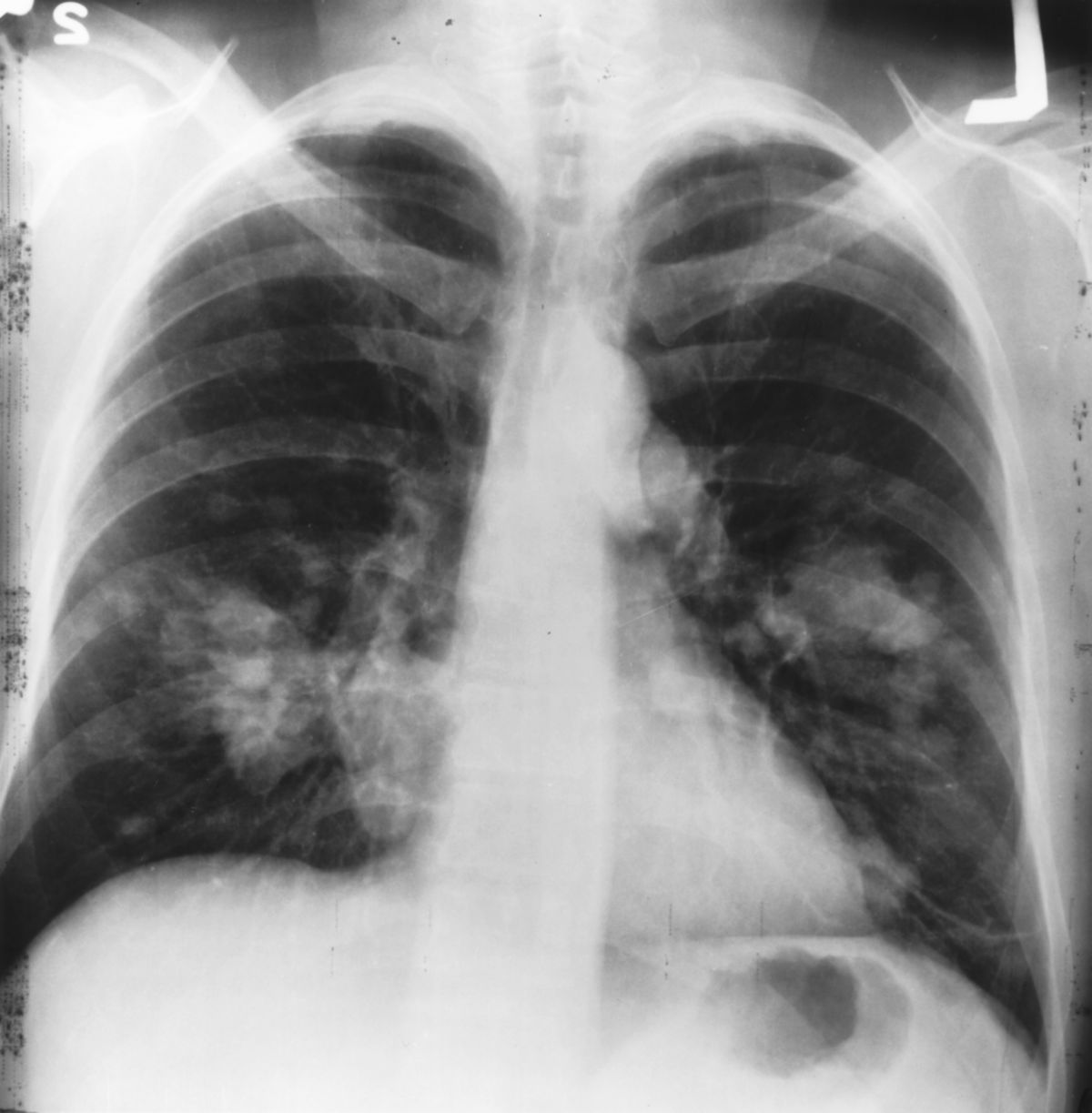
- Röntgen-Thorax: ist häufig der erste diagnostische Schritt, hat aber eine geringe Sensitivität, insbesondere für periphere Tumoren < 2 cm.
- CT-Thorax mit Kontrastmittel (inkl. Oberbauch)': ist das primäre bildgebende Verfahren zur Beurteilung von:
- Tumorgröße und Lokalisation
- mediastinaler und hilärer Lymphknoten
- Pleura- oder Brustwandinfiltration
- Leber-, Nebennierenmetastasen
- 18F-FDG-PET/CT: Standard zur systemischen Stagingdiagnostik ab Stadium ≥ IB. Verbessert die Sensitivität und Spezifität gegenüber der CT allein, insbesondere zur Detektion okkulter Metastasen und zur funktionellen Beurteilung mediastinaler Lymphknoten.
CT-Fallbeispiel
DICOM-Modelle können auf Mobilgeräten leider nicht angezeigt werden.
DICOM-Modelle können auf Mobilgeräten leider nicht angezeigt werden.
Komplementäre Bildgebung
Die kraniale MRT dient der Diagnostik von Hirnmetastasen. Es wird folgendes Vorgehen empfohlen:
- cM0 bei NSCLC: MRT des Schädels nur bei neurologischen Symptomen oder geplanter kurativer Therapie
- cM0 bei SCLC: Immer MRT des Schädels, da asymptomatische Hirnmetastasen in bis zu 20 - 30 % vorliegen
Die Skelettszintigraphie ist keine Routinediagnostik bei allen Lungenkarzinompatienten. Sie wird empfohlen, wenn:
- knochenspezifische Symptome vorliegen (z.B. Knochenschmerzen, pathologische Fraktur)
- Laborhinweise auf ossäre Metastasierung bestehen (z.B. Hyperkalzämie, erhöhte AP)
- CT oder PET/CT suspekt sind, aber keine eindeutige Beurteilung erlauben
- PET/CT nicht verfügbar ist (in diesem Fall dient die Szintigraphie der Metastasensuche)
Die Sonographie ist kein primäres Tumorsuchverfahren, sondern ein komplementäres Werkzeug zur gezielten Beurteilung von Organen oder Befunden bei begründetem Verdacht. Sie ist hilfreich in folgenden Situationen:
- Abdomensonographie: insbesondere zur Beurteilung von Lebermetastasen
- Hals-/Lymphknotensonographie: bei klinischem Verdacht auf zervikale oder supraklavikuläre Lymphknotenmetastasen. Gezielte Feinnadelaspiration (FNA) unter Ultraschallkontrolle möglich
- Thoraxsonographie: bei Pleuraerguss zur gezielten Punktion und Zytologiegewinnung oder zur Darstellung von subpleuralen Läsionen
Histologische Sicherung
Die histologische oder zytologische Sicherung der Tumordiagnose ist zwingende Voraussetzung für jede Therapieentscheidung. Die Wahl der Entnahmemethode richtet sich nach Tumorlokalisation, klinischem Zustand und Metastasierung:
- Bronchoskopie mit transbronchialer Biopsie (zentraler Tumor, sichtbar im Lumen)
- Endobronchialer Ultraschall (EBUS-TBNA) für mediastinale/hiläre Lymphknoten
- Transthorakale CT-gesteuerte Feinnadelbiopsie (periphere Tumoren)
- Thorakoskopie/Video-assistierte Resektion (VATS) bei Pleurabeteiligung
- Zytologische Verfahren: Bronchiallavage, Bürstenzytologie, Pleuraergusspunktion, ggf. EUS-FNA
Die Probenentnahme sollte ausreichend Material sicherstellen für
- histologische Subtypisierung,
- Immunhistochemie (z. B. TTF-1, p40, Napsin A),
- molekulare Analysen
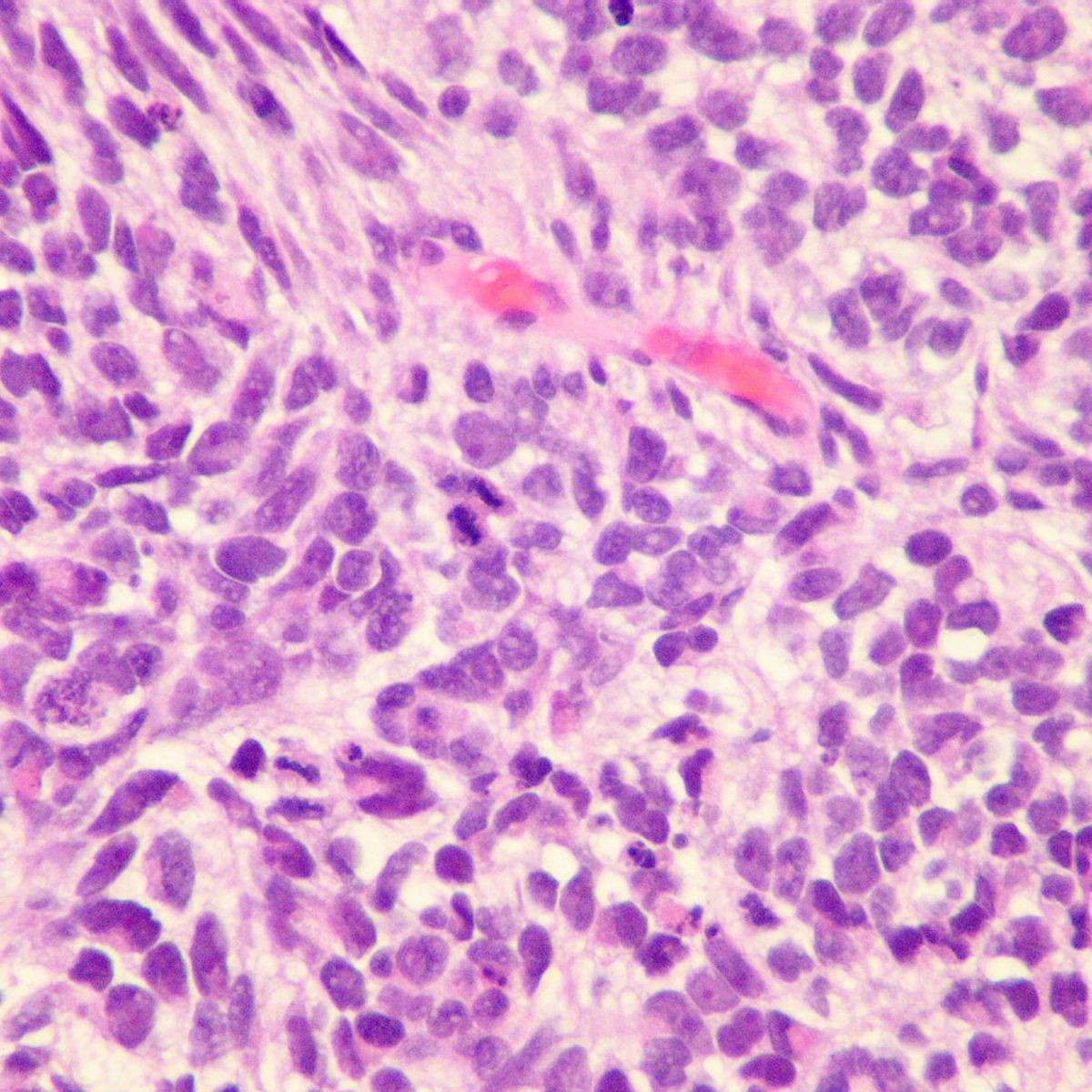
Immunhistochemie
Die Immunhistochemie ist heute integraler Bestandteil der Lungenkarzinomdiagnostik. Sie ermöglicht die sichere histologische Subtypisierung - insbesondere bei kleinen Biopsien oder zytologischen Präparaten - und stellt die Grundlage für eine gezielte molekulare Analyse dar. Während größere Resektate häufig eine morphologische Zuordnung erlauben, ist bei Stanzbiopsien eine immunhistochemische Abklärung unverzichtbar.
Die Unterscheidung von Adenokarzinom und Plattenepithelkarzinom erfolgt primär durch die Anwendung spezifischer Marker. Adenokarzinome exprimieren in der Regel TTF-1 (Thyroid Transcription Factor 1) sowie Napsin A. Plattenepithelkarzinome hingegen sind typischerweise positiv für p40, einen spezifischen Antikörper gegen das ΔNp63-Isoform. Für die Diagnostik von neuroendokrinen Tumoren - insbesondere SCLC, LCNEC und Karzinoiden - ist ein neuroendokrines Markerpanel notwendig. Hierzu gehören Chromogranin A, Synaptophysin und CD56 (NCAM). Während typische und atypische Karzinoide eine starke Expression dieser Marker mit niedriger Proliferation (Ki-67 <5 % bzw. 5–20 %) zeigen, weisen SCLC und LCNEC eine sehr hohe Proliferationsrate (Ki-67 >50–80 %) und häufig TTF-1-Positivität auf. Die Unterscheidung zwischen Karzinoid und LCNEC/SCLC erfolgt neben der Morphologie maßgeblich über den Ki-67-Index.
Ein weiterer zentraler immunhistochemischer Marker ist PD-L1 (Programmed Death Ligand 1). Dieser wird insbesondere bei NSCLC im fortgeschrittenen Stadium bestimmt, da die Expression für den Einsatz von Immuncheckpointinhibitoren richtungsweisend ist. Die Auswertung erfolgt als Tumor Proportion Score (TPS) in Prozent. Ein TPS ≥ 50 % spricht für eine hohe Immunogenität und kann eine Immunmonotherapie rechtfertigen, während bei TPS < 1 % eine kombinierte Chemoimmuntherapie bevorzugt wird.
Darüber hinaus kommen zusätzliche Marker wie CK7, CK20, CDX2, GATA3, PAX8 zur Anwendung, wenn es um die Differenzierung von primären Lungenkarzinomen versus Metastasen (z.B. aus Kolon, Mamma, Niere) geht. Insbesondere in muzinösen oder undifferenzierten Tumoren ist diese Abgrenzung essenziell.
Molekulare Analyse
Die molekularbiologische Diagnostik hat sich bei der Therapieplanung beim Lungenkarzinom fest etabliert. Sie dient der Identifikation von Treibermutationen und Genfusionen, die eine zielgerichtete Therapie ermöglichen. Ihre Durchführung ist für alle Patienten mit nicht-squamösem NSCLC im Stadium IIIB/IV oder bei Rezidiv obligat. Auch bei Plattenepithelkarzinomen wird eine molekulare Testung empfohlen, wenn besondere klinische Konstellationen vorliegen, etwa bei jüngeren, nichtrauchenden Patienten oder ungewöhnlichem Metastasierungsmuster.
Zu den wichtigsten molekularen Zielstrukturen zählen Mutationen im EGFR-Gen (insbesondere Exon 19 Deletionen und L858R in Exon 21), die mit hoher Wahrscheinlichkeit auf eine Therapie mit EGFR-Inhibitoren ansprechen. Auch ALK-Rearrangements (z.B. EML4-ALK), ROS1-Fusionen, RET-Translokationen oder NTRK-Fusionen sind therapeutisch relevant und jeweils mit spezifischen Inhibitoren behandelbar. Eine zunehmende Bedeutung gewinnt die Mutation KRAS G12C, die mit neu zugelassenen Inhibitoren gezielt adressiert werden kann. Ebenso sind MET-Exon14-Skipping-Mutationen bei etwa 3–4 % der NSCLC-Patienten nachweisbar, die mit MET-Inhibitoren behandelt werden können. Bei etwa 1 - 2 % der Patienten findet sich eine BRAF-V600E-Mutation, die ebenfalls einer gezielten Therapie zugänglich ist.
Die molekulare Diagnostik erfolgt bevorzugt über Next Generation Sequencing (NGS), da es eine parallele Analyse mehrerer Gene, Punktmutationen und Translokationen aus kleinem Probenmaterial erlaubt. Ergänzend können FISH (Fluoreszenz-in-situ-Hybridisierung) oder RT-PCR zur Detektion spezifischer Genfusionen (z.B. ALK, ROS1) herangezogen werden. Bei unzureichendem Tumormaterial oder bei Progress unter zielgerichteter Therapie kann auch eine Liquid Biopsy aus zellfreier Tumor-DNA (ctDNA) im Blut erfolgen.
Nicht zuletzt spielt die molekulare Reanalyse bei Krankheitsprogress eine wichtige Rolle. So kann bei EGFR-mutierten Tumoren unter Osimertinib der Nachweis einer T790M- oder C797S-Mutation erforderlich sein. In seltenen Fällen erfolgt auch eine histologische Transformation – etwa von Adenokarzinom zu SCLC – was eine Rebiopsie unumgänglich macht.
Die wichtigsten Marker im Überblick:
- EGFR-Mutationen: z.B. Exon 19 Deletion, L858R
- ALK-Translokationen: z.B. EML4-ALK
- ROS1-Rearrangements
- BRAF-Mutationen: z.B. V600E
- KRAS-Mutationen: z.B. G12C
- MET-Exon-14-Skipping-Mutationen
- RET-Fusionen
- HER2-Mutationen
- PD-L1-Expression: zur Bewertung der Immuntherapie-Eignung
Mediastinales Staging
Die Beurteilung des mediastinalen Lymphknotenstatus ist bei potenziell kurativen Therapiekonzepten entscheidend. Empfohlen wird dabei:
- Bei PET-positiven mediastinalen Lymphknoten: histologische Bestätigung durch EBUS-TBNA, ggf. mediastinoskopische Lymphknotenexzision
- Bei PET-negativen mediastinalen LK und zentralem Tumor: auch hier histologische Sicherung empfohlen
- Bei peripherem Tumor ohne PET-Hinweis: keine invasive Stagingmaßnahme notwendig
Weitere Besonderheiten bei SCLC
Beim kleinzelligen Lungenkarzinom ist das Ziel eine rasche Stadieneinteilung in:
- limitierte Erkrankung (LD-SCLC) – Tumor innerhalb eines Bestrahlungsfeldes
- ausgedehnte Erkrankung (ED-SCLC) – darüber hinausgehende Ausbreitung
Diagnostik umfasst CT Thorax/Abdomen, MRT Schädel, PET/CT oder Knochenszintigrafie, ggf. Liquorpunktion bei neurologischer Symptomatik. Eine molekulare Testung ist aktuell nicht standardisiert, wird aber in Studien zunehmend erprobt (z. B. bei LCNEC-ähnlichen Subtypen).
Funktionelle Untersuchungen
Vor geplanter Therapie - insbesondere Operation oder Radiochemotherapie - sollten zudem durchgeführt werden:
- Lungenfunktion (Spirometrie, Diffusionskapazität DLCO)
- Belastungstests (z.B. Treppensteigen, 6-Minuten-Gehtest, VO₂ max)
- Echokardiographie (bei kardiovaskulären Risikopatienten)
Diese Tests helfen, die operative Risikobeurteilung, die Strahlentherapietoleranz sowie die Systemtherapiefähigkeit abzuschätzen.
TNM-Klassifikation und Stadien
TNM-Klassifikation
Die Stadieneinteilung erfolgt nach der 8. Auflage der TNM-Klassifikation (UICC/IASLC). Sie beschreibt Tumorausdehnung (T), Lymphknotenbefall (N) und Fernmetastasierung (M) und ermöglicht so die Zuordnung zu einem klinischen (cTNM) oder pathologischen (pTNM) Stadium.
| T-Kategorie | Definition |
|---|---|
| Tis | Carcinoma in situ |
| T1 | Tumor ≤ 3 cm, umgeben von Lungengewebe oder viszeraler Pleura, ohne Invasion des Hauptbronchus |
| |
| T2 | > 3 bis ≤ oder Tumor mit einem der folgenden Merkmale:
|
| |
| T3 | Tumor > 5 cm bis ≤ 7 cm oder Tumor mit einem der folgenden Merkmale:
|
| T4 | Tumor > 7 cm oder Tumor mit einem der folgenden Merkmale:
|
| N-Kategorie | Definition |
|---|---|
| N0 | keine regionären Lymphknotenmetastasen |
| N1 | Metastasen in ipsilateralen peribronchialen und/oder hilären Lymphknoten, einschließlich direkter Invasion |
| N2 | Metastasen in ipsilateralen mediastinalen und/oder subkarinalen Lymphknoten |
| N3 | Metastasen in kontralateralen mediastinalen, kontralateralen hilären, ipsilateralen oder kontralateralen supraklavikulären oder skalenen Lymphknoten |
| M-Kategorie | Definition |
|---|---|
| M0 | Keine Fernmetastasen |
| M1a | Separate Tumorknoten im kontralateralen Lungenlappen oder Tumor mit pleuralen oder perikardialen Noduli oder malignem Pleura- oder Perikarderguss |
| M1b | Einzelne Fernmetastase in einem extrathorakalen Organ |
| M1c | Multiple Fernmetastasen in einem oder mehreren extrathorakalen Organen |
Stadieneinteilung
Die Stadieneinteilung basiert auf der Kombination der T-, N- und M-Kategorien und ist wie folgt definiert:
| Stadium | Definition | |||
|---|---|---|---|---|
| 0 | Tis | N0 | M0 | |
| I | IA1 | T1a | N0 | M0 |
| IA2 | T1b | |||
| IA3 | T1c | |||
| IB | T2a | |||
| II | IIA | T2 | N0 | M0 |
| IIB | T1-2 | N1 | ||
| T3 | N0 | |||
| III | IIIA | T1-2 | N2 | M0 |
| T3 | N1 | |||
| T4 | N0-1 | |||
| IIIB | T3 | N2 | M0 | |
| T4 | ||||
| IIIC | T1-T4 | N3 | ||
| IV | IVA | T1-T4 | N1-N3 | M1a-M1b |
| IVB | T1-T4 | N1-N3 | M1c | |
Therapieoptionen
Das Bronchialkarzinom kann durch Operation, Radiotherapie bzw. Radiochirurgie ("Cyber-Knife"), Systemtherapie (Chemo-, Immun- und zielgerichtete Therapie) behandelt werden.
Chirurgische Verfahren
Indikationen
Die chirurgische Resektion ist die zentrale kurative Behandlungsoption beim NSCLC in frühen bis intermediären Stadien (I bis selektiv IIIA). Sofern eine vollständige Entfernung (R0-Resektion) möglich ist, bietet sie die besten Langzeitergebnisse. Ziel der Operation ist die vollständige Entfernung des Tumors unter Mitnahme des zugehörigen Lungenlappens bzw. Lungenflügels sowie eine systematische mediastinale Lymphknotendissektion. Auch bei anderen histologischen Subtypen (z.B. LCNEC oder Karzinoid) ist die Operation häufig Mittel der ersten Wahl – allerdings unter differenzierten Voraussetzungen. In selektierten Fällen (v.a. Stadium IIIA N2) kann eine chirurgische Resektion nach erfolgreicher neoadjuvanter Chemotherapie oder Radiochemotherapie erwogen werden. Voraussetzung ist eine Rückbildung der mediastinalen Lymphknotenmetastasen (Downstaging) und die Möglichkeit einer R0-Resektion. Auch nach zielgerichteter oder immunonkologischer Therapie (z. B. bei initial inoperablem Stadium III/IV mit Ansprechen) kann eine Salvage-Resektion möglich sein.
Kontraindikationen
Kontraindikationen sind:
- mediastinale N3-Lymphknoten oder Fernmetastasen (M1)
- beidseitiger Tumorbefall
- funktionell Inoperabilität
Verfahren
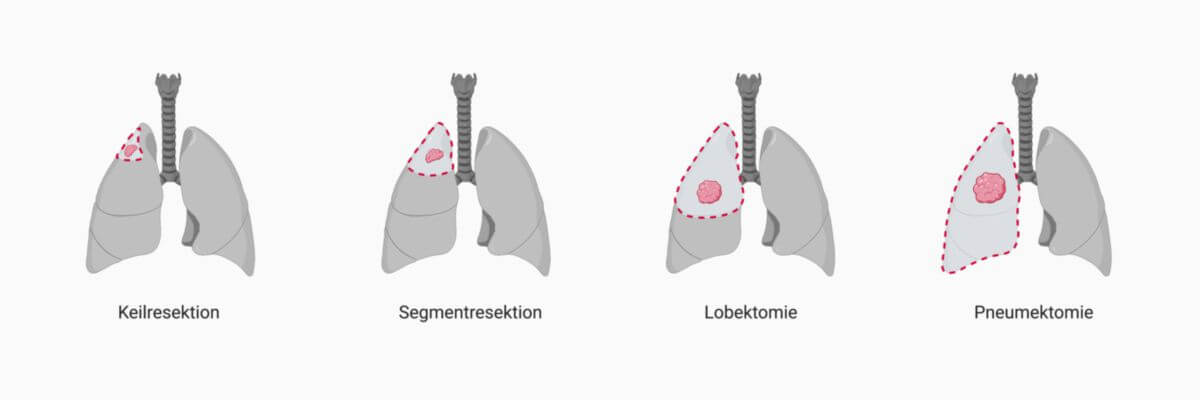
Der Goldstandard ist die Lobektomie mit systematischer Lymphknotendissektion. Weitere Optionen sind:
- Atypische Resektionen/Keilresektionen: nur bei sehr kleinen Tumoren (<2 cm) und Komorbidität, mit erhöhtem Lokalrezidivrisiko
- Segmentresektionen: Alternative bei kleinen Tumoren (T1a/b), insb. bei eingeschränkter Lungenfunktion (zunehmend empfohlen)
- Pneumonektomie: bei zentralen Tumoren mit Ausdehnung über die Lappenebene hinaus; mit erhöhtem Risiko, insbesondere rechts
- Sleeve-Resektion: bronchus- oder gefäßerhaltende Technik bei zentralem Tumor, bessere postoperative Funktion als Pneumonektomie
- VATS (Video-assistierte Thorakoskopie): minimalinvasive Lobektomie zunehmend Standard bei T1-T2-Tumoren ohne Infiltration
Die systematische Lymphadenektomie umfasst mindestens alle ipsilateralen mediastinalen (N2) und hilären/peribronchialen (N1) Stationen. Sie dient der präzisen Stadieneinteilung und verbessert möglicherweise die onkologische Kontrolle.
Prognose nach Operation
Die 5-Jahres-Überlebensraten liegen je nach Stadium bei:
- Stadium I: 70–90 %
- Stadium II: 40–60 %
- Stadium IIIA (reseziert): 20–40 %
Eine R0-Resektion (mikroskopisch tumorfreie Resektionsränder) ist der wichtigste prognostische Faktor.
Strahlentherapie
Die Strahlentherapie hat beim Lungenkarzinom eine zentrale therapeutische Rolle - sowohl in kurativer als auch in palliativer Intention. Sie kommt zum Einsatz, wenn eine Operation nicht möglich oder nicht indiziert ist, bei lokal fortgeschrittener Erkrankung im Rahmen multimodaler Konzepte, oder zur Symptomkontrolle bei metastasierten Tumoren. Durch technische Fortschritte wie die stereotaktische Bestrahlung (SBRT/SABR), moderne Bildführung (IGRT), Atemgating oder intensitätsmodulierte Radiotherapie (IMRT) ist heute eine hochpräzise, organerhaltende Behandlung möglich.
Indikationen
Die Strahlentherapie ist in einer Vielzahl von Situationen einsetzbar, z.B.
- Stadium I NSCLC, wenn der Patient funktionell inoperabel ist oder die Operation ablehnt
- Stadium IIIA/B NSCLC, wenn keine R0-Resektion möglich ist oder primär inoperabel
- Kombiniert mit simultaner Chemotherapie (Radiochemotherapie) – bei lokal fortgeschrittener Erkrankung (Stadium III)
- Postoperativ adjuvant, bei inkompletter Resektion (R1/R2) oder befallenen N2-Lymphknoten
- SCLC im Stadium LD (limited disease) – Standard: Radiochemotherapie
- Palliative Radiotherapie bei Obstruktionen großer Atemwege, Hämoptysen, Schmerzen bei Knochenmetastasen oder ZNS-Metastasen (Ganzhirnbestrahlung oder stereotaktische Radiochirurgie).
In diesen Fällen ist die Strahlentherapie häufig die einzige kurative Option oder Teil eines multimodalen Behandlungspfads.
Verfahren
- Stereotaktische Bestrahlung (SBRT/SABR): Bei Patienten mit Stadium I NSCLC, die nicht operiert werden können, stellt die stereotaktische Körperbestrahlung (SBRT) heute den kurativen Standard dar. Sie ermöglicht eine hochdosierte, hypofraktionierte Behandlung in wenigen Sitzungen mit exzellenter lokaler Kontrolle (> 90 % bei T1-Tumoren). Voraussetzung ist eine genaue Tumorlokalisation ohne Lymphknotenbefall. Die SBRT wird bei peripheren Tumoren bevorzugt eingesetzt. Zentrale Tumoren erfordern modifizierte Fraktionierungen wegen erhöhtem Risiko für bronchopulmonale Komplikationen.
- Konventionelle fraktionierte Radiotherapie: Bei lokal fortgeschrittenem NSCLC (Stadium III) oder bei SCLC (LD-SCLC) erfolgt die Bestrahlung in konventionellen Fraktionen, typischerweise simultan zur Chemotherapie. Die simultane Radiochemotherapie ist dabei der sequentiellen überlegen und Standard bei gutem Allgemeinzustand.
- Prophylaktische kraniale Bestrahlung (PCI): Beim SCLC mit Ansprechen auf Erstlinientherapie wird eine prophylaktische Ganzhirnbestrahlung durchgeführt, um Hirnmetastasen zu verhindern. Die Indikation wird heute selektiver gestellt, insbesondere bei älteren oder kognitiv gefährdeten Patienten. Eine engmaschige MRT-Kontrolle ist eine Alternative.
Systemtherapie
Die systemische Therapie bildet insbesondere in den fortgeschrittenen Stadien die therapeutische Hauptsäule beim Lungenkarzinom. Während in früheren Jahrzehnten die klassische Chemotherapie die dominierende Modalität war, hat sich das Spektrum heute erheblich erweitert: Checkpoint-Inhibitoren und zielgerichtete Therapien sind in der Erstlinientherapie fest etabliert. Auch in kurativen Situationen (adjuvant, neoadjuvant, konsolidierend) gewinnt die Systemtherapie zunehmend an Bedeutung. In der klinischen Realität werden Therapien oft kombiniert oder sequenziell eingesetzt (z.B. Chemo- und Immuntherapie).
Chemotherapie
Die klassische Chemotherapie wird insbesondere eingesetzt
- bei SCLC (z.B. Cisplatin + Etoposid) als Standard
- bei fortgeschrittenem NSCLC ohne therapierbare Mutation und ohne hohe PD-L1-Expression
- in Kombination mit Immuntherapie bei niedriger PD-L1-Expression
- adjuvant (postoperativ) bei NSCLC Stadium II–IIIA
- neoadjuvant zur Tumorverkleinerung vor OP oder Radiatio
Beim NSCLC sind die gebräuchlichsten Therapieschemata:
- Cisplatin + Pemetrexed (nicht-squamös)
- Cisplatin + Gemcitabin (squamös)
- Alternativen: Carboplatin + Paclitaxel/Nab-Paclitaxel, Docetaxel
- Adjuvant: Cisplatin + Vinorelbin (Standard)
Die Wahl zwischen Cisplatin und Carboplatin erfolgt nach Komorbiditäten und Organfunktion. Cisplatin ist wirksamer, aber toxischer. Eine Reduktion auf Carboplatin ist bei eingeschränkter Nierenfunktion, Alter oder schlechter Performance sinnvoll.
Immuntherapie
Die Immuncheckpointinhibition ist heute fester Bestandteil der Therapie bei NSCLC – sowohl allein (bei hoher PD-L1-Expression) als auch in Kombination mit Chemotherapie. Checkpointinhibitoren binden an PD-1 (z.B. Nivolumab, Pembrolizumab) oder PD-L1 (z.B. Atezolizumab, Durvalumab) und reaktivieren tumorinfiltrierende T-Zellen.
Typische Anwendungsgebiete sind:
- Erstlinie NSCLC Stadium IV:
- PD-L1 ≥50 %: Pembrolizumab als Monotherapie
- PD-L1 <50 %: Kombinierte Chemoimmuntherapie (z.B. mit Carboplatin + Pemetrexed + Pembrolizumab)
- Stadium III (nicht resektabel): Konsolidierung mit Durvalumab nach simultaner Radiochemotherapie
- SCLC extensive disease: Kombinierte Erstlinientherapie mit Carboplatin + Etoposid + Atezolizumab
Zielgerichtete Therapien
Zielgerichtete Therapien (TKIs, Fusionstherapien) sind bei NSCLC mit nachgewiesener molekularer Alteration heute Standard der Erstlinientherapie. Sie zeigen meist hohe Ansprechraten (> 70 %) und gute Verträglichkeit. Die wichtigsten Zielstrukturen sind:
- EGFR (Exon 19, 21): Osimertinib, Afatinib
- ALK-Fusion: Alectinib, Lorlatinib, Brigatinib
- ROS1-Fusion: Entrectinib, Crizotinib
- RET-Fusion: Selpercatinib, Pralsetinib
- NTRK-Fusion: Larotrectinib, Entrectinib
- METex14: Capmatinib, Tepotinib
- BRAF V600E: Dabrafenib + Trametinib
- KRAS G12C: Sotorasib, Adagrasib
Ablative Verfahren
Ablative Verfahren bezeichnen primär interventionell-radiologische, lokaltherapeutische Maßnahmen zur gezielten Zerstörung von Tumorgewebe ohne chirurgische Resektion. Sie kommen v.a. dann zum Einsatz, wenn eine Operation nicht möglich oder nicht gewünscht ist, z.B. aufgrund von Komorbiditäten, Alter oder Ablehnung durch den Patienten. Auch in palliativen oder oligometastatischen Situationen gewinnen sie an Bedeutung. Ablationen können kurativ intendiert sein (z.B. bei T1-Tumoren) oder symptomatisch (z. B. Schmerzreduktion bei Knochenmetastasen).
Radiofrequenzablation und Mikrowellenablation
Die gebräuchlichsten Verfahren sind die Radiofrequenzablation (RFA) und die Mikrowellenablation (MWA). Beide basieren auf der gezielten Applikation von Hitze über eine in den Tumor eingeführte Sonde. Bei der RFA wird hochfrequenter Wechselstrom eingesetzt, bei der MWA Mikrowellenenergie, die zu einer schnelleren und gleichmäßigeren Erwärmung des Gewebes führt. Beide Verfahren bewirken eine Koagulationsnekrose des Tumorgewebes. Die Indikation besteht vor allem bei peripheren NSCLC-Tumoren mit einem Durchmesser unter drei Zentimetern, wenn keine chirurgische oder strahlentherapeutische Alternative möglich ist. Auch bei einzelnen pulmonalen Metastasen im Rahmen einer oligometastatischen Erkrankung oder bei palliativem Behandlungsziel – etwa bei Tumorblutung oder Tumorwachstum mit Beschwerden – kann eine Ablation erwogen werden.
Voraussetzung für eine thermische Ablation ist die Möglichkeit einer sicheren perkutanen Zugänglichkeit unter CT-Kontrolle sowie eine ausreichend stabile Lage der Läsion. Zentrale Tumoren sind aufgrund der Nähe zu großen Bronchien und Gefäßen mit einem deutlich höheren Risiko für Komplikationen verbunden und gelten als relative Kontraindikation. Vorteile der Verfahren sind ihre minimalinvasive Durchführung, die meist gute Verträglichkeit, die Möglichkeit zur ambulanten oder kurzstationären Behandlung sowie die Wiederholbarkeit. Als häufigste Komplikation gilt der Pneumothorax; auch Blutungen, Fieber oder pleuritische Beschwerden können auftreten. Die Effektivität nimmt bei Tumoren über drei Zentimeter deutlich ab, zudem gestaltet sich die Bildgebung zur Verlaufskontrolle durch postinterventionelle Nekroseränder häufig schwierig.
Kryoablation
Ein alternatives Verfahren stellt die Kryoablation dar, bei der Tumorgewebe gezielt durch Vereisung mit Argon- oder Stickstoffgas zerstört wird. Die Methode erlaubt auch eine Anwendung in Gefäßnähe, da der sogenannte „heat-sink effect“, der bei der RFA zur unvollständigen Ablation führen kann, entfällt. Insbesondere bei knöchernen Metastasen oder in zentraleren Tumorlagen kann die Kryoablation eine Option darstellen. Sie ist allerdings aufwendiger, mit längerer Prozedurzeit verbunden und ebenfalls nicht frei von Komplikationen.
Bronchoskopisch-ablative Verfahren
Bei zentral gelegenen Tumoren mit endobronchialer Obstruktion kommen zunehmend bronchoskopisch-ablative Verfahren zum Einsatz. Dazu zählen die Argon-Plasma-Koagulation (APC), Lasertherapie (z.B. Nd:YAG-Laser), Kryorekanalisation oder thermische Dampfapplikation. Diese Verfahren sind in erster Linie palliativ und dienen der Wiederherstellung der Ventilation, der Behandlung von Hämoptysen oder der Reduktion tumorbedingter Infektionen durch poststenotische Atelektasen. Sie können alleine oder in Kombination mit systemischer Therapie oder Radiatio eingesetzt werden.
Tumorembolisation
In spezialisierten Zentren werden auch interventionell-radiologische Tumorembolisationen durchgeführt. Hierbei handelt es sich meist um experimentelle Ansätze, wie die transarterielle Embolisation (TAE) oder Chemoembolisation (TACE) über bronchiale Arterien, die bei vaskularisierten Tumoren zu einer lokalen Tumornekrose führen sollen.
Supportive Therapie und Palliativmedizin
Supportiv- und Palliativmaßnahmen sind ein integraler Bestandteil der Therapie beim Lungenkarzinom - unabhängig davon, ob eine kurative oder palliative Behandlung verfolgt wird. Gerade angesichts der häufig fortgeschrittenen Diagnosezeitpunkte, der oft rasch progredienten Krankheitsverläufe und der komplexen Symptome ist ein frühzeitiger palliativmedizinischer Ansatz zentral für Lebensqualität, Symptomkontrolle und Therapieadhärenz. Ziel der supportiven Therapie ist es, die Nebenwirkungen onkologischer Behandlungen zu lindern und die Funktionsfähigkeit der Patienten zu erhalten. Die palliative Therapie hingegen richtet sich primär an unheilbar erkrankte Personen mit dem Ziel, belastende Symptome zu kontrollieren und die Lebensqualität zu maximieren.
Dyspnoe
Ein zentrales Symptom beim Lungenkarzinom ist die Dyspnoe, die durch tumorbedingte Atelektasen, Pleuraergüsse, lymphangitische Ausbreitung, Bronchusobstruktion oder diffuse Infiltration verursacht werden kann. Therapeutisch kommen hier neben kausalen Maßnahmen (Drainage, Bestrahlung, systemische Therapie) auch pharmakologische Mittel wie niedrig dosierte Opioide (z.B. Morphin in niedriger Dosis) oder anxiolytische Medikamente (z.B. Lorazepam) zum Einsatz. Bei Hypoxie kann eine Sauerstofftherapie lindernd wirken. Bei Pleuraergüssen ist die gezielte Punktion oder die Anlage einer Pleuradrainage eine effektive Maßnahme. Bei rezidivierenden Ergüssen kann auch eine Talkum-Pleurodese oder ein permanenter Katheter sinnvoll sein.
Schmerzen
Schmerzen sind bei fortgeschrittener Erkrankung häufig, etwa durch Tumorinfiltration der Brustwand, Rippen, Plexus brachialis oder Knochenmetastasen. Die Therapie folgt dem WHO-Stufenschema der Schmerztherapie. Dabei kommen NSAR, Opioide, Kortikosteroide (z.B. bei Kapselschmerz oder ZNS-Metastasen) sowie adjuvante Substanzen wie Pregabalin oder Amitriptylin zum Einsatz. Die interdisziplinäre Schmerztherapie – gegebenenfalls auch unter Einsatz interventioneller Verfahren – sollte frühzeitig etabliert werden.
Fatigue
Ein häufig unterschätztes, aber sehr belastendes Symptom ist Tumorfatigue, das als tumorassoziiertes Erschöpfungssyndrom nicht nur physisch, sondern auch kognitiv und emotional beeinträchtigt. Hier sind edukative Maßnahmen, körperliche Aktivität, psychosoziale Unterstützung sowie gegebenenfalls der Einsatz von stimulierenden Medikamenten (z.B. Methylphenidat) in Ausnahmefällen sinnvoll. Ebenso wichtig ist die Behandlung sekundärer Ursachen wie Anämie, Infektionen oder metabolischer Entgleisungen.
Psychoonkologische Betreuung
Im Rahmen der palliativen Versorgung kommt der psychoonkologischen Betreuung eine zentrale Rolle zu. Angst, depressive Symptome, Krankheitsverarbeitung und soziale Isolation erfordern eine professionelle psychologische Mitbetreuung, idealerweise unter Einbindung von Angehörigen. Die frühzeitige Integration von palliativmedizinischen Diensten bereits ab der Erstdiagnose einer fortgeschrittenen Erkrankung verbessert nicht nur die Lebensqualität, sondern in mehreren Studien auch das Überleben.
Ernährung
Bei fortgeschrittenem Tumorleiden ist auch die Ernährungssituation zu berücksichtigen. Viele Patienten entwickeln eine Tumorkachexie mit ungewolltem Gewichtsverlust, Inappetenz und Sarkopenie. Eine frühzeitige Ernährungsberatung, kalorisch dichte Kost, orale Supplemente oder in Einzelfällen enterale oder parenterale Ernährung können hier hilfreich sein. Pharmakologische Appetitanreger wie Kortikosteroide oder Cannabinoide kommen selektiv zum Einsatz.
End-of-life-Versorgung
Wenn Tumorkontrolle nicht mehr möglich ist und der Zustand des Patienten sich verschlechtert, rückt die Symptomkontrolle, die spirituelle Begleitung und die Einbeziehung der Angehörigen in den Vordergrund. Vorausverfügungen, Patientenverfügungen, Gespräche über Therapieziele, Notfallplanung und das rechtzeitige Beenden unnötiger oder belastender Maßnahmen gehören zu einer verantwortungsvollen Versorgung in dieser Phase.
Stadienbasierte Therapieplanung
Kurative Therapien sind typischerweise den Stadien I bis selektiv IIIA vorbehalten. Ab Stadium IIIB/IV steht in der Regel eine systemische Therapie im Vordergrund, wobei auch in fortgeschrittenen Stadien lokale Therapien zunehmend selektiv eingesetzt werden.
Stadium I
Stadium I beschreibt einen auf die Lunge begrenzten Tumor ≤ 5 cm ohne Lymphknotenbefall oder Fernmetastasen. In diesen Fällen besteht grundsätzlich die Indikation zur kurativen Therapie, die in erster Linie chirurgisch erfolgt. Standardverfahren ist die Lobektomie mit systematischer mediastinaler Lymphadenektomie. Bei sehr kleinen Tumoren (T1a) oder funktionellen Einschränkungen sind Segmentresektionen zunehmend als onkologisch gleichwertig anerkannt.
Patienten mit funktioneller Inoperabilität oder Ablehnung der Operation erhalten eine stereotaktische Radiotherapie (SBRT). Diese erreicht lokale Kontrollraten von über 90 % und gilt als gleichwertige Alternative in der inoperablen Situation. Eine systemische Therapie ist im Stadium I nicht indiziert. Adjuvante Chemotherapie oder Immuntherapie sind bei pT1-2 N0 nicht Standard.
Stadium II
Im Stadium II liegt entweder ein größerer Tumor (>4 cm), ein Befall ipsilateraler hilärer oder peribronchialer Lymphknoten (N1) oder ein Tumor mit invasivem Wachstum (T3 N0) vor. Auch in diesem Stadium ist das Therapieziel kurativ, sofern die funktionellen und anatomischen Voraussetzungen gegeben sind.
Primäre Therapieoption ist die chirurgische Resektion, in der Regel als Lobektomie. Ergänzend erfolgt bei allen Patienten mit Stadium II eine adjuvante Chemotherapie auf Cisplatinbasis (z. B. Cisplatin + Vinorelbin oder Pemetrexed), da diese das krankheitsfreie und Gesamtüberleben signifikant verbessert. In Fällen mit hohem Risiko (z. B. T4, grenzwertiger Lymphknotenbefall) kann zusätzlich eine adjuvante Immuntherapie mit Atezolizumab nach molekularer Charakterisierung (kein EGFR+, kein ALK+) erfolgen.
Für inoperable Patienten ist eine definitive Radiotherapie oder Radiochemotherapie eine mögliche Option. Bei Tumoren ohne N1/N2 kann auch eine SBRT erwogen werden, bei guter Lokalisation.
Stadium III
Stadium III ist eine heterogene Gruppe, die durch lokale Tumorausdehnung (T4), Lymphknotenbefall auf mediastinaler Ebene (N2) oder kontralateral (N3) gekennzeichnet ist, jedoch ohne Fernmetastasierung. Eine differenzierte, multimodale Therapie ist hier Standard und erfordert interdisziplinäre Tumorkonferenzentscheidungen.
In Stadium IIIA mit begrenztem N2-Befall (z.B. single-station, minimal befallen) kann eine neoadjuvante Chemotherapie oder Radiochemotherapie mit anschließender Resektion sinnvoll sein, sofern eine R0-Resektion erreichbar ist. Alternativ ist eine definitive Radiochemotherapie indiziert.
In den meisten Fällen (v.a. IIIB/IIIC, multistationäres oder bilaterales N2/N3) wird eine definitive simultane Radiochemotherapie empfohlen. Bei Ansprechen ist eine konsolidierende Immuntherapie mit Durvalumab für 12 Monate etabliert und verbessert das Gesamtüberleben signifikant.
Eine Operation ohne vorherige systemische Therapie ist in Stadium IIIA–C heute obsolet. Auch hier kann bei ausgewählten Patienten eine molekulare Testung sinnvoll sein, insbesondere zur Planung von neoadjuvanten Immunchemotherapien (z.B. bei hohem PD-L1).
Stadium IV
Stadium IV ist durch Fernmetastasen außerhalb des Thorax (M1b/M1c) oder pleurale/perikardiale Metastasierung (M1a) definiert. Hier steht die Systemtherapie im Vordergrund, wobei zunehmend individualisierte Konzepte zur Anwendung kommen. Eine Kurativität ist in der Regel nicht mehr möglich, aber durch gezielte Therapien und lokale Maßnahmen sind langfristige Krankheitskontrolle und symptomatische Verbesserung erreichbar.
Die Therapieentscheidung richtet sich nach:
- molekularem Profil (EGFR, ALK, ROS1, MET, BRAF, RET, NTRK, KRAS)
- PD-L1-Expression
- Metastasierungsmuster (oligometastatisch vs. diffus)
- Allgemeinzustand (ECOG-Performance)
Bei nachgewiesener zielgerichteter Mutation ist eine TKI-Therapie (z.B. Osimertinib, Alectinib) Standard. Bei PD-L1 ≥ 50 % ohne Mutation ist eine Immunmonotherapie (Pembrolizumab) möglich, alternativ Chemo-Immun-Kombination. Bei PD-L1 < 50 % erfolgt primär eine Kombinationsbehandlung mit Chemotherapie und Immuntherapie.
In ausgewählten Fällen mit oligometastatischer Erkrankung (z.B. einzelne Hirn- oder Nebennierenmetastase) kann zusätzlich eine lokale ablative Therapie (Operation oder SBRT) durchgeführt werden – im Rahmen eines „local consolidative approach“.
Palliative Maßnahmen (Strahlentherapie, Schmerztherapie, Bronchialinterventionen) sind zentral und sollen integrativ geplant werden. Ziel ist eine maximale Lebensqualität bei bestmöglicher Tumorkontrolle.
Subtyp-spezifische Therapien
Für Details siehe Therapie des:
Quiz
Quellen
Weblinks
- Lung Cancer auf Cancer.gov
- S3-Leitlinie Lungenkarzinom, Version 4.0, 04/2025
Bildquellen
- Bildquelle Quiz: ©Robina Weermeijer / Unsplash
- Bildquelle DICOM-Viewer Lungentumor: Armato et al., (2015). Data From LIDC-IDRI [Data set]. The Cancer Imaging Archive. CC BY 3.0
- Bildquelle DICOM-Viewer Bronchialkarzinom: Datensatz freundlicherweise zur Verfügung gestellt durch die Klinik für diagnostische und interventionelle Radiologie, St. Vinzenz Hospital Köln