Morbus Perthes
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
Loslegennach dem deutschen Chirurgen Georg Clemens Perthes (1869–1927)
Synonyme: Morbus Legg-Calvé-Perthes, Calvé-Legg-Perthessche Krankheit, Perthes-Krankheit, Osteochondrosis deformans coxae, juvenile Hüftkopfnekrose, idiopathische kindliche Hüftkopfnekrose
Englisch: Legg-Calvé-Perthes disease, Perthes disease
Definition
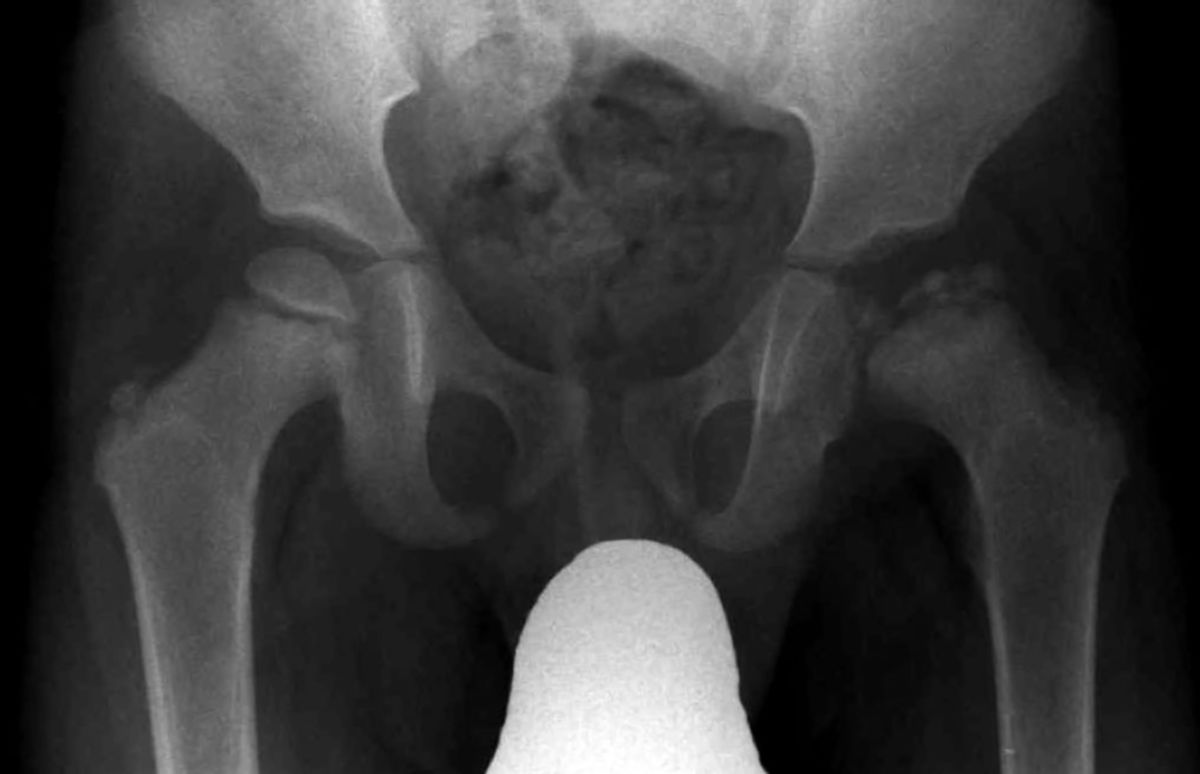
Der Morbus Perthes ist eine im Kindesalter auftretende, idiopathische, aseptische Knochennekrose des Caput femoris.
Epidemiologie
Das Verhältnis Jungen zu Mädchen beträgt etwa 4:1. Das Manifestationsalter liegt zwischen dem 4. und 8. Lebensjahr. Meistens ist ein Morbus Perthes einseitig, eine doppelseitige Erkrankung findet sich jedoch bei bis zu 20 % der Betroffenen. Die Inzidenz des Morbus Perthes beträgt in Europa ca. 10 zu 100.000.
Ätiologie
Die Ätiologie des Morbus Perthes ist derzeit (2026) unklar. Als Auslöser diskutiert werden:
- Anomalien der Gefäßversorgung im Hüftkopfbereich
- repetitive Mikrotraumen durch übermäßige Belastung der Hüfte
- Gerinnungsstörungen: Faktor-V-Leiden-Mutation, Faktor-VIII-Erhöhung
Bei der familiären Form liegen Missense-Mutationen im COL2A1-Gen vor.
Pathogenese
Ischämisch bedingt kommt es im Initialstadium zu einer subchondralen Nekrose des Knochenkernes in der Epiphyse. Im Rahmen des Nekroseabbaus tritt ein Gelenkerguss und eine Wachstumsstörung des Femurkopfes auf. Röntgenologisch erscheint der Gelenkspalt zu weit.
Nachfolgend kommt es zu Kondensation und Fragmentation des Knochenkernbereichs. In der Reparationsphase erfolgt der Wiederaufbau des Knochenkernes. Im Endstadium liegt das Ausheilungsergebnis vor. Dabei kann je nach Verlauf ein normaler Femurkopf oder aber ein variabel deformierter, funktionell beeinträchtigter Femurkopf bestehen.
Der Krankheitsverlauf ist geprägt durch Nekrose, Wiederaufbau und die im Rahmen des Wiederaufbaus stattfindende Deformierung. Ist die Epiphysenfuge mitbetroffen, können ernsthafte Wachstumsstörungen resultieren.
Klinik
Ein Morbus Perthes tritt symptomatisch durch Schmerzen in Hüfte und Knie in Erscheinung. Betroffene Patienten hinken und ermüden schnell beim Gehen. In fortgeschrittenen Fällen kan es zu einer Hinge Abduction kommen.
Bei der klinischen Prüfung des Bewegungsausmaßes sind Innenrotation und Abduktion meist schmerzhaft und eingeschränkt. Wird eine frühe Diagnose verfehlt, kann es infolge der nekrotisch bedingten Deformierung bereits zu Beinlängendifferenzen gekommen sein.
Diagnostik
Diagnostischer Standard sind Röntgenaufnahmen (Beckenübersichtsaufnahme, Aufnahme nach Lauenstein). In der frühen Phase können im MRT auch kleinste Veränderungen festgestellt werden. Mit der Sonographie lässt sich ein Gelenkerguss im Hüftgelenk nachweisen.
Viererzeichen
Das Viererzeichen beschreibt die Unfähigkeit eines Patienten, das Bein in einer Flexionsstellung von ca. 45° im Hüft- und 90° im Kniegelenk so abzuspreizen, dass die Außenseite des Knies im Liegen (nahezu) die Unterlage der Untersucherliege berührt. Bei gesunden Patienten wird durch die Einnahme der beschriebenen Haltung von oben betrachtet eine 4 beschrieben. Das Viererzeichen ist dann positiv, wenn das flektierte Knie nicht oder zumindest nicht annähernd die Untersucherauflage berührt, weil im erkrankten Hüftgelenk die Abduktion bei gleichzeitiger Außenrotation eingeschränkt ist. Wie fast alle orthopädischen Testverfahren ist das Viererzeichen nur im Seitenvergleich aussagekräftig.
Radiologische Klassifikationen
Anhand der Röntgenaufnahmen kann eine prognostisch bedeutsame Klassifikation nach mehreren Klassifikationssystemen vorgenommen werden. Gebräuchlich sind Klassifikationen nach Catterall, Herring und Salter.
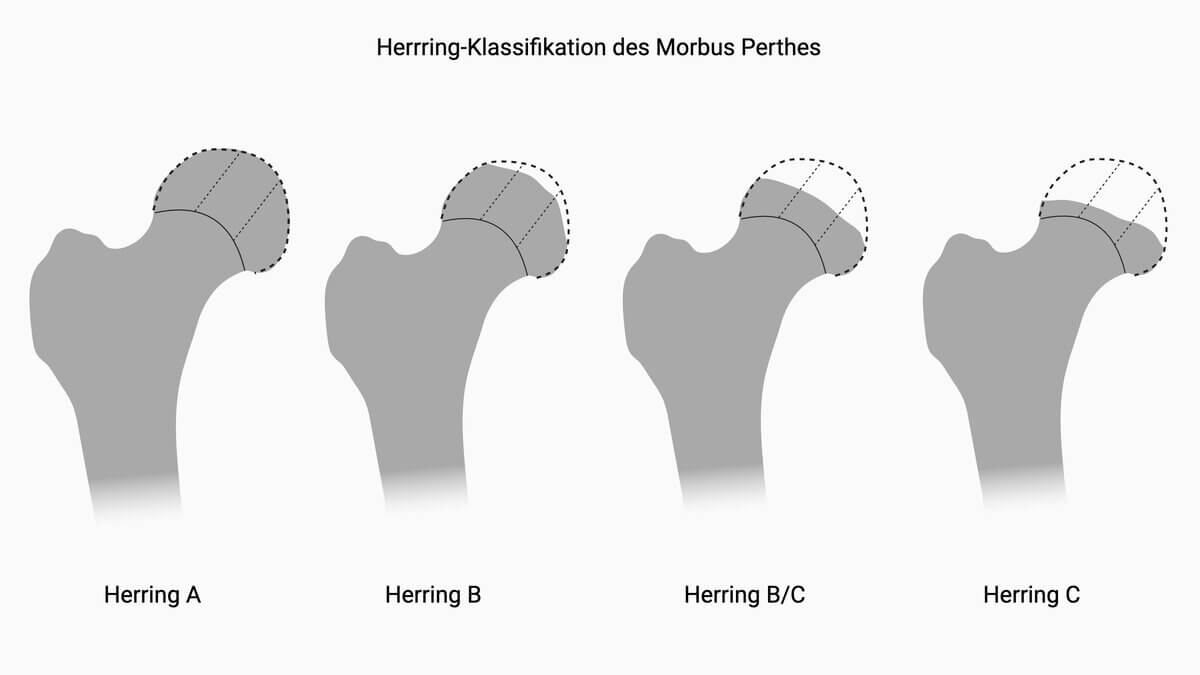
Klassifikation nach Herring
Die Lateral-Pillar-Klassifikation nach Herring nimmt die Höhe der lateralen Epiphyse als Kriterium:
- Typ A: Laterale Säule der Epiphyse besitzt eine normale Höhe
- Typ B: Die laterale Epiphyse ist um weniger als die Hälfte höhengemindert
- Typ B/C: Die laterale Epiphyse ist um etwa die Hälfte höhengemindert
- Typ C: Die Höhenminderung der lateralen Epiphyse übertrifft die Hälfte.
Klassifikation nach Waldenström
Die Klassifikation nach Waldenström teilt den Morbus Perthes wie folgt ein:
- Initialstadium: Wachstumsrückstand, Gelenkspaltvergrößerung, ggf. Gelenkerguss
- Kondensationsstadium: Sklerosierung (Verdichtung) der Epiphyse (¼–½ Jahr nach Erkrankungsbeginn)
- Fragmentationsstadium: Abbau der Knochenstruktur mit scholligem Zerfall (nach ca. 1 Jahr)
- Regenerationsstadium bzw. Reparationsstadium: Reparation mit Wiederaufbau der Knochensubstanz (nach 2–3 Jahren)
- Ausheilungsstadium bzw. Endstadium: Abschluss des knöchernen Umbaus mit Restitutio ad integrum oder Fixierung der Deformität
Klassifikation nach Catterall
Die Catterall-Klassifikation erfolgt nach Ausmaß der Epiphysenbeteiligung:
- Typ I: keine subchondrale Frakturlinie, nur der vordere Anteil der Epiphyse ist betroffen
- Typ II: Epiphyse ist bis zur Hälfte betroffen
- Typ III: Es liegt ein größeres nichtvaskularisiertes Fragment vor, die Epiphyse ist zu 3/4 betroffen
- Typ IV: Die gesamte Epiphyse ist vom Prozess betroffen
Klassifikation nach Salter & Thomson
Die Salter-Klassifikation richtet sich nach dem Ausmaß der subchondral lokalisierten Frakturlinie im Anfangsstadium des Morbus Perthes:
- Typ A: Frakturlinie misst weniger als 50 % des Knochenkernes
- Typ B: Frakturlinie misst mehr als 50 %.
Differenzialdiagnosen
Therapie und Prognose
Prognostische Trends lassen sich aus der Klassifikation ableiten. Catterall III und IV, Salter B und Herring C haben eventuell eine schlechtere Prognose.
Weitere Zeichen, die für eine eher schlechte Prognose sprechen, sind zudem:
- Erkrankungsalter über 7 Jahre
- Subluxation (Lateralisierung des Hüftkopfes)
- Horizontale Einstellung der Epiphysenfuge
- Verkalkungen in der lateralen Epiphyse
- Phänomen der "hinge abduction", hebelndes Bewegen des Hüftkopfes bei Abduktion
- Gage-Zeichen (Destruktion des lateralen Hüftkopfes)
Die Therapie richtet sich in Zeitpunkt und Ausmaß nach den prognostischen Zeichen und ist nicht einheitlich. Therapieziel ist eine möglichst ungestörte Abheilung ohne Deformierung des Hüftkopfes mit Inkongruenz zur Pfanne.
Konservative Therapie
Sind die Kinder unter 7 Jahre alt und bestehen keine Risikozeichen und keine Bewegungseinschränkung, kann eine symptomatische Therapie mit regelmäßigen Kontrollen ausreichen.
Bestehen Risikozeichen, so müssen möglichst früh konservative Therapiemaßnahmen begonnen werden. Sie umfassen unter anderem:
- spezielle Krankengymnastik
- Schwimmen (belastungsfreie Übung im Gelenk)
- Verordnung spezieller Orthesen
Im Rahmen der konservativen Therapie hat sich in manchen Fällen auch die temporäre Extensionslagerung bewährt, die in stationären Bedingungen durchgeführt werden muss. Auf jeden Fall sind die betroffenen Patienten und die Eltern darauf hinzuweisen, dass Sprungbewegungen möglichst komplett gemieden werden sollten.
Operative Therapie
Bei fortgeschrittenen Verläufen und einer Lateralisierungstendenz sollte eine Operation nicht zu lange hinausgezögert werden. Häufig wird dabei eine Varisationsosteotomie des Femur durchgeführt, die zu einer besseren Zentrierung des Hüftkopfes in der Pfanne führt. Bei ausgeprägten Verläufen mit mangelhafter Überdachung des Hüftkopfes kann auch eine kompliziertere Beckenosteotomie erforderlich sein.
Outcome
Das Ergebnis der Therapie muss nach Ausmaß der Deformität und Qualität der Kongruenz beider Gelenkflächen nach der Ausheilung bewertet werden.
Optimal ist eine sphärische Kongruenz beider Gelenkflächen. In diesen Fällen entsteht in der Regel keine spätere Coxarthrose.
Eine Deformierung muss jedoch kein schlechtes Therapieergebnis bedeuten. Eine asphärische Kongruenz (Gelenkpartner passen sich an) birgt zwar ein Arthroserisiko, die Manifestation der Arthrose erfolgt in der Regel jedoch erst nach dem 50. Lebensjahr.
Ungünstig und die schnelle Entstehung einer Coxarthrose begünstigend ist eine asphärische Inkongruenz.
Arthroserisiko
Das Risiko einer Arthroseentwicklung bei Morbus Perthes kann zum Zeitpunkt der Ausheilung anhand der radiologischen Stulberg-Klassifikation eingeteilt werden:
| Typ | Morphologisches Korrelat | Prognose |
|---|---|---|
| I | Sphärische Kongruenz, runder Hüftkopf und normale Hüfte | 0 % |
| II | Sphärische Kongruenz, runder Hüftkopf mit Coxa magna oder abnormalem Acetabulum | 16 % |
| III | Asphärische Kongruenz, pilzförmiger Hüftkopf mit Coxa magna oder abnormalem Acetabulum | 58 % |
| IV | Asphärische Kongruenz, flacher Hüftkopf, kongruent zum Acetabulum | 75 % |
| V | Asphärische Inkongruenz, flacher Hüftkopf, inkongruent zum Acetabulum | > 80 % |
Die angegebenen Prozentwerte sind als grobe Orientierungswerte aus Langzeitbeobachtungen zu verstehen und können je nach Studiendesign, Beobachtungsdauer und Patientenkollektiv variieren.
Trivia
Im englischen Sprachraum ist häufig die Bezeichnung "Legg-Calvé-Perthes disease" anzutreffen. Dies ist darauf zurückzuführen, dass neben der Entdeckung des deutschen Chirurgen Georg Clemens Perthes im ungefähr gleichen Zeitraum die beiden orthopädischen Chirurgen Jacques Calvé in Frankreich und Arthur Thornton Legg in den USA das Krankheitsbild erstmals beschrieben.
Quiz
Quelle
- OMIM:Legg-Calve-Perthes Disease; LCPD, abgerufen am 26.11.2022
Bildquelle
- Bildquelle für Flexikon-Quiz: © Mahmus Ahsan / unsplash