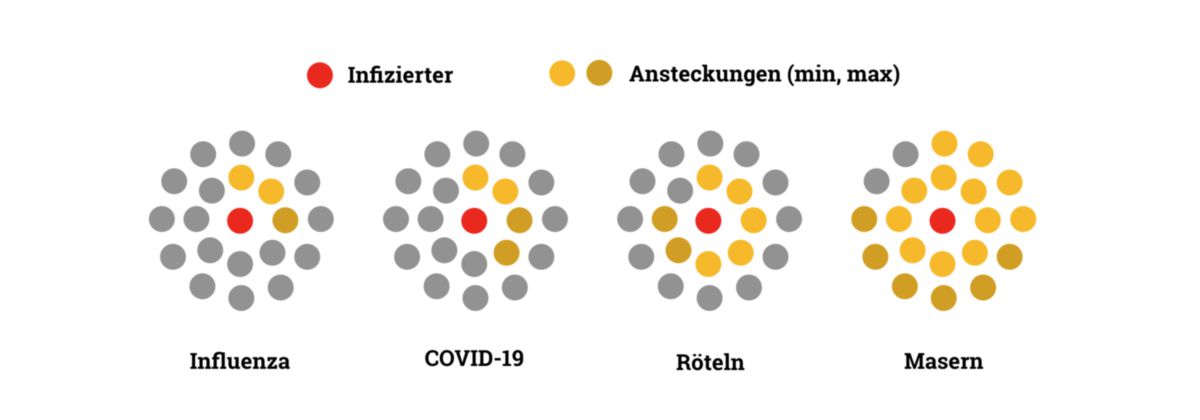
Röteln
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonyme: Rubeola, Rubella
Englisch: German measles, rubella
Definition
Röteln sind eine durch das Röteln-Virus ausgelöste, in der Regel leicht verlaufende Virusinfektion mit Hautexanthem, die eine lebenslange Immunität hinterlässt. Eine Besonderheit ist die hohe Rate an Organopathien im ersten Trimenon bei Erkrankung von Schwangeren (Rötelnembryopathie).
ICD10-Codes
Klassifikation nach ICD-10
- B06.0: Röteln mit neurologischen Komplikationen
- B06.8: Röteln mit sonstigen Komplikationen
- B06.9: Röteln ohne Komplikation
Epidemiologie
Die Infektion ist weltweit verbreitet und wird durch das Röteln-Virus – auch Rubellavirus oder Rubi-Virus genannt – aus der Gruppe der Matonaviridae (RNA-Viren) ausgelöst. Der Kontagiositätsindex (Erkrankungswahrscheinlichkeit nach Kontakt mit dem Erreger) beträgt weniger als 40 %, der Manifestationsindex (Auftretenswahrscheinlichkeit eines symptomatischen Verlaufes bei Infizierten) etwa 30 %. Der Kontagiositätsindex und Manifestationsindex ist relativ gering und im Vergleich zu Masern- und dem Varizellavirus ist die Suszeptibilität niedriger. Der Erkrankungsgipfel liegt bei Kindern im Alter von 3 bis 10 Jahren. Der immunisierte Anteil der erwachsenen Bevölkerung beträgt ca. 85 %.
Übertragung
Röteln sind moderat infektiös. Die Basisreproduktionszahl (R0-Wert) liegt zwischen 5 und 7. Die Übertragung der Erreger erfolgt primär durch Tröpfcheninfektion, oder diaplazentar auf den Feten.
Inkubationszeit
Die Inkubationszeit beträgt ca. 2 bis 3 Wochen. Der Patient ist eine Woche vor, bis eine Woche nach Beginn des Exanthems infektiös.
Symptome
Die Infektion beginnt mit einem kurzen fieberhaften Prodromalstadium mit katarrhalischen Symptomen wie Schnupfen, Husten und Halsschmerzen. Die Lymphknoten am Hals sind bohnengroß geschwollen und schmerzlos. Im späteren Verlauf der Erkrankung ist die Lymphadenitis generalisiert, bei 50 % der Patienten ist eine Mitbeteiligung der Milz feststellbar.
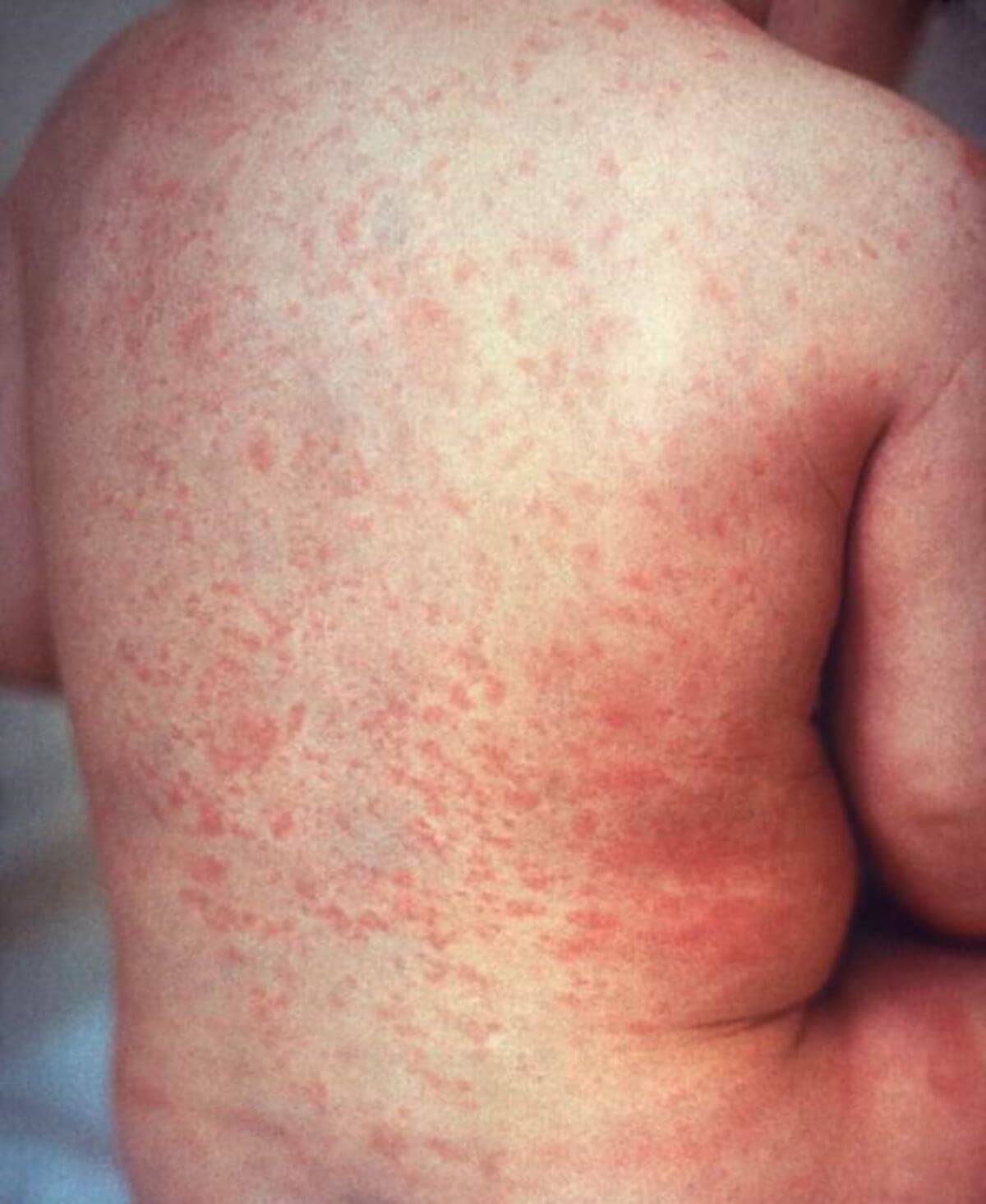
Nach etwa 2 Tagen erscheinen erste Effloreszenzen des Rötelnexanthems, typischerweise hinter den Ohren und im Gesicht. Die Effloreszenzen sind makulopapulös, hellrot, ca. 5 mm groß, teilweise von einem anämischen Rand umgeben und konfluieren nicht. Das Exanthem ist flüchtig und bildet sich relativ schnell wieder zurück (nach circa 3 Tagen). Im Rachen können mittelfleckige Makulae eine Mitbeteiligung der Schleimhaut im Sinne eines Enanthems anzeigen.
Das Exanthem breitet sich von kranial nach kaudal über Stamm und Extremitäten aus. Das Allgemeinbefinden ist meist nur gering beeinträchtigt, das Fieber erreicht selten Werte über 38,5° C und das Exanthem beginnt meist bereits nach 3 Tagen zu verschwinden.
Im Blutbild zeigt sich eine Leukopenie sowie eine relative Lymphozytose und oftmals atypische Lymphozyten.
Komplikationen können sein:
- Arthritiden (bei Jugendlichen und Erwachsenen)
- Thrombozytopenie (gute Prognose)
- selten Enzephalitis (Letalität 20 %)
Labordiagnostik
Blutbild
Typisch für die Röteln-Infektion ist eine Leukopenie mit relativer Lymphozytose im Blutbild. Die Plasmazellen sind vermehrt.
Erregernachweis
Die RNA des Röteln-Virus kann im Rachenabstrich und im Urin mithilfe der RT-PCR nachgewiesen werden. Die PCR sollte in jedem klinischen Verdachtsfall durchgeführt werden. Am besten entnimmt man die Probe unmittelbar nach dem Einsetzen des Exanthems. Im Rahmen der Untersuchung kann auch eine Genotypisierung erfolgen.
Der serologische Nachweis einer Röteln-Infektion gelingt meist ab dem 5 Tag nach Einsetzen der Symptomatik. Bei frischer Infektion kommt es zunächst zu einer Bildung von IgM-Antikörpern, anschließend erhöht sich auch der IgG-Antikörper-Titer. Bei einer Reinfektion ist der Titeranstieg der IgG-Ak beobachtbar, der IgM-Ak-Titer bleibt unverändert.
Eine früher weit verbreitete diagnostische Methode war der Hämagglutinationshemmtest (HAH). Gibt man zu Patientenblut ohne vorherigen Viruskontakt Hämagglutinin, kommt es zur Agglutination der Erythrozyten. Sind nun Röteln-Antikörper im Patientenserum vorhanden, inaktivieren sie das Hämagglutinin und es kommt zu "keiner" Agglutination, daher Hemmtest.
Differentialdiagnose
- Masern
- Ringelröteln
- Exanthema subitum
- allergische Exantheme
| Scharlach | Masern | Röteln | |
|---|---|---|---|
| Beginn | Hohes Fieber, Halsentzündung (Angina tonsillaris) | Hohes Fieber, starker Husten, ev. Halsentzündung | Mäßiges Fieber, leichtes Krankheitsbild |
| Exanthem | Feinfleckiger Ausschlag von unten nach oben (Mund-Kinn-Dreieck frei) | Grobfleckiger konfluierender Ausschlag von oben nach unten (Beginn retroaurikulär) | Nur schwaches nichtkonfluierendes Exanthem an Hals/Brust |
| Besonderes | Himbeerzunge | Koplik-Wangenfleck | Starke nuchale Lymphknotenschwellung |
Komplikationen
Die Rötelninfektion ist eine fast immer komplikationslos verlaufende Erkrankung mit guter Prognose. Seltene Komplikationen sind Enzephalitis oder Arthralgien, thrombozytopenische Purpura, Bronchitis, Otitis, Myo- und Perikarditis, Epilepsie und Hepatosplenomegalie.
Eine Ausnahme bildet die diaplazentare Infektion des Embryos bzw. Feten während der Schwangerschaft. Hier kann es – insbesondere bei einer Infektion während des ersten Trimenons – zur Ausbildung einer Rötelnembryopathie kommen. Typisch ist die Gregg-Trias mit Herzfehler, Innenohrtaubheit und Katarakt.
In sehr seltenen Fällen kann es nach Jahren bis Jahrzehnten zu einer progressiven Röteln-Panenzephalitis (PRP) kommen, einer der SSPE ähnelnden Slow-Virus-Erkrankung.
Therapie
Die Rötelninfektion kann nur symptomatisch, nicht kausal behandelt werden.
Prophylaxe
Ab Beginn des 12. Lebensmonates ist die aktive Schutzimpfung in Kombination mit Masern und Mumps (MMR-Schutzimpfung) möglich. Eine Postexpositionsprophylaxe (PEP) durch die Gabe von Hyperimmunogobulin, ist für Schwangere mit negativem oder unbekanntem Immunstatus und Kontakt zu Rötelnpatienten indiziert.