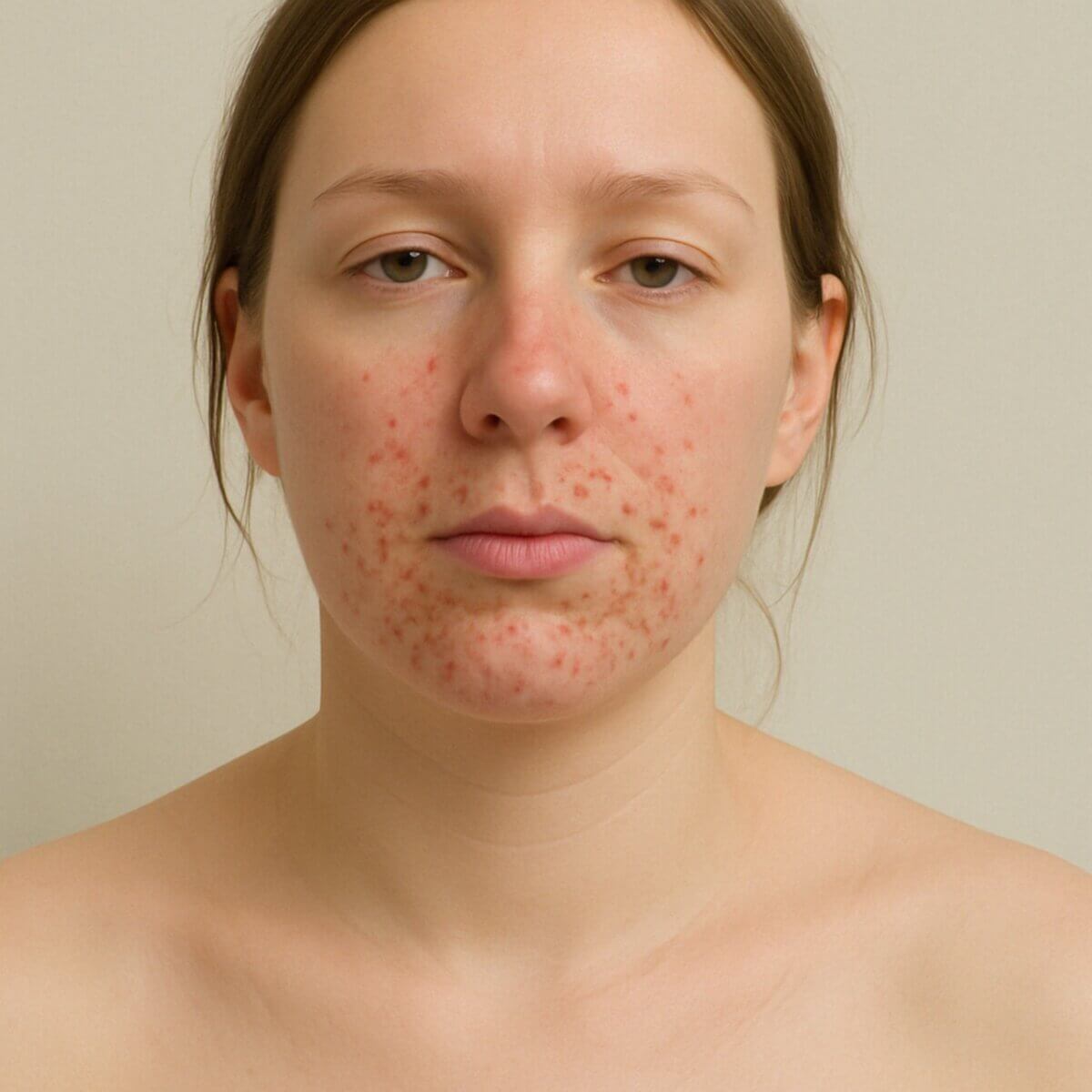
Periorale Dermatitis
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonyme: Rosazea-artige Dermatitis, "Mundrose", "Stewardessen-Krankheit"
Englisch: perioral dermatitis
Definition
Epidemiologie
Betroffen sind vor allem Frauen um das 3. Lebensjahrzehnt, seltener findet man die Erkrankung bei Kindern oder im höheren Erwachsenenalter. Die Erstbeschreibung der perioralen Dermatitis erfolgte in den USA, erst später wurde diese Hautkrankheit auch in europäischen Ländern beobachtet.
Ätiologie
Die genaue Ursache dieser Dermatose konnte noch nicht eruiert werden. Die übertriebene Anwendung von Externa und Pflegemaßnahmen, sowie mechanische Irritationen werden als Auslösefaktoren diskutiert.
Sehr häufig findet sich bei den Patienten eine vorausgegangene, unkontrollierte Lokalbehandlung mit Glukokortikoiden aufgrund einer anderen, meist banalen Hauterkrankung. Werden die Glukokortikoide weiterhin angewandt, verschlechtert sich das Hautbild der bestehenden perioralen Dermatitis - eine langfristige Anwendung führt zu schweren Schäden bis hin zum Vollbild der Steroidrosazea.
Bei vielen Patienten lassen sich Candida albicans, fusiforme Spirillen oder Stäbchen nachweisen, die jedoch nicht krankheitsauslösend sind. Die Behandlung dieser Superinfektion verbessert das Hautbild allerdings deutlich und sollte daher bei positivem Nachweis immer erfolgen.
Histopathologie
Symptomatik
In den Nasolabialfalten und perioral finden sich auf gelb-rötlichen, leicht schuppenden Erythemen Papeln und Papulopusteln. Typischerweise bleibt eine schmale Zone um die Lippen frei von Hautveränderungen und dient daher als wichtiges diagnostisches Kriterium.
Augenlider, Kinn, Stirn und Wangen können bei stärkerer Ausbreitung ebenfalls betroffen sein. Die Patienten leiden unter einem brennenden Spannungsgefühl, seltener an Pruritus. Die Effloreszenzen heilen narbenfrei ab.
Diagnostik
Das typische klinische Verteilungsmuster der Effloreszenzen, sowie die histopathologische Untersuchung führen zur Stellung der Diagnose.
Differentialdiagnose
Therapie
Die Gesichtshaut sollte, um weitere Irritationen zu vermeiden, möglichst nicht mit aggressiven Substanzen behandelt werden. Empfohlen wird die Reinigung der betroffenen Stellen mit warmem Wasser, eventuell mit milden Seifen oder Syndets. Auf Kosmetik und fettende Externa sollte der Patient möglichst verzichten.
Gute Erfolge lassen sich mit der topischen Anwendung von Antibiotika wie Erythromycin oder Metronidazol erzielen. Bei schweren Verlaufsformen kann die systemische Behandlung mit Tetrazyklin, Minocyclin oder Erythromycin versucht werden.
Glukokortikoide sind kontraindiziert.