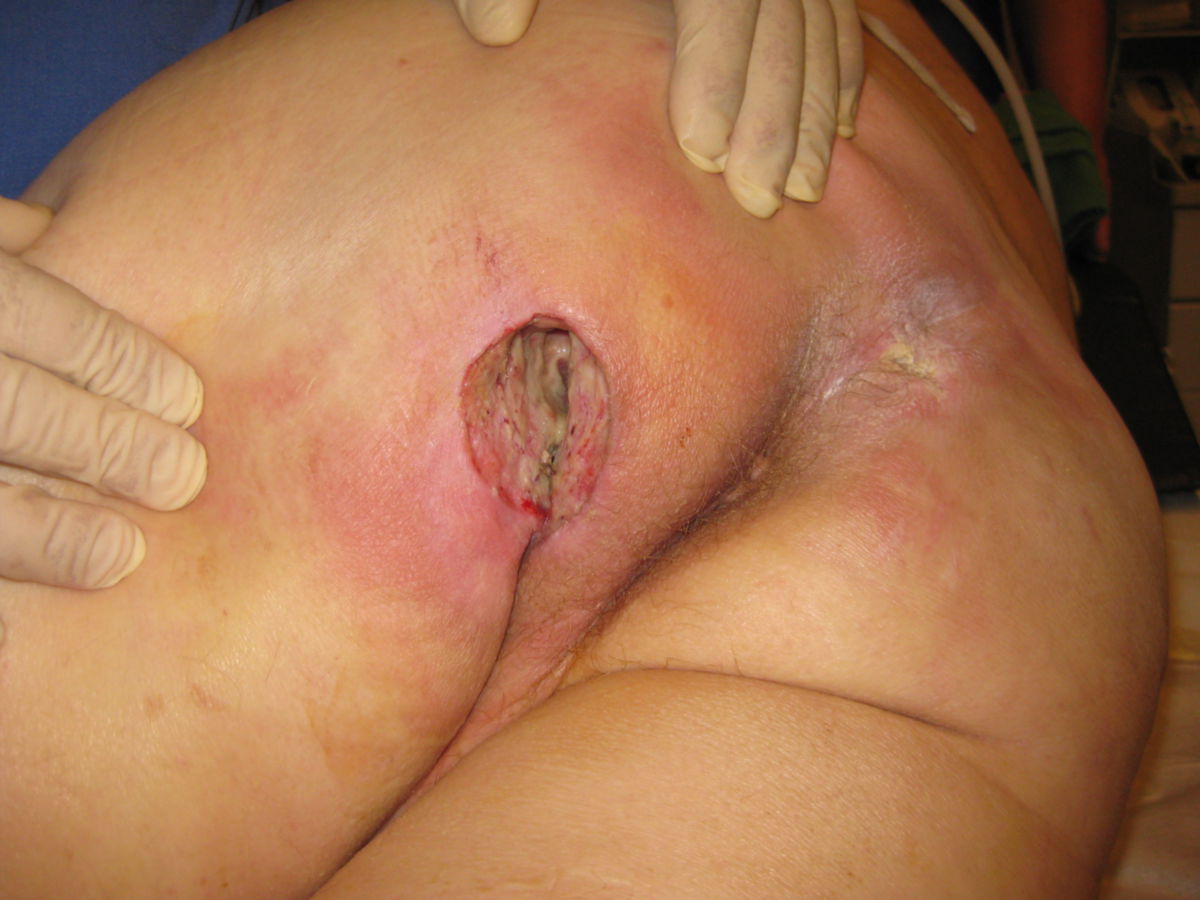
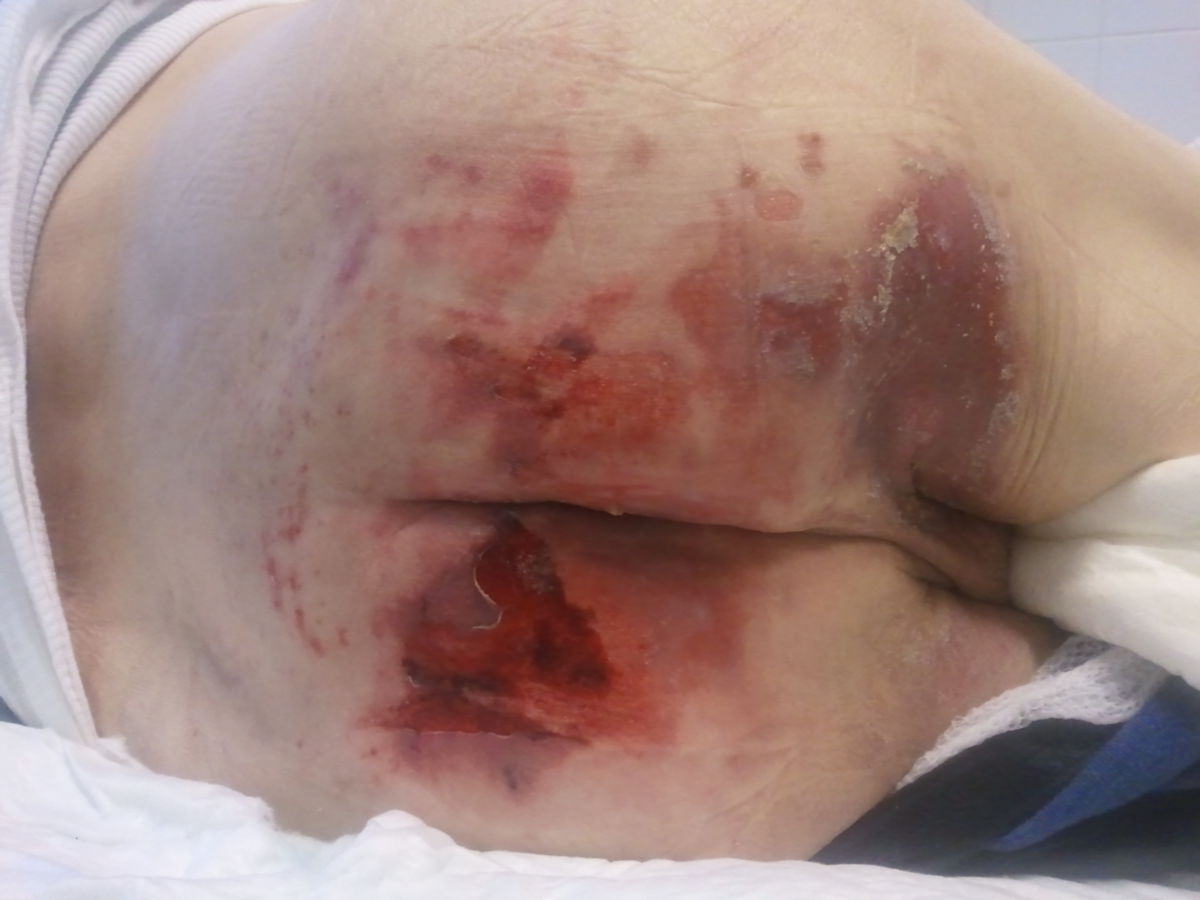
Dekubitusprophylaxe
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenEnglisch: pressure sore prevention, decubitus ulcer prevention
Definition
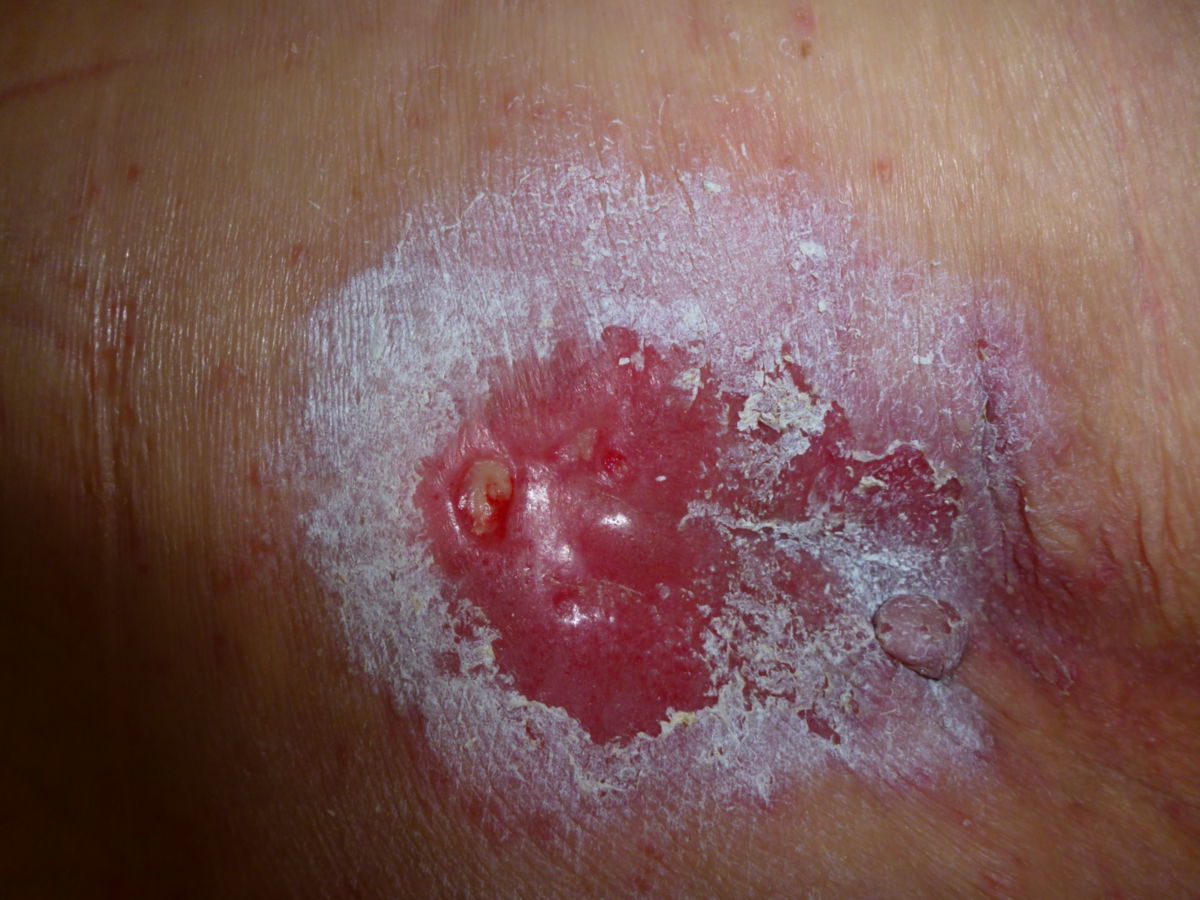
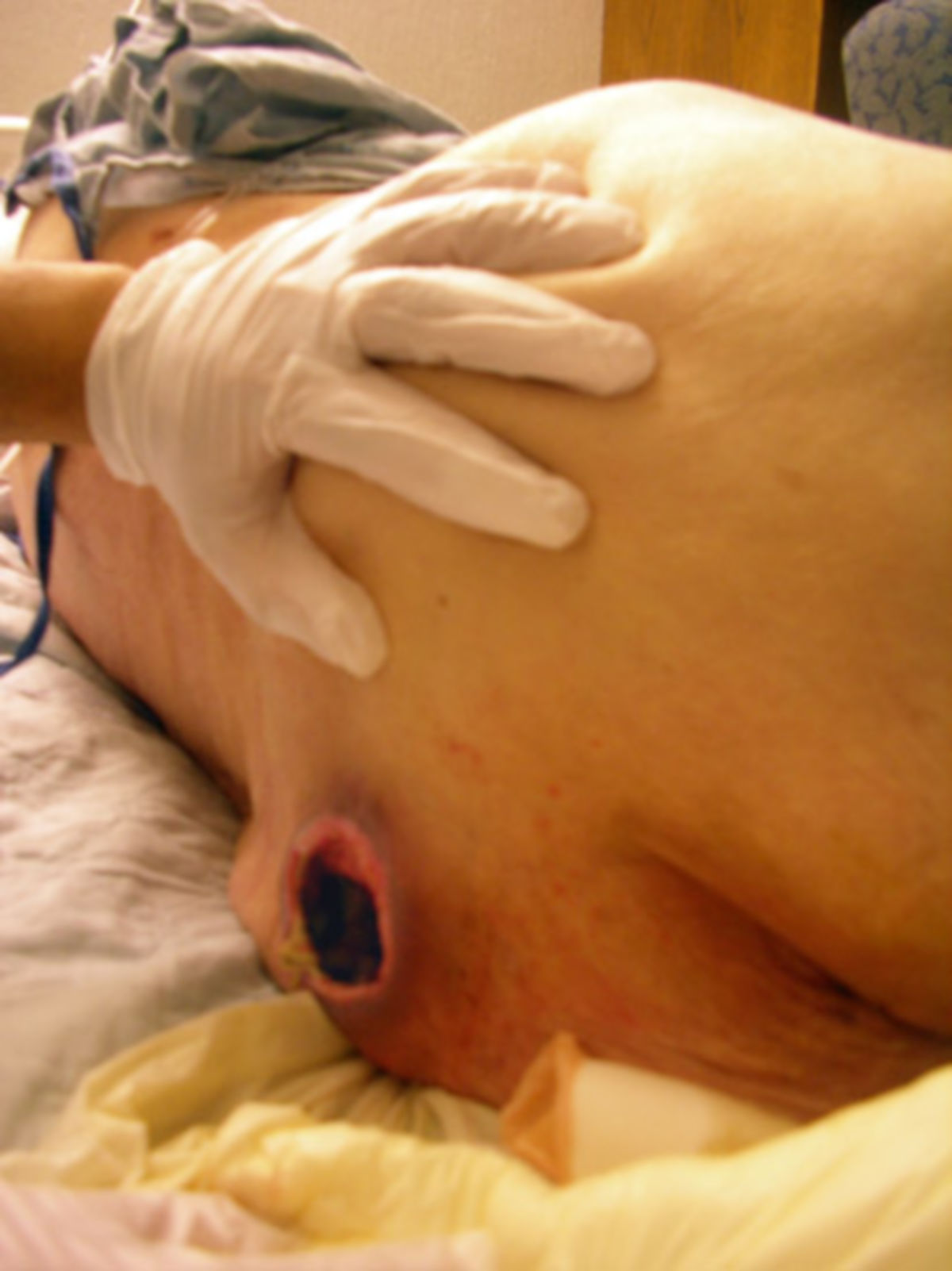
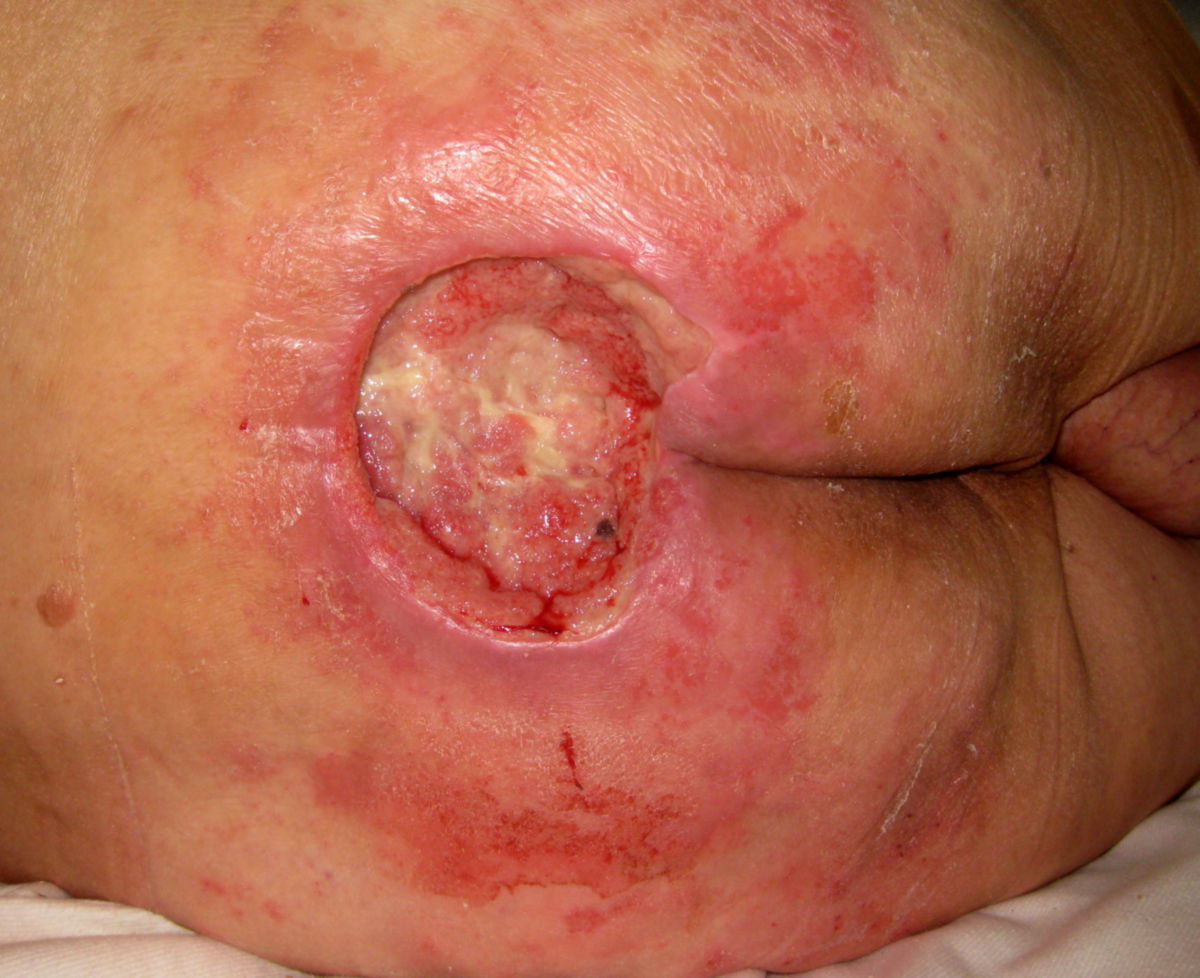
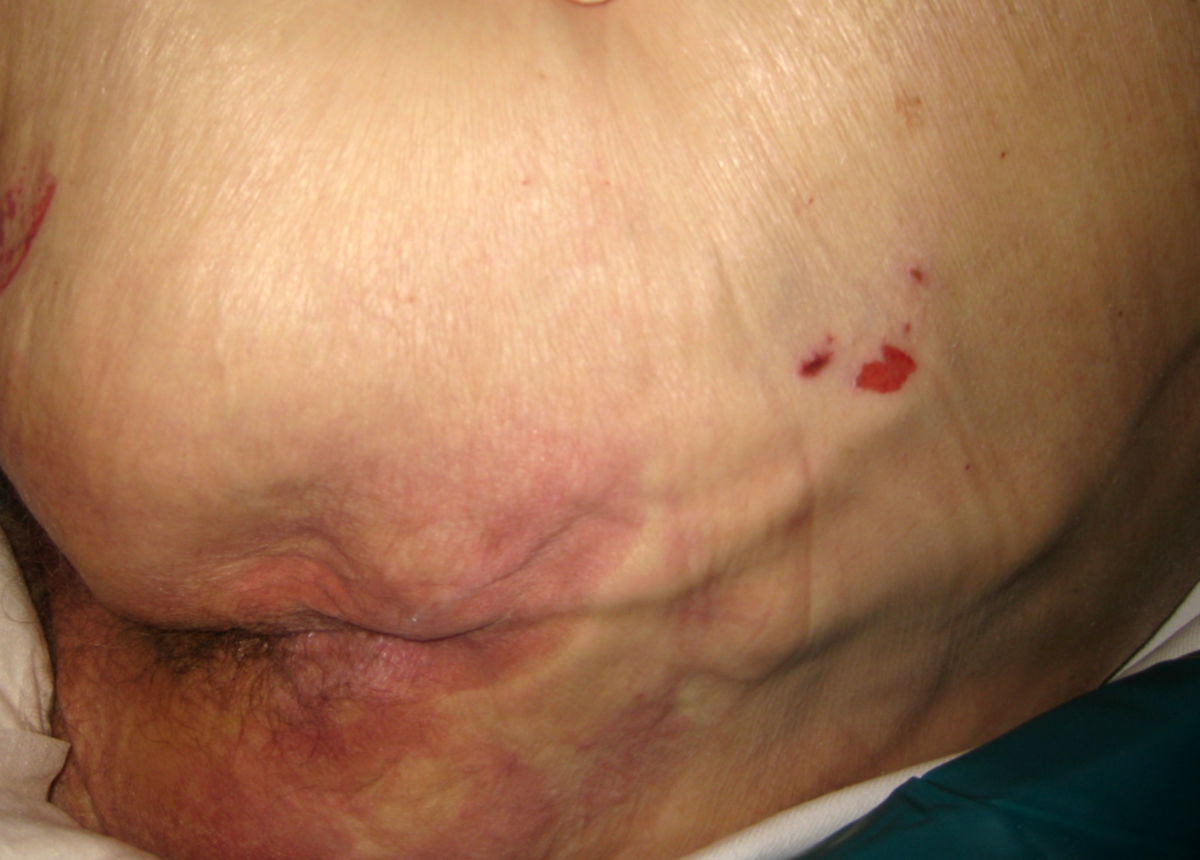
Unter Dekubitusprophylaxe versteht man die Summe aller Maßnahmen, die zur Vermeidung eines Dekubitus unternommen werden. Dazu gehören beispielsweise eine systematische Risikoeinschätzung, Druckentlastung, Hautpflege und Mobilisation.
Elemente der Dekubitusprophylaxe
Risikoerkennung
Das wichtigste Element der Dekubitusprophylaxe ist die Erkennung des Risikos. Dabei ist nicht nur ein gutes Fachwissen nötig, sondern auch der Einsatz von klinischen Assessmentinstrumenten wie der Norton- oder Braden-Skala. Klinische Leitlinien empfehlen eine regelmäßige Hautinspektion individuell abhängig vom Risiko und Zustand des Patienten. Viele Häuser empfehlen zweimal pro Schicht eine Hautkontrolle bei risikoreichen Patienten.
Mobilisation
Sofern möglich, sollten Patienten regelmäßig mobilisiert bzw. zur selbstständigen Mobilisation aufgefordert werden. Bei jeder Mobilisation eines Patienten sollte darauf geachtet werden, dass das Gewebe geschont wird.
Ernährung
Eine wichtige Grundlage der Dekubitusprophylaxe ist eine ausreichende Menge an Nährstoffen. Bereits im Rahmen der Anamnese des Patienten sollte man festhalten, ob dieser unter Essstörungen bzw. Kau- und Schluckbeschwerden leidet, um eine adäquate Ernährung sicher zu stellen. Im Bedarfsfall kann mit entsprechender Spezialnahrung eine Mangelversorgung vermieden werden.
Bei Patienten, die älter als 65 Jahre sind, beträgt die benötigte Kalorienmenge ca. 30 — 35 kcal/kg KG.[1] Dabei ist eine tägliche Proteinaufnahme von 0,8 g Eiweiß/kg KG anzustreben, da ein Eiweißmangel zu Ödemen und verringerter Ischämietoleranz führen kann. Die Eiweißaufnahme sollte bei bestehendem Dekubitus auf 1,25 –1,5 g/kgKG zwecks besserer Wundheilung erhöht werden. Auf die Aufnahme von Vitaminen und Mineralstoffen (z.B. Zink, Natrium, Calcium) sollte ebenfalls geachtet werden, da diese gar nicht oder nur über geringe Zeiträume vom Körper gespeichert werden können, und zur reibungslosen Funktion der Haut benötigt werden.
Flüssigkeitszufuhr
Ferner ist eine ausreichende Flüssigkeitszufuhr wichtig, da Dehydration und Exsikkose zu einer schlechteren Durchblutung führen, was wiederum die Ischämietoleranz senkt.
Positionierung
Regelmäßige Lagerungen in einem festen Zeitintervall sind nötig, um das Gewebe zu entlasten und für eine ausreichende Blutzirkulation zu sorgen. Feste Intervalle sollten anhand des Hautzustandes und der Hypoxietoleranz festgelegt werden. Hier eignet sich gut das Erstellen eines Lagerungsplanes, der für jeden Mitarbeiter verbindlich ist. Die Lagerungs- und Transfertechniken sollten gewebsschonend sein.
Hilfsmittel
Lagerungshilfsmitteln wie Weichlagerungsmatratzen, Wechseldrucksysteme und Mikro-Stimulations-Systeme erleichtern das Dekubitus-Management. Der Einsatz dieser Systeme sollte aber mit Vorsicht erfolgen. Bei Patienten nach Apoplex kann es aufgrund der Plegien und der Wahrnehmungsstörungen zu einer Verstärkung der Symptomatik kommen. Schmerzpatienten können eine Schonhaltung entwickeln.
Hautpflege
Eine gute Hautpflege ist oberste Priorität. Durch eine intakte und gepflegte Haut kann ein Dekubitus verhindert oder zumindest die Entstehung kann herausgezögert werden. Bei trockener Haut sollten Wasser-in-Öl-Lotionen verwendet werden.
Bettklima
Feuchtigkeitsmanagement und häufige Hautpflege sind entscheidend. Feuchte Bettlaken fördern die Mazeration der Haut und somit auch die Dekubitusentstehung. Im Bett dürfen keine Fremdkörper liegen, die auf das Gewebe drücken. Auf unnötiges und übermäßiges Inkontinenzmaterial sollte man ebenfalls verzichten.
Anleitung und Schulung
Patienten und deren Angehörige haben oft Wissensdefizite. Eine gute Schulung und Anleitung sensibilisiert die Patienten und deren Angehörige.
Kontinuität
Alle prophylaktischen Maßnahmen müssen konsequent und kontinuierlich durchgeführt werden.
Überprüfung der Effektivität
Die Maßnahmen zur Dekubitusprophylaxe müssen regelmäßig und engmaschig überprüft werden. Hier ist vor allem eine gute Hautinspektion erforderlich. Dies lässt sich am besten bei jeder Mobilisation und Körperpflege eines Patienten durchführen. Veränderungen der Haut müssen sofort dokumentiert werden.
Expertenstandard Dekubitusprophylaxe
Das Deutsche Netzwerk für Qualitätsentwicklung in der Pflege (DNQP) fordert im Expertenstandard zur Dekubitusprophylaxe (1. Aktualisierung 2010), dass das Pflegefachpersonal die systematische Risikoeinschätzung, Schulung von Patienten/ Bewohnern, Bewegungsförderung, Druckentlastung und -verteilung sowie die Kontinuität und Evaluation prophylaktischer Maßnahmen gewährleistet.
| Struktur | Prozess | Ergebnis |
|---|---|---|
| Die Pflegefachkraft S1 - verfügt über aktuelles Wissen zur Dekubitusentstehung sowie über die Kompetenz, das Dekubitusrisiko einzuschätzen. |
Die Pflegefachkraft P1 - beurteilt mittels eines systematischen Vorgehens das Dekubitusrisiko aller Patienten/Bewohner, bei denen eine Gefährdung nicht ausgeschlossen werden kann. Dies geschieht unmittelbar zu Beginn des pflegerischen Auftrags und danach in individuell festzulegenden Abständen sowie unverzüglich bei Veränderungen der Mobilität, der Aktivität oder bei Einwirkung von externen Faktoren (z.B. Sonden, Katheter), die zur erhöhten und/ oder verlängerten Einwirkung von Druck und/oder Scherkräften führen. |
E1 Eine aktuelle, systematische Einschätzung der Dekubitusgefährdung liegt vor. |
| S2 - beherrscht haut- und gewebeschonende Bewegungs-, Lagerungs- und Transfertechniken. | P2 - gewährleistet auf der Basis eines individuellen Bewegungsplanes sofortige Druckentlastung durch die regelmäßige Bewegung des Patienten/Bewohners, Mikrobewegung, scherkräftearmen Transfer, und fördert soweit wie möglich die Eigenbewegung des Patienten/Bewohners. | E2 Ein individueller Bewegungsplan liegt vor. |
| S3a - verfügt über die Kompetenz, die Notwendigkeit und die Eignung druckverteilender Hilfsmittel zu beurteilen. S3b Dem Risiko des Patienten/Bewohners entsprechende druckverteilende Hilfsmittel (z.B. Weichlagerungskissen und - matratzen, Spezialbetten) sind unverzüglich zugänglich. |
P3 - wendet zusätzlich zu druckentlastenden Maßnahmen die geeigneten druckverteilenden Hilfsmittel an, wenn der Zustand des Patienten/Bewohners eine ausreichende Bewegungsförderung nicht zulässt. | E3 Der Patienten/Bewohner befindet sich unverzüglich auf einer für ihn geeigneten druckverteilenden Unterlage. |
| S4 - verfügt über Fähigkeiten sowie über Informations- und Schulungsmaterial zur Anleitung und Beratung des Patienten/ Bewohners und seiner Angehörigen zur Förderung der Bewegung des Patienten/Bewohners, zur Hautbeobachtung zu druckentlastenden Maßnahmen und zum Umgang mit druckverteilenden Hilfsmitteln. | P4 - erläutert die Dekubitusgefährdung und die Notwendigkeit von prophylaktischen Maßnahmen und deren Evaluation und plant diese individuell mit dem Patienten/Bewohner und seinen Angehörigen. | E4 Der Patient/Bewohner und seine Angehörigen kennen die Ursachen der Dekubitusgefährdung sowie die geplanten Maßnahmen und wirken auf der Basis ihrer Möglichkeiten an deren Umsetzung mit. |
| Die Einrichtung S5 - stellt sicher, dass alle an der Versorgung des Patienten/ Bewohners Beteiligten den Zusammenhang von Kontinuität der Intervention und Erfolg der Dekubitusprophylaxe kennen und gewährleistet die Informationsweitergabe über die Dekubitusgefährdung an externe Beteiligte |
P5 - informiert die an der Versorgung des dekubitusgefährdeten Patienten/Bewohners Beteiligten über die Notwendigkeit der kontinuierlichen Fortführung der Interventionen (z. B. Personal in Arztpraxen, OP-, Dialyse- und Röntgenabteilungen oder Transportdiensten). | E5 Die Dekubitusgefährdung und die notwendigen Maßnahmen sind allen an der Versorgung des Patienten/Bewohners Beteiligten bekannt. |
| Die Pflegefachkraft S6 - verfügt über die Kompetenz, die Effektivität der prophylaktischen Maßnahmen zu beurteilen. |
P6 - begutachtet den Hautzustand des gefährdeten Patienten/Bewohners in individuell zu bestimmenden Zeitabständen. | E6 Der Patient/Bewohner hat keinen Dekubitus. |
Literatur
- Qaseem et al., Risk Assessment and Prevention of Pressure Ulcers: A Clinical Practice Guideline From the American College of Physicians, Ann Intern Med, 2015
- Reddy et al., Preventing Pressure Ulcers: A Systematic Review, JAMA, 2006
- EPUAP/NPIAP/PPPIA, Prevention and Treatment of Pressure Ulcers/Injuries: Quick Reference Guide, 2019
- S1-Leitlinie der DMGP: Querschnittspezifische Dekubitusbehandlung und –prävention, 2017
Quellen
- ↑ European Pressure Ulcer Advisory Panel, National Pressure Injury Advisory Panel and Pan Pacific Pressure Injury Alliance. Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice Guideline. The International Guideline. Emily Haesler (Ed.). EPUAP/NPIAP/PPPIA: 2019.