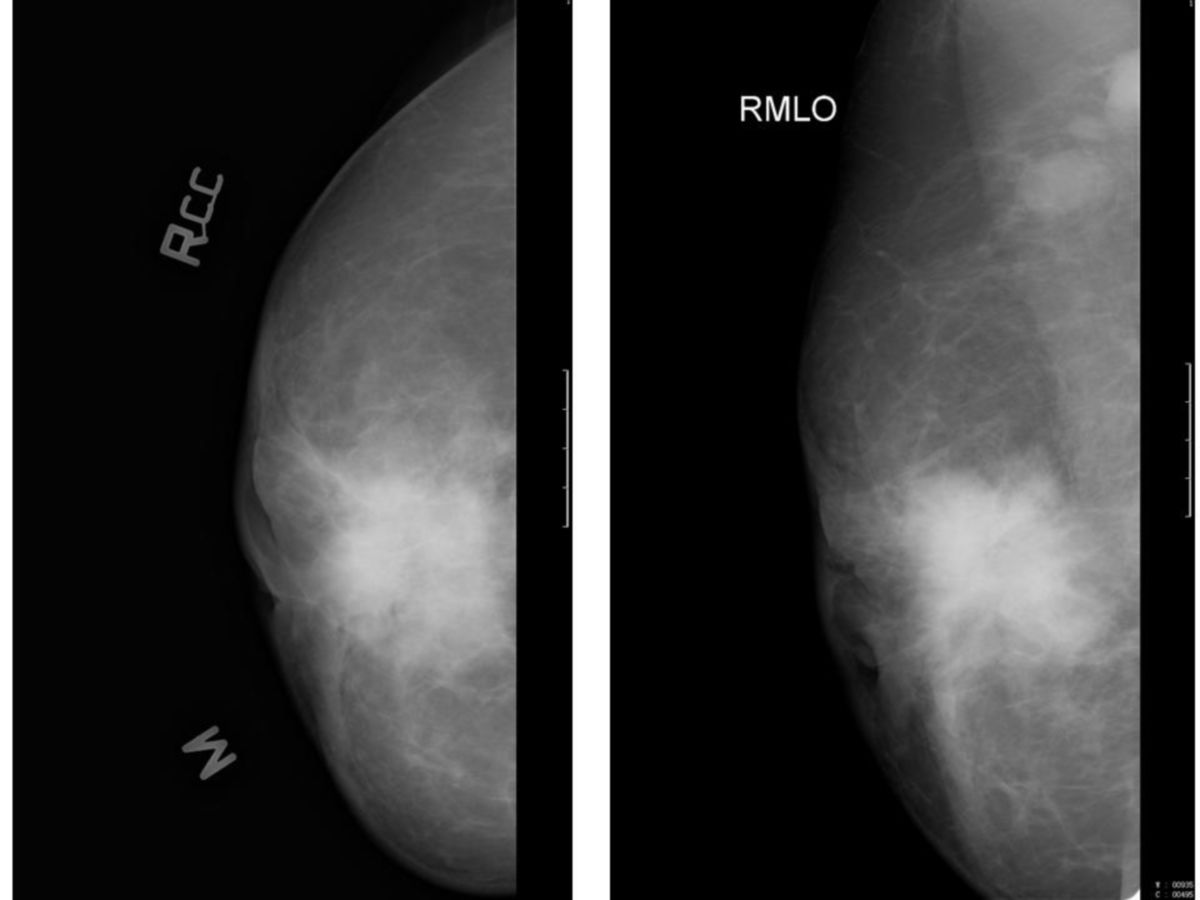
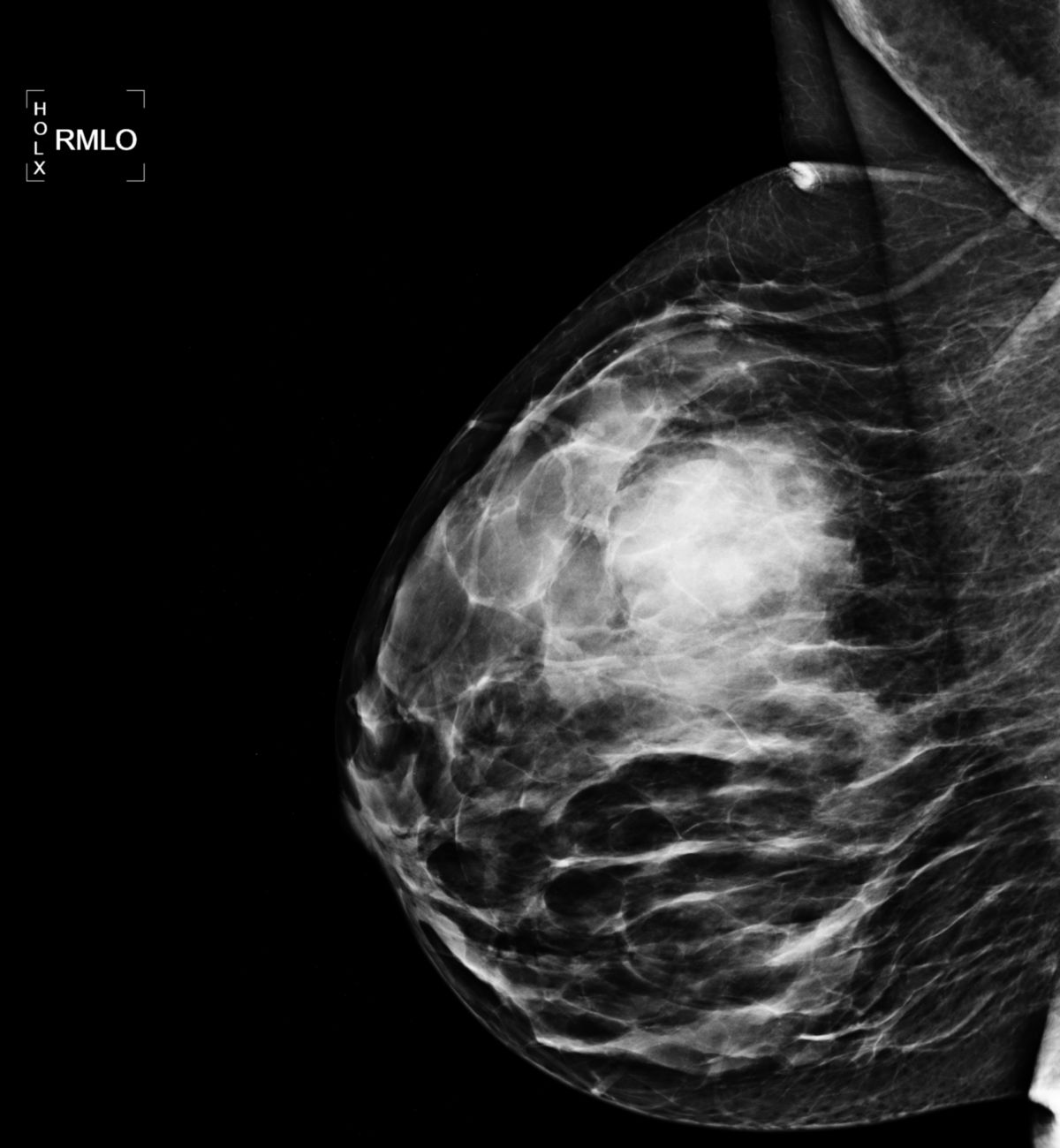
Mammographie
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
Loslegenvon lateinisch: mamma - weibliche Brust
von altgriechisch: γράφειν ("graphein") - zeichnen
Synonym: Röntgenmammographie
Englisch: mammography, mastography
Definition
Die Mammographie ist ein spezielles radiologisches Verfahren zur Darstellung der weiblichen Brust. Sie verwendet niedrigenergetische Röntgenstrahlung (Weichstrahltechnik) und eine Kompression der Brust, um kleine strukturelle Veränderungen des Gewebes mit hoher räumlicher Auflösung sichtbar zu machen.
Indikation
Die Mammographie ist bei Verdacht auf krankhafte Prozesse im Bereich der Brust indiziert, die sich durch andere Verfahren nicht abklären lassen.
Außerhalb dieser Indikation wird die Mammographie als Screeninginstrument im Rahmen der Brustkrebsvorsorge angewendet. In Deutschland können GKV-versicherte Frauen zwischen 50 bis 75 Jahren alle 2 Jahre eine kostenlose Mammographie in Anspruch nehmen. Sie dient der Sekundärprävention.
Ziel des Screenings ist es, die Lebenserwartung und die Lebensqualität von den an Brustkrebs-erkrankten Patienten zu verbessern, indem Karzinome frühzeitig erkannt und dadurch mit möglichst geringer Belastung therapiert werden können.
Jüngeren Frauen bringt die Vorsorge-Mammographie nach derzeitigem Wissensstand keinen Vorteil, zumal die höhere Gewebedichte der Brüste jüngerer Frauen vermehrt zu falsch positiven Befunden führt. Außerdem kommt es durch wiederholte Mammographien zu einer additiven Strahlenbelastung, die selbst karzinogen wirkt. Bei jungen Frauen ist die Mammasonographie eine gut geeignete Alternative.
Auch im Rahmen der Nachsorge wird Brustkrebspatienten empfohlen, jährlich eine Mammographie durchzuführen, um lokale und lokoregionäre Rezidive sowie Karzinome der kontralateralen Brust frühzeitig zu erkennen.
Physikalisches Prinzip
Die Mammographie ist eine Variante der Projektionsradiographie. Sie verwendet im Vergleich zur konventionellen Röntgendiagnostik niedrigere Röhrenspannungen, typischerweise etwa 25-35 kV. Dadurch entstehen Röntgenphotonen geringerer Energie, die einen höheren Röntgenkontrast zwischen Fett- und Drüsengewebe ermöglichen. Die Strahlung wird meist mit speziellen Mammographieröhren erzeugt, deren Anodenmaterial typischerweise aus Molybdän oder Rhodium besteht. Diese Materialien erzeugen charakteristische Röntgenstrahlung im für die Mammographie optimalen Energiebereich. Ein zentrales Element der Mammographie ist die Kompression der Brust zwischen zwei Platten. Die Kompression hat mehrere Funktionen:
- Verringerung der Brustdicke
- Reduktion der Streustrahlung
- Verbesserung des Bildkontrasts
- Verringerung der notwendigen Strahlendosis
- Reduktion von Bewegungsunschärfe
Aufnahmetechnik
Die Mammographie erfolgt in Deutschland heute (2026) fast ausschließlich in Form einer direkten digitalen Vollfeldmammographie (FFDM). In der Screening- und Diagnostikmammographie werden dabei standardmäßig zwei Projektionen pro Brust aufgenommen:
- kraniokaudale Projektion (CC): von oben nach unten
- mediolateral-oblique Projektion (MLO): schräg von lateral oben nach medial unten
Die Kombination beider Projektionen ermöglicht eine bessere Lokalisation von Läsionen im dreidimensionalen Raum.
Aussagekraft
Die Mammographie ist das am besten validierte Verfahren zur Früherkennung von Mammakarzinomen bei asymptomatischen Frauen. Die Sensitivität liegt zwischen 77 und 95 %, die Spezifität zwischen 90 und 96 %.[1]
Die Rate an falsch-positiven Befunden liegt für Patientinnen, die regelmäßig am deutschen Screeningprogramm teilnehmen bei ca. 2,4 %.[2] Im Falle eines auffälligen Befundes in der Mammographie, steht zumeist eine ergänzende Sonographie sowie eine Vakuum- oder eine Stanzbiopsie des Befundes an nächster Stelle, um den Befund histologisch abklären zu lassen.
Es wird angenommen, dass 5 % der später diagnostizierten Karzinome im Rahmen eines vorherigen Mammographiescreenings als falsch-negativ befundet wurden.[3] Durch eine hohe Dichte der Mamma können Karzinome verschleiert und somit nicht in der Mammographie erkannt werden. Weitere Gründe für falsch-negative Befunde sind Karzinome, die eine ähnliche Dichte wie das gesunde Drüsengewebe aufweisen oder mangelnde Erfahrung bzw. eine schlechte Befundung seitens des Untersuchers.
Brustdichte
Die Aussagekraft der Mammographie wird stark durch die Brustdichte beeinflusst. Sie beschreibt das Verhältnis von Drüsengewebe zu Fettgewebe in der Mamma. Die Brustdichte wird nach der ACR-Klassifikation (American College of Radiology) in vier Kategorien eingeteilt:
- ACR A: nahezu vollständig fettige Brust
- ACR B: verstreut fibroglanduläre Dichte
- ACR C: heterogen dichtes Brustgewebe
- ACR D: extrem dichtes Brustgewebe
Mit zunehmender Brustdichte nimmt die Sensitivität der Mammographie ab, da sich Karzinome und Drüsengewebe in ihrer Röntgendichte ähneln. Dadurch können Läsionen "maskiert" werden. Insbesondere bei Patientinnen mit ACR C und D besteht daher ein erhöhtes Risiko für falsch-negative Befunde.
Qualitätssicherung
Zur Qualitätssicherung sollten speziell ausgebildete Radiologen sowie spezialisierte Pathologen eingesetzt werden. Im Rahmen des deutschen Mammographie-Screening-Programms (MSP) erfolgt die Befundung standardisiert als Doppelbefundung, bei der zwei unabhängige Radiologen die Aufnahmen beurteilen. Bei diskrepanten Befunden wird eine Konsensusentscheidung getroffen – gegebenenfalls unter Hinzuziehung eines dritten Untersuchers. Ärzte, welche die strengen Kriterien der EuRef-Norm für Mammographieuntersuchungen erfüllen, bekommen dafür ein Zertifikat verliehen, das jährlich erneuert werden muss.
Befundung
Die Befundung bei der Bildgebung der Brust (Mammographie, Mammasonographie, Mamma-MRT) erfolgt standardisiert auf der Basis des Breast Imaging-Reporting and Data System (BI-RADS). Mit dieser Klassifikation kann der Befund 6 verschiedenen Kategorien zugeordnet werden.
Verdächtige Mammographie-Befunde sind zum Beispiel:
- spikulierte, unscharf begrenzte Raumforderungen
- unregelmäßige oder verzweigte Mikroverkalkungen
- Architekturstörung des Drüsengewebes ("Verziehungen")
- fokale Asymmetrien
Das folgende Dokumente ist eine gute Unterstützung, beinhaltet jedoch die veraltete BI-RADS Klassifikation:
KI-Befundung
Derzeit (2026) wird die routinemäßige Zweitbefundung von Mammographien durch KI-Systeme evaluiert. Sie ist in einigen Schwerpunktzentren bereits Standard, aber in Deutschland noch nicht flächendeckend eingeführt. In der weltweit größten prospektiven Studie zum Einsatz von KI im deutschen Mammographie-Screening-Programm konnte die Entdeckungsrate für Brustkrebs durch KI um fast 18 % gesteigert werden.[4] Mittelfristig könnten zertifizierte KI-Syteme die bislang vorgeschriebene Doppelbefundung ablösen.
Weitere Verfahren
Digitale Brusttomosynthese
Die digitale Brusttomosynthese (DBT) ist ein weiterentwickeltes Verfahren der Mammographie, bei dem aus mehreren Projektionsaufnahmen der komprimierten Mamma schichtweise rekonstruierte Schnittbilder erzeugt werden. Dadurch wird die Überlagerung von Gewebestrukturen reduziert und die Detektion von Läsionen erleichtert.
Die DBT zeigt in klinischen Studien eine höhere Sensitivität und Spezifität als die zweidimensionale Mammographie, insbesondere bei Patientinnen mit erhöhter Brustdichte. Sie verbessert die Erkennbarkeit von Mammakarzinomen, vor allem bei histoarchitektonischen Verzerrungen und nicht verkalkten Läsionen. In vielen Screeningprogrammen wird die DBT daher ergänzend oder alternativ zur konventionellen Mammographie eingesetzt. Die Detektion von Mikroverkalkungen ist jedoch limitiert.
Die Strahlenexposition ist bei kombinierter Anwendung von DBT und zweidimensionaler Mammographie leicht erhöht, kann jedoch durch synthetische 2D-Rekonstruktionen aus den DBT-Datensätzen reduziert werden.
Kontrastmittel-Mammographie
Mithilfe der Kontrastmittel-Mammographie (CESM) kann nach intravenöser Gabe eines iodhaltigen Kontrastmittels die Vaskularisation des Brustdrüsengewebes dargestellt werden. Die CESM ist ein Dual-Energy-Verfahren und eignet sich vor allem zur Abklärung unklarer Befunde.
Mammasonographie
Die Mammasonographie ist ein ergänzendes bildgebendes Verfahren, das auf Ultraschall basiert und keine ionisierende Strahlung verwendet. Sie eignet sich besonders zur Differenzierung zystischer und solider Läsionen sowie bei Patientinnen mit hoher Brustdichte. Ihre Aussagekraft ist jedoch untersucherabhängig.
Mamma-MRT
Die Mamma-MRT ist ein bildgebendes Verfahren, das insbesondere bei Hochrisikopatientinnen und zur präoperativen Ausbreitungsdiagnostik eingesetzt wird. Sie basiert auf der schichtweisen Darstellung des Brustgewebes nach Gabe gadoliniumhaltiger Kontrastmittel. Nachteile sind höhere Kosten, eingeschränkte Verfügbarkeit und eine geringere Detektion von Mikrokalk.
Galaktographie
Die Galaktographie (Duktographie) ist ein spezielles röntgenologisches Verfahren zur Darstellung der Milchgangsysteme der Mamma nach intraduktaler Applikation eines Kontrastmittels. Sie wird vor allem bei pathologischer Mamillensekretion eingesetzt, um intraduktale Läsionen nachzuweisen. Heute (2026) wird sie nur noch selten angewendet.
Mammaszintigraphie
Die Mammaszintigraphie ist ein nuklearmedizinisches Verfahren zur funktionellen Darstellung von Brustläsionen nach Applikation Technetium-99m-markierter Tracer wie 99mTechnetium-Sestamibi. Aufgrund begrenzter Sensitivität bei kleinen Läsionen hat sie heute (2026) nur noch eine untergeordnete Bedeutung.
Risiken
Die Strahlenexposition durch die ionisierende Strahlung ist ein nennenswertes Risiko der Mammographie, vor allem, wenn sie wiederholt durchgeführt wird. Jedoch ist das theoretische Risiko für strahleninduzierte Karzinome sehr gering. Es ist für jüngere Frauen höher als für ältere Frauen.
Die mittlere Drüsendosis (MGD) beträgt typischerweise etwa 1-2 mGy pro Aufnahme. Daraus ergibt sich pro Brust eine Gesamtdosis von etwa 2–4 mGy (bei insgesamt 4 Aufnahmen). Die daraus abgeleitete effektive Dosis für eine komplette Untersuchung liegt ungefähr im Bereich von 0,3 bis 0,5 mSv.
Psychische Aspekte
Die Mammographie ist für viele Frauen eine psychische Belastung, da sie mit einer latenten Krebsangst einhergeht. Deshalb ist vor der Untersuchung ein am Patienten orientiertes Aufklärungsgespräch notwendig. Weitere diagnostische Abklärungen sollten sich zeitnah (möglichst innerhalb einer Woche) anschließen, um den Zeitraum der Unsicherheit über die Dignität des Befundes möglichst kurz zu halten.
Literatur
- Jørgensen, Gøtzsche: Overdiagnosis in publicly organised mammography screening programmes: systematic review of incidence trends. In: BMJ 339, 2009, b2587
- K. Kerlikowske: Breast cancer screening. In: Women and Health M. B. Goldmann, M. C. Hatch (Hrsg.), New York: Academic Press, 2000, S. 895–906.
- E. A. Nekolla u. a.: Einführung eines Mammographiescreeningprogramms in Deutschland. Erwägungen zu Nutzen und Risiko. In: Radiologe 45, 2005, S. 245–254
Quellen
- ↑ Turnbull LW et al.: Comparative effectiveness of MRI in breast cancer (COMICE) trial: a randomised controlled trial. Lancet 375:563-571. DOI:10.1016/S0140- 6736(09)62070-5
- ↑ Kääb-Sanyal, V et al.: Mammographie-Screening-Programm: Hohe Prozessqualität. Dtsch Arztebl 2017; 114(14): A-680 / B-590 / C-576
- ↑ Heywang-Koebrunner S et al. (2013) Mammography Screening – as of 2013. Geburtshilfe Frauenheilkd 73:1007–1016. DOI: 10.1055/s-0033-1350880
- ↑ UKSH: Künstliche Intelligenz verbessert Brustkrebserkennung im Mammographie-Screening Dienstag, 07. Januar 2025, abgerufen am 17.3.2026