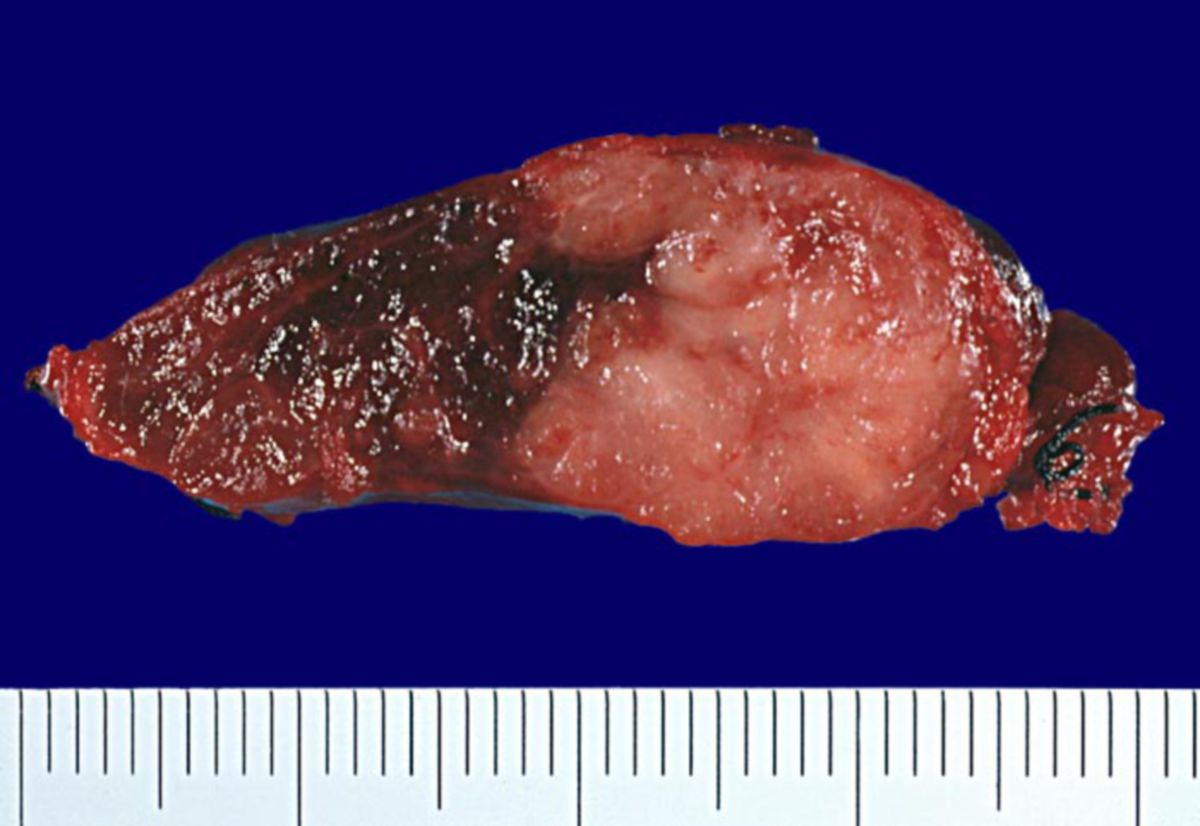
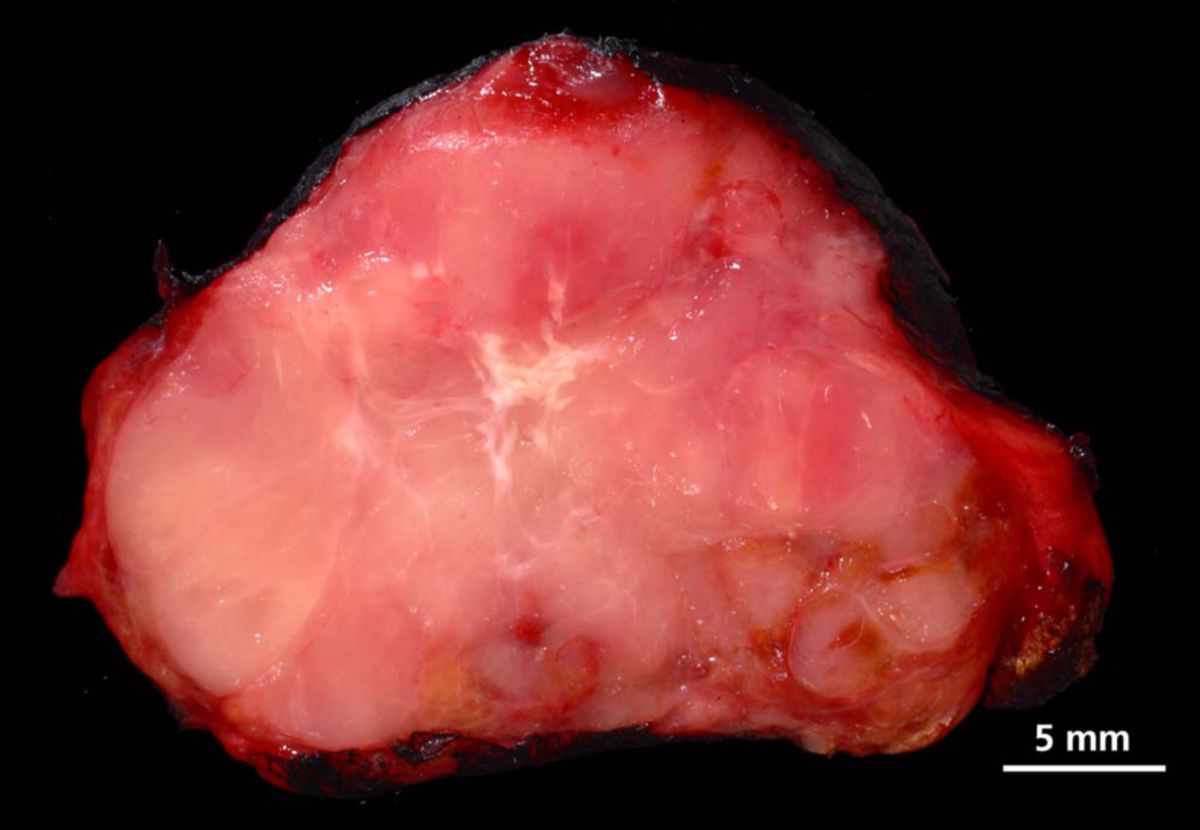
Papilläres Schilddrüsenkarzinom
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenEnglisch: papillary carcinoma of the thyroid, papillary thyroid carcinoma
Definition
Das papilläre Schilddrüsenkarzinom, kurz PTC, ist die häufigste maligne Neoplasie der Schilddrüse. Es entsteht aus dem Follikelepithel der Schilddrüse.
Epidemiologie
Das papilläre Schilddrüsenkarzinom macht die meisten Fälle von Schilddrüsenkrebs aus (Frauen 78 %, Männer 68 %).[1] Es tritt bevorzugt im mittleren Lebensalter auf, wobei Frauen etwa dreimal häufiger betroffen sind als Männer. Die Inzidenz hat in den letzten Jahrzehnten zugenommen, was auch auf verbesserte diagnostische Verfahren zurückzuführen ist.
Ätiopathogenese
BRAF-Mutationen (v.a. BRAFV600E) sind die häufigste genetische Veränderung beim papillären Schilddrüsenkarzinom (40–80 % d.F.). Die Mutation führt zu einer konstitutiven Aktivierung des MAPK-Signalwegs, was Zellproliferation, -migration und -überleben fördert.
In etwa 10 bis 20 % der Fälle lässt sich das papilläre Schilddrüsenkarzinom auf eine Translokation des RET-Protoonkogens zurückführen. Sie führt zu einer konstitutiven Aktivierung der gleichnamigen Rezeptortyrosinkinase.
Neben genetischen Faktoren und familiärer Prädisposition spielt auch die Exposition gegenüber ionisierender Strahlung, insbesondere im Kindes- und Jugendalter, eine Rolle.
Klinik
Frühe Stadien sind meist asymptomatisch. Größere Tumoren oder lokale Infiltration können sich äußern durch:
- schmerzlose Schilddrüsenknoten
- Dysphagie
- Heiserkeit (Rekurrensparese)
- vergrößerte zervikale Lymphknoten
Papilläre Schilddrüsenkarzinome produzieren keine Schilddrüsenhormone, sie sind non-funktionell. Bei der Szintigraphie erscheinen sie als kalte Knoten, da kein Jod-131 angereichert wird. Dennoch sind die Zellen des papillären Schilddrüsenkarzinoms zur Jodaufnahme befähigt, was sie einer Radiojodtherapie zugänglich macht.
Metastasierung
Die Metastasierung des papillären Schilddrüsenkarzinoms ist bevorzugt lymphogen. Lymphogene Metastasen besiedeln in der Regel die regionären Lymphknoten und treten klinisch oft vor dem eigentlichen Primärtumor in Erscheinung. Das Vorliegen einer BRAF-Mutation ist mit einer erhöhten Wahrscheinlichkeit für Lymphknotenmetastasen assoziiert.
Eine hämatogene Metastasierung ist sehr selten.
Diagnostik
- Sonografie: erste Bildgebung; Bewertung nach TIRADS-Kriterien
- Feinnadelaspirationszytologie (FNAC): zur zytologischen Beurteilung der Läsion
- Schilddrüsenszintigrafie: kalte Knoten sprechen für Malignität
- Histopathologie: nach operativer Entfernung zur Stellung der definitiven Diagnose sowie für das Grading und Staging
- Molekulargenetik: Analyse von BRAF, RAS oder RET/PTC bei unklaren Befunden
Pathologie
Das papilläre Schilddrüsenkarzinom bildet typischerweise papillenartige Auswüchse aus. Jedoch müssen diese zur Diagnosestellung nicht zwingend vorhanden sein. Die Morphologie der Zellkerne ist entscheidend. Milchglaskerne, dachziegelartig gestapelte Kerne und Einkerbungen der Kerne sprechen für ein papilläres Schilddrüsenkarzinom. Die meisten papillären Schilddrüsenkarzinome beherbergen auch rundliche Verkalkungen (Psammomkörper).
Histologisch können verschiedene Subtypen unterschieden werden:
- klassisches PTC
- follikuläre Variante (Lindsay-Tumor)
- großzellige Variante (Tall-Cell-Variante)
Makroskopisch erscheinen papilläre Schilddrüsenkarzinome als solitäre oder multifokale Geschwulste, die Zysten, Vernarbungen und verkalkte Areale enthalten können. Dabei kann das Karzinom entweder gut abgegrenzt oder in die Umgebung infiltrierend wachsen. Die Schnittfläche ist blass und hart, eine Kapsel fehlt.
Therapie
Die deutsche Leitlinie empfiehlt eine totale Thyreoidektomie bei papillären Karzinomen > 1 cm, sowie bei multifokalen, kapselüberschreitenden, metastasierten oder familiären Karzinomen. In begründeten Fällen kann bei kleinen Tumoren (bis pT1b/pT2) die Hemithyreoidektomie als alternative Therapiestrategie eingesetzt werden, wenn keine Risikofaktoren vorliegen (z.B. Lymphknotenmetastasen, Kapselinfiltration, familiäre Disposition, vorausgegangene Bestrahlung). Bei klinischem Verdacht auf eine Lymphknotenmetastasierung erfolgt in der Regel zusätzlich eine Resektion der regionalen Halslymphknoten.[1]
Um alle jodspeichernden Zellen des Körpers zu eliminieren, schließt sich meist eine Radiojodtherapie an. Im Anschluss muss lebenslang L-Thyroxin substituiert werden. Die Dosis wird dabei relativ hoch gewählt, um den TSH-Spiegel als wichtigsten Wachstumsreiz der Schilddrüse niedrig zu halten.
Bei Vorliegen einer BRAFV600E-Mutation kann die Aufnahme von Radiojod reduziert sein, was dann zu einer geringeren Wirksamkeit der Radiojodtherapie führt. In solchen Fällen können zielgerichtete Therapien, z.B. mit BRAF-Inhibitoren, zum Einsatz kommen.
Prognose
Die Prognose des papillären Schilddrüsenkarzinoms ist bei jungen Patienten sehr gut (10-Jahres-Überlebensrate > 90 %). Ein hohes Alter und das Vorliegen von Fernmetastasen sind prognostisch ungünstig. Weiterhin wurde das Vorhandensein einer BRAFV600E-Mutation mit einem ungünstigen Verlauf und einer höheren Rezidivrate assoziiert. Die genaue prognostische Bedeutung ist jedoch weiterhin Gegenstand der Forschung.
Literatur
- Xing et al., The Prevalence and Prognostic Value of BRAF Mutation in Thyroid Cancer, Journal of Clinical Oncology, 2007
- Li et al., BRAF mutation in papillary thyroid carcinoma, International Journal of Clinical and Experimental Medicine, 2012
- Chen et al., BRAF mutation in papillary thyroid cancer: A meta-analysis, International Journal of Clinical and Experimental Medicine, 2016
- Zhang et al., High aggressiveness of papillary thyroid cancer: from clinical evidence to regulatory cellular networks, Cell Death Discov., 2024
- ↑ 1,0 1,1 Leitlinienprogramm Onkologie : Schilddrüsenkarzinom, Langversion 1.0, 2025, zuletzt abgerufen am 29.07.2025