Flexikon: EKG-Abbildung
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenDefinition
EKG-Abbildungen veranschaulichen typische physiologische und pathologische Veränderungen im Elektrokardiogramm und dienen der Schulung in EKG-Befundung und Interpretation. Diese Seite bietet eine strukturierte Übersicht verschiedener Darstellungsformen.
siehe auch: Übersichtsseite aller Flexikon-Artikel mit EKG-Abbildungen
12-Kanal-EKGs
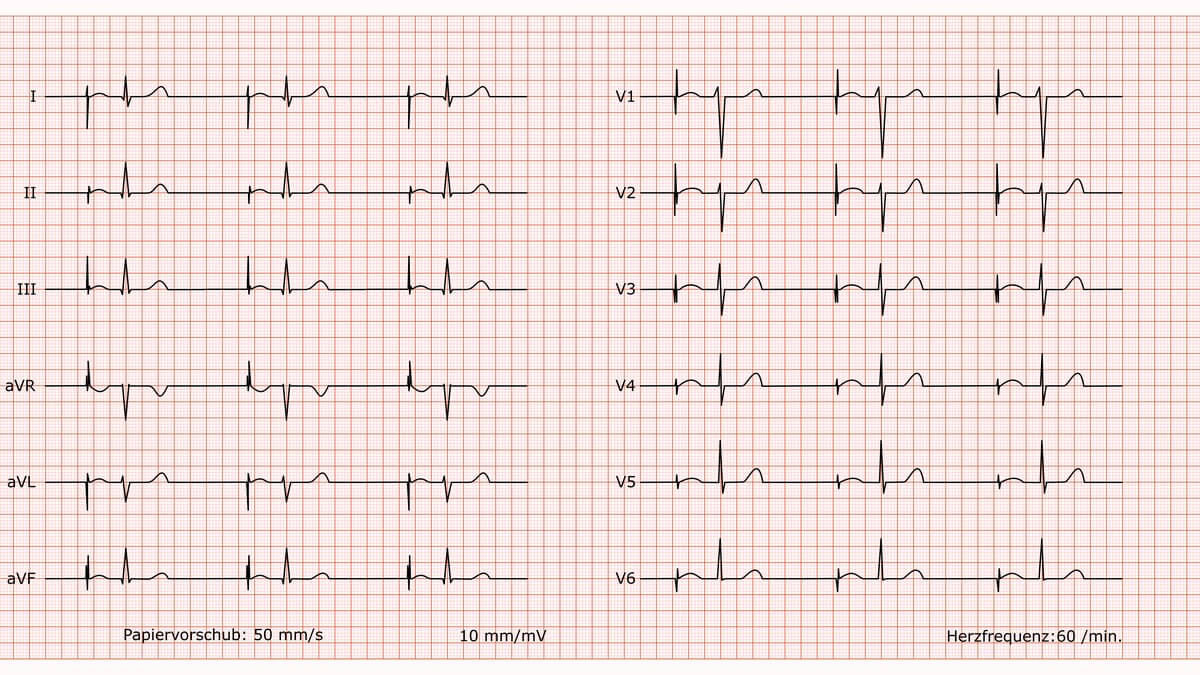
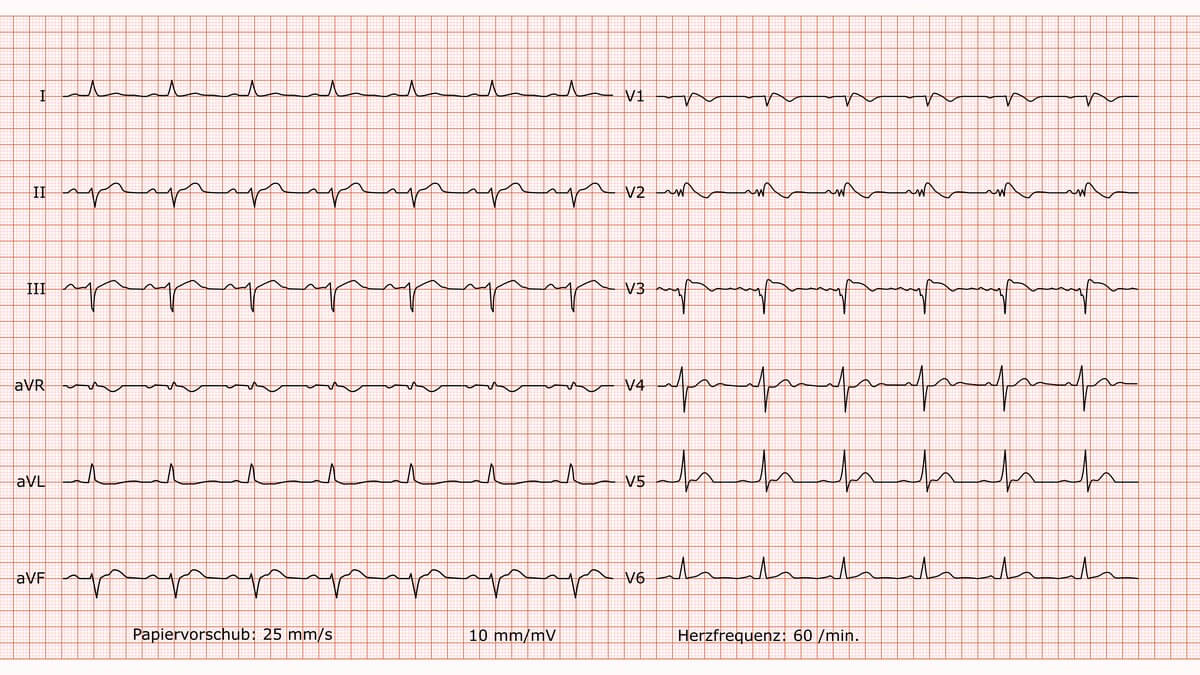
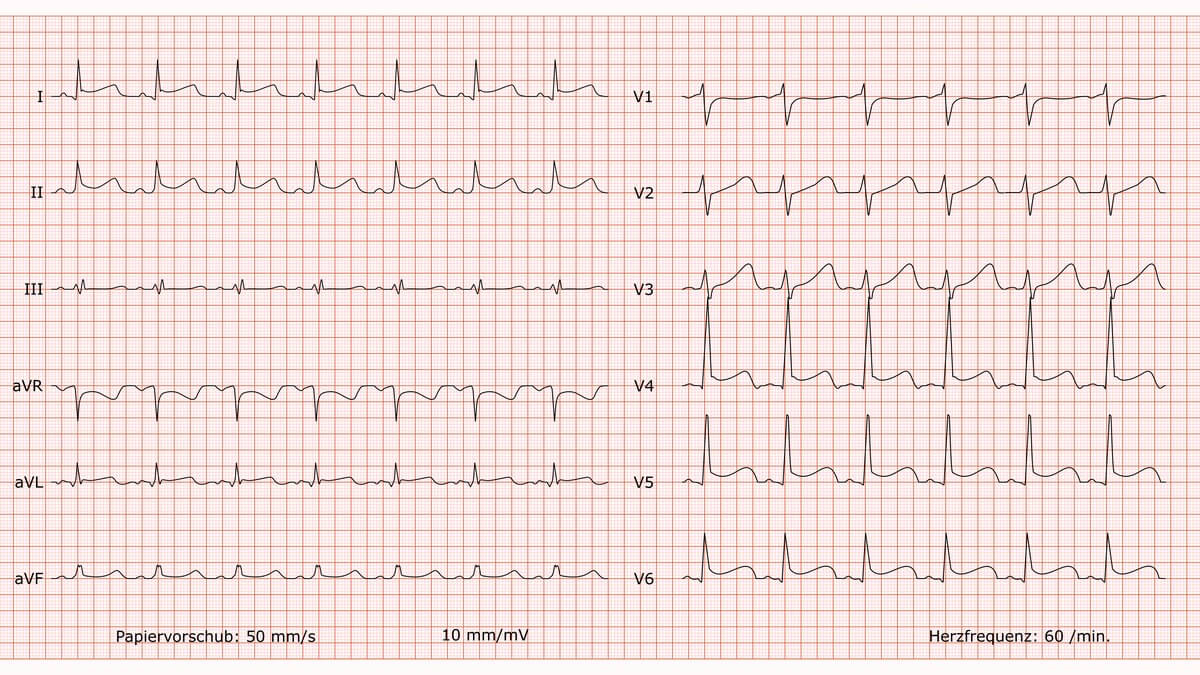
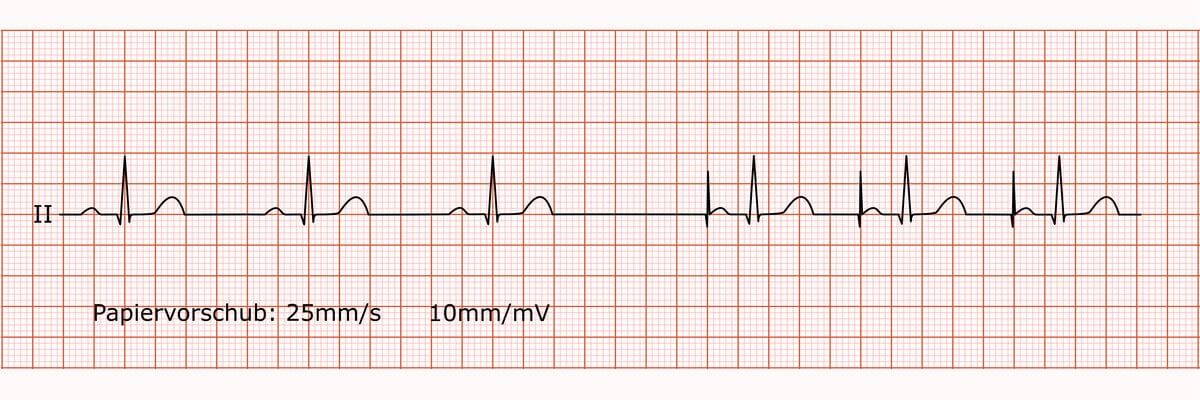
AAI-Schrittmacher
Befund
Atrialer Schrittmacherrhythmus, regelmäßig, Frequenz 60/min. Indifferenztyp. PQ-Zeit, QRS-Breite und QTc-Zeit im Normbereich. Vor jeder P-Welle zeigt sich ein schmaler Schrittmacher-Spike. Die R-Progression in den Brustwandableitungen ist unauffällig. Es finden sich keine pathologischen Q-Zacken. Die ST-Strecken sind in allen Ableitungen isoelektrisch, die T-Wellen sind konkordant und unauffällig.
Beurteilung
Korrekt stimulierender und funktionierender AAI-Schrittmacher. Die atriale Stimulation wird regelrecht auf die Kammern übergeleitet. Keine Anzeichen für eine akute Ischämie oder einen Myokardinfarkt.
Kommentar
Der EKG-Befund ist typisch und erwartet bei einem Patienten mit einem AAI-Schrittmacher bei vorliegender Sinusknotenerkrankung und intakter AV-Leitung. Der Schrittmacher arbeitet augenscheinlich regelrecht. Auf Basis dieses EKGs besteht keine akute kardiologische Interventionsnotwendigkeit.
AV-Knoten-Reentry-Tachykardie
Befund
Regelmäßige Schmalkomplex-Tachykardie mit einer hohen Frequenz von ca. 176/min. Linkstyp. Die QRS-Komplexe sind schmal. Eindeutige P-Wellen sind nicht abgrenzbar, die PQ-Zeit ist daher nicht messbar. Es zeigt sich eine ST-Strecken-Hebung in aVR.
Beurteilung
Supraventrikuläre Tachykardie (SVT). Aufgrund der absoluten Regelmäßigkeit, der hohen Frequenz, der schmalen QRS-Komplexe und der nicht abgrenzbaren P-Wellen handelt es sich mit höchster Wahrscheinlichkeit um eine AVNRT. Die ST-Hebung ist als frequenzinduziert zu werten ("Demand-Ischämie").
Kommentar
Bei der AVNRT kreist die elektrische Erregung in einem kleinen Kreis innerhalb des AV-Knotens. Dies erklärt die hohe Frequenz und warum die P-Wellen (die rückwärtsgeleitete Vorhoferregung) typischerweise im QRS-Komplex "versteckt" und somit nicht sichtbar sind. Dies ist eine häufige Ursache für anfallsartiges Herzrasen. Akut kann eine Beendigung durch vagale Manöver oder die Gabe von Adenosin versucht werden.
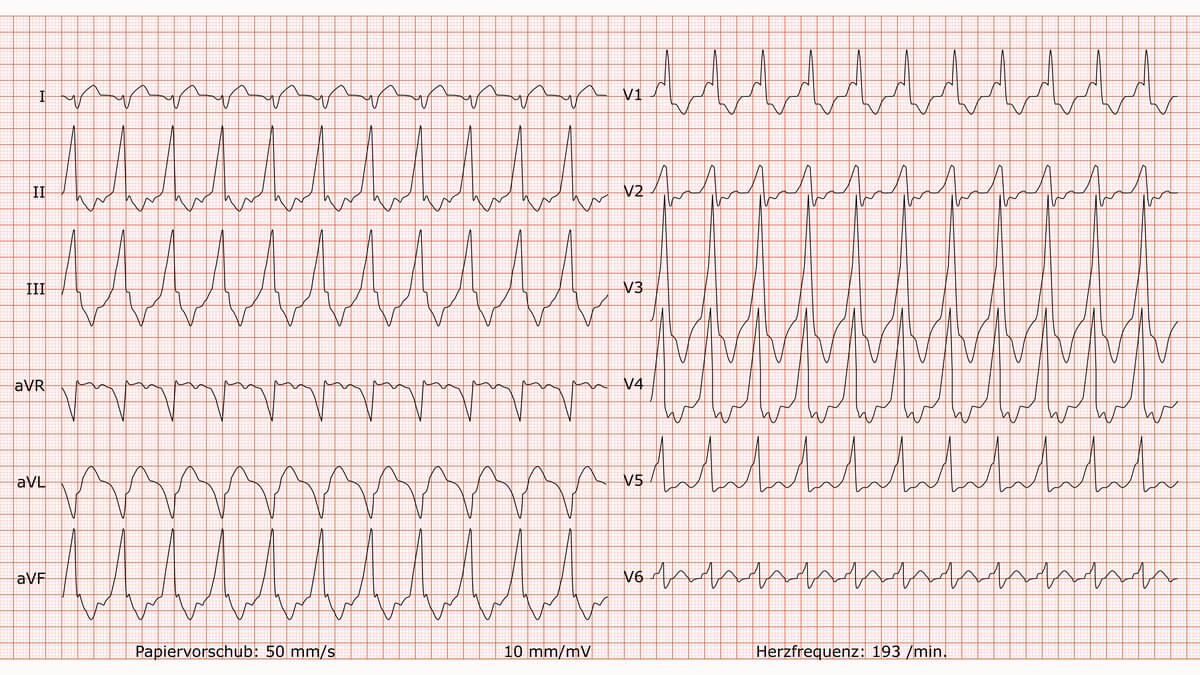
AV-Reentrytachykardie (antidrom)
Befund
Es liegt eine absolut regelmäßige Breitkomplex-Tachykardie mit einer Frequenz von ca. 193/min vor. Die QRS-Dauer ist verbreitert. Die elektrische Herzachse zeigt eine Rechtstyp-Lage. Eine eindeutige Beziehung zwischen Vorhof- und Kammeraktionen (z.B. P-Wellen, AV-Dissoziation, Capture- oder Fusionsschläge) ist nicht abgrenzbar. Es finden sich ausgeprägte, diskordante ST-Strecken- und T-Wellen-Veränderungen.
Beurteilung
Regelmäßige Breitkomplex-Tachykardie (WCT), Diagnose unklar. Die wahrscheinlichste und klinisch wichtigste Differenzialdiagnose ist eine ventrikuläre Tachykardie (VT). Als alternative Diagnose muss eine supraventrikuläre Tachykardie (SVT) mit aberranter Leitung in Betracht gezogen werden (z.B. eine antidrome AVRT bei WPW-Syndrom).
Kommentar
Grundsätzlich wird im Notfall jede unklare Breitkomplex-Tachykardie bis zum Beweis des Gegenteils wie eine ventrikuläre Tachykardie behandelt. Das therapeutische Vorgehen bei einem stabilen Patienten hängt jedoch von der Regularität der Tachykardie ab.
Bei einer regelmäßigen monomorphen WCT wie der vorliegenden können Adenosin sowie Antiarrhythmika wie Procainamid oder Amiodaron erwogen werden. Adenosin hat hier den Vorteil, eine AV-Knoten-abhängige SVT zu beenden und somit diagnostisch und therapeutisch zu wirken.
AV-Knoten-blockierende Medikamente sind bei unklarer WCT mit Vorsicht einzusetzen, insbesondere wenn eine präexzitierte supraventrikuläre Tachyarrhythmie / präexzitiertes Vorhofflimmern möglich ist. Letzteres würde sich typischerweise als unregelmäßige Breitkomplex-Tachykardie manifestieren und stellt die absolute Kontraindikation für AV-Knoten-Blocker dar.
Bei jedem hämodynamisch instabilen Patienten ist die sofortige elektrische Kardioversion die Therapie der Wahl.
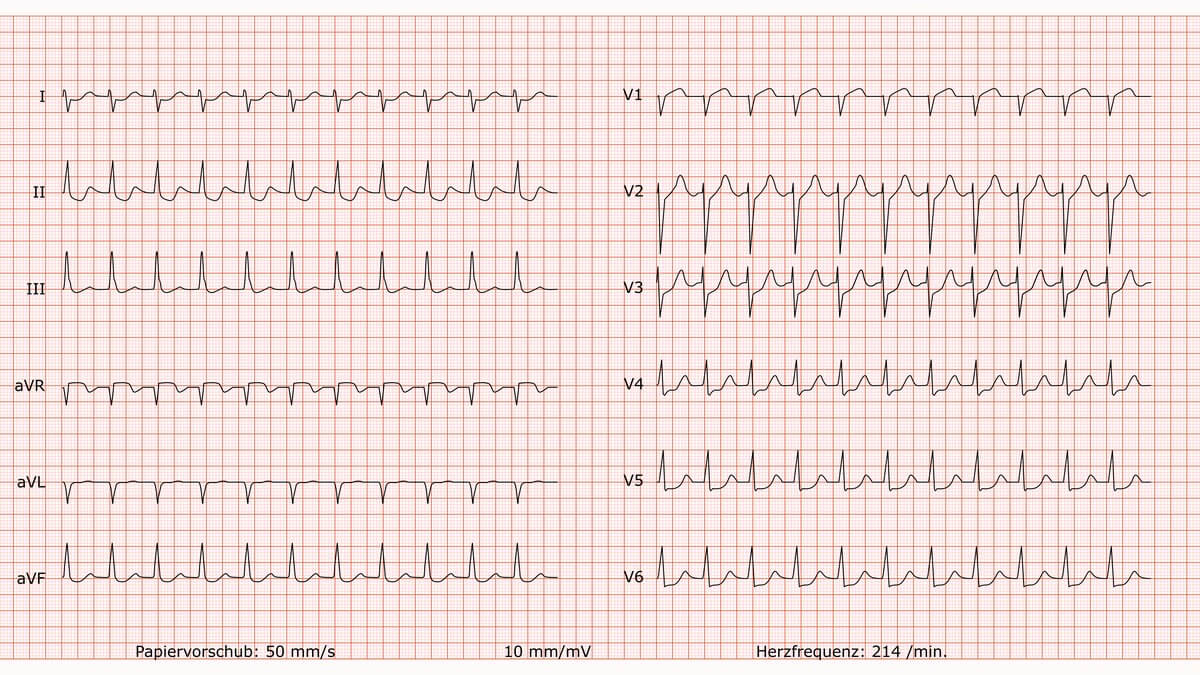
AV-Reentrytachykardie (orthodrom)
Befund
Es liegt eine absolut regelmäßige Schmalkomplex-Tachykardie mit einer hohen Frequenz von ca. 214 /min vor. Die QRS-Komplexe sind schmal.
Charakteristisch sind schmale, negative (retrograde) P-Wellen, die deutlich sichtbar nach dem QRS-Komplex als Einkerbung ("notch") auftreten. Die ST-Strecken und T-Wellen sind aufgrund der hohen Frequenz und Überlagerung durch retrograde P-Wellen nur eingeschränkt beurteilbar. Möglicherweise finden sich Zeichen einer frequenzbedingten Ischämie.
Beurteilung
Supraventrikuläre Tachykardie (SVT). Aufgrund des Nachweises von retrograden P-Wellen mit einem langen RP-Intervall handelt es sich mit hoher Wahrscheinlichkeit um eine orthodrome atrioventrikuläre Reentry-Tachykardie (AVRT).
Kommentar
Das Auftreten einer orthodromen AVRT belegt das Vorhandensein einer akzessorischen Leitungsbahn, welche die anatomische Grundlage des WPW-Syndroms darstellt. Bei dieser Form der Tachykardie nutzt der elektrische Impuls den normalen Weg über den AV-Knoten in die Kammern (was den schmalen QRS-Komplex erklärt) und die akzessorische Leitungsbahn für den retrograden Weg zurück zum Vorhof.
Der entscheidende Unterschied zur typischen AV-Knoten-Reentry-Tachykardie (AVNRT) ist das Timing der P-Welle:
- AVNRT (typisch): Der Kreislauf ist winzig und im AV-Knoten. Die retrograde P-Welle ist daher im QRS-Komplex versteckt oder erscheint als winzige "Pseudo-R'-Zacke" direkt am Ende des QRS (sehr kurzes RP-Intervall).
- Orthodrome AVRT: Der "lange Umweg" über die akzessorische Bahn zurück zum Vorhof erklärt das späte Eintreffen der retrograden P-Welle und somit das lange RP-Intervall.
Obwohl die Pathophysiologie unterschiedlich ist, ist die Akuttherapie (z.B. mit Adenosin, das den Kreislauf im AV-Knoten unterbricht) bei beiden Formen sehr ähnlich und wirksam.
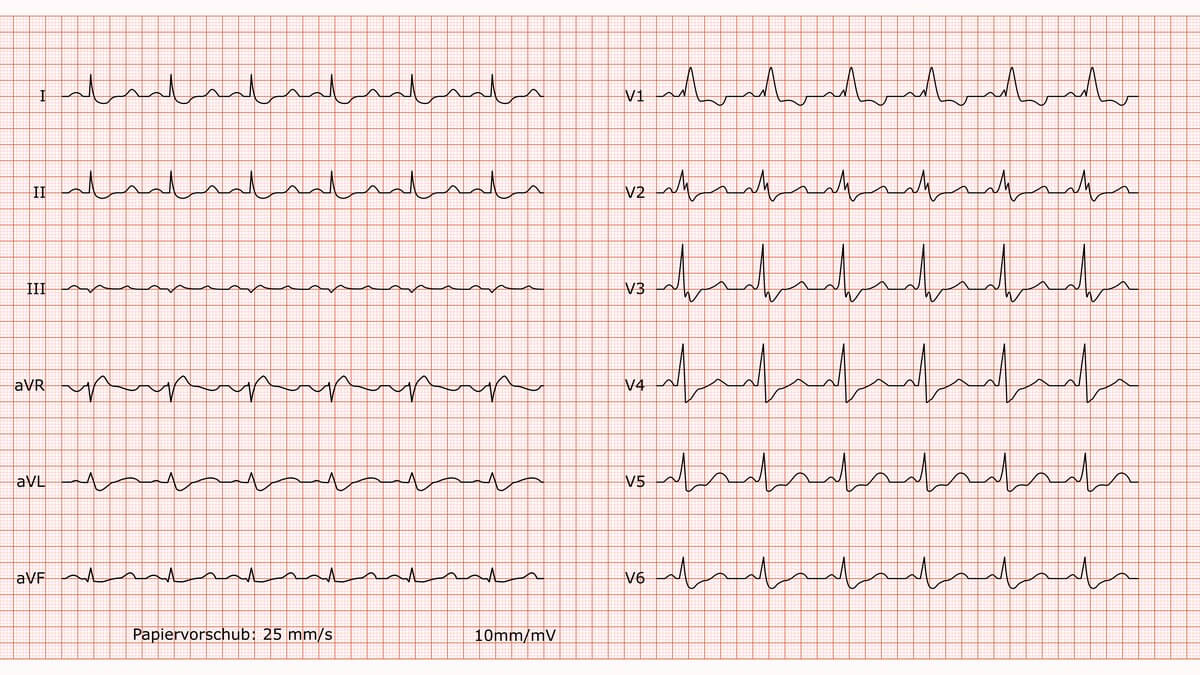
Brugada-Syndrom
Befund
Sinusrhythmus, Frequenz 60/min. Es liegt ein überdrehter Linkstyp vor. Die PQ-Zeit ist normwertig, die QRS-Dauer ist normal. Hochgradig auffällig ist eine kuppelförmige ("coved type") ST-Strecken-Hebung in den Ableitungen V1 bis V3, die direkt in eine negative T-Welle übergeht. Die ST-Hebung beträgt am J-Punkt ≥ 0,2 mV.
Beurteilung
Die charakteristischen ST-Hebungen in V1-V3 begründen den dringenden Verdacht auf ein Brugada-Syndrom (Typ 1).
Kommentar
Der führende und klinisch absolut dominante Befund sind die Brugada-typischen ST-Veränderungen. Diese Konstellation ist hochpathologisch und birgt ein Risiko für maligne Arrhythmien und den plötzlichen Herztod. Die Kombination mit einem überdrehten Linkstyp ist ungewöhnlich, aber möglich und deutet auf eine komplexere elektrische Erkrankung des Herzens hin. Unabhängig vom Lagetyp erfordern die ST-Hebungen eine sofortige kardiologische Vorstellung zur weiteren Diagnostik (z.B. Ajmalin-Test) und Risikostratifizierung.
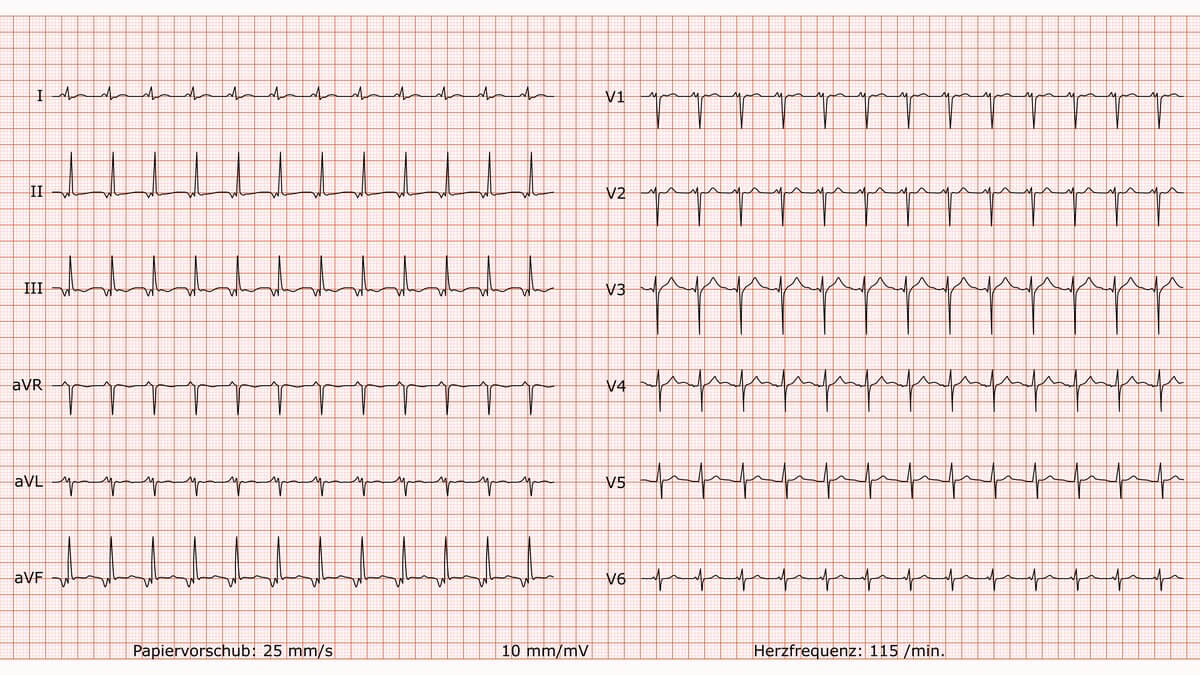
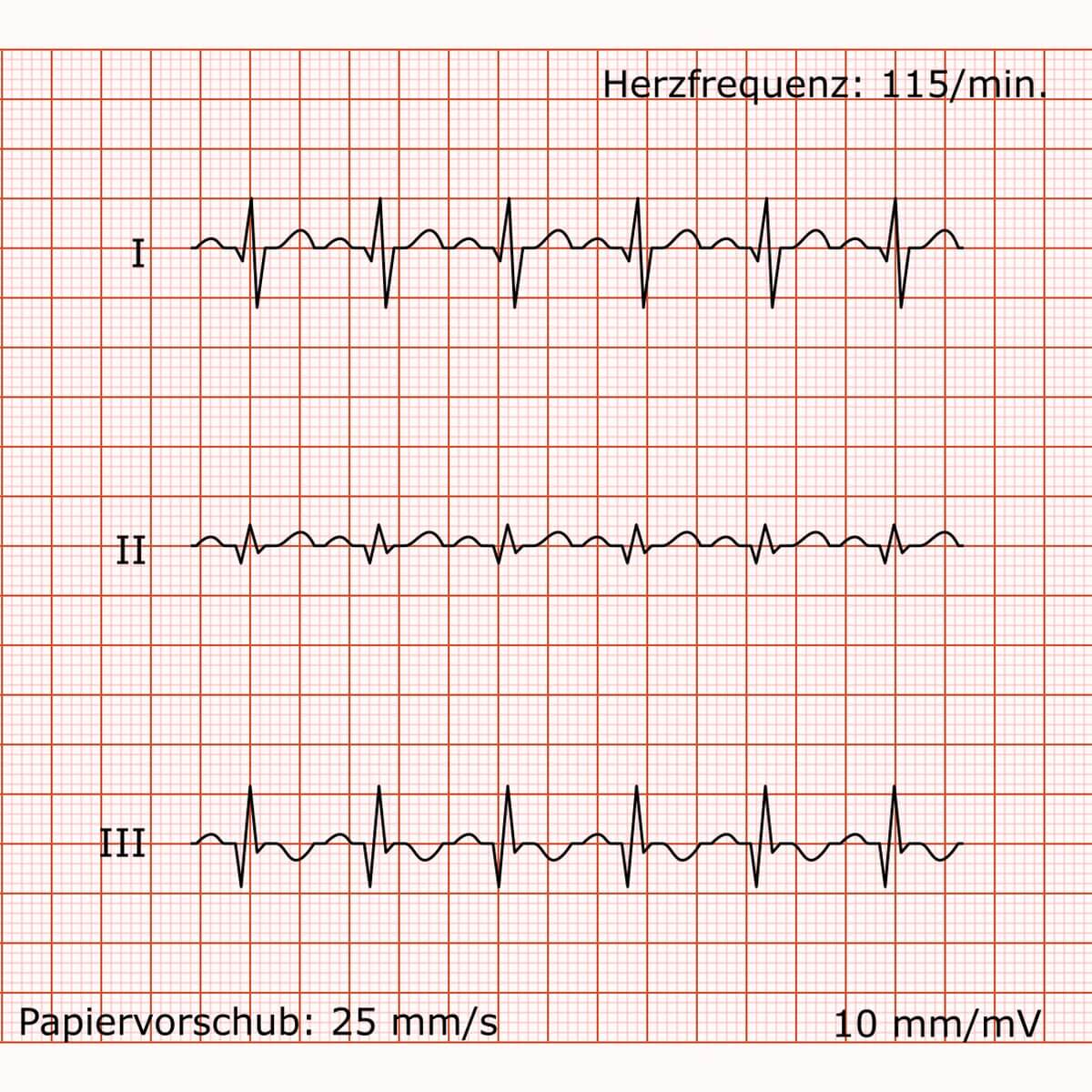
Junktionale ektope Tachykardie
Befund
Es liegt eine absolut regelmäßige Schmalkomplex-Tachykardie mit einer Frequenz von 115/min vor. Die QRS-Komplexe sind schmal. Charakteristisch sind retrograde (d.h. negative in den inferioren Ableitungen II, III, aVF) P-Wellen, die den QRS-Komplexen mit einem sehr kurzen PQ-Intervall unmittelbar vorangehen. Die Erregungsrückbildung zeigt keine primär pathologischen Veränderungen.
Beurteilung
Supraventrikuläre Tachykardie (SVT) mit junktionalem Ursprung. Der Befund entspricht einer junktionalen Tachykardie.
Differenzialdiagnostisch muss eine atypische AV-Knoten-Reentry-Tachykardie (AVNRT) in Betracht gezogen werden.
Kommentar
Der Rhythmus entsteht in der AV-Junktion (dem Bereich um den AV-Knoten), nicht im Sinusknoten. Von dort aus wird die Erregung sowohl zu den Kammern (anterograd, was den schmalen QRS-Komplex erklärt) als auch zu den Vorhöfen (retrograd) geleitet. Die retrograde Erregung der Vorhöfe erzeugt die negativen P-Wellen in den inferioren Ableitungen. Dass die P-Welle kurz vor dem QRS-Komplex erscheint, bedeutet, dass die retrograde Leitung zu den Vorhöfen etwas schneller ist als die anterograde Leitung zu den Kammern.
Die eigentliche Herausforderung ist die Unterscheidung des zugrundeliegenden Mechanismus:
- Gesteigerte Automatie (Junctionale Tachycardia im engeren Sinne): Ein "heißer Fleck" im AV-Junktion feuert von sich aus zu schnell. Ursachen sind oft z.B. eine Digitalis-Intoxikation, Myokarditis oder der Zustand nach einer Herz-OP. Dieser Mechanismus reagiert nicht auf Adenosin oder vagale Manöver (der Rhythmus würde kurz pausieren und dann genauso weiterlaufen).
- Reentry (AVNRT): Ein kreisender Erregungsprozess im AV-Knoten. Dieser Mechanismus würde durch Adenosin oder vagale Manöver abrupt beendet werden.
Die definitive Unterscheidung ist daher oft nicht allein am Ruhe-EKG, sondern am klinischen Kontext, dem Verlauf (plötzlicher Beginn/Ende vs. allmählich) und der Reaktion auf therapeutische Interventionen möglich.
Kompletter Linksschenkelblock
Befund
Sinusrhythmus, regelmäßig, mit einer Frequenz von 60/min. Indifferenztyp. Die P-Dauer und die PQ-Zeit sind normwertig. In Ableitung V1 zeigt sich eine biphasische P-Welle mit prominentem negativem Endanteil. Der QRS-Komplex ist verbreitert. In den lateralen Ableitungen (I, aVL, V5, V6) zeigt er eine M-förmige Deformierung (RsR'-Konfiguration). Koinzidierend finden sich in diesen Ableitungen deszendierende ST-Strecken-Senkungen und präterminal negative T-Wellen. In den rechtspräkordialen Ableitungen (V1, V2) zeigt sich ein tiefer, breiter S-Komplex. Physiologische septale Q-Zacken in den lateralen Ableitungen fehlen.
Beurteilung
Das EKG zeigt das Vollbild eines kompletten Linksschenkelblocks (LBBB). Der P-Wellen-Befund in V1 ist als Zeichen einer Vergrößerung des linken Vorhofs zu werten (P-sinistroatriale). Ein Linksschenkelblock ist immer als pathologisch zu werten.
Kommentar
Ein neu aufgetretener LBBB kann (insbesondere bei entsprechender Klinik wie Brustschmerz) ein Äquivalent für einen akuten Myokardinfarkt sein und erfordert eine umgehende weitere Abklärung.
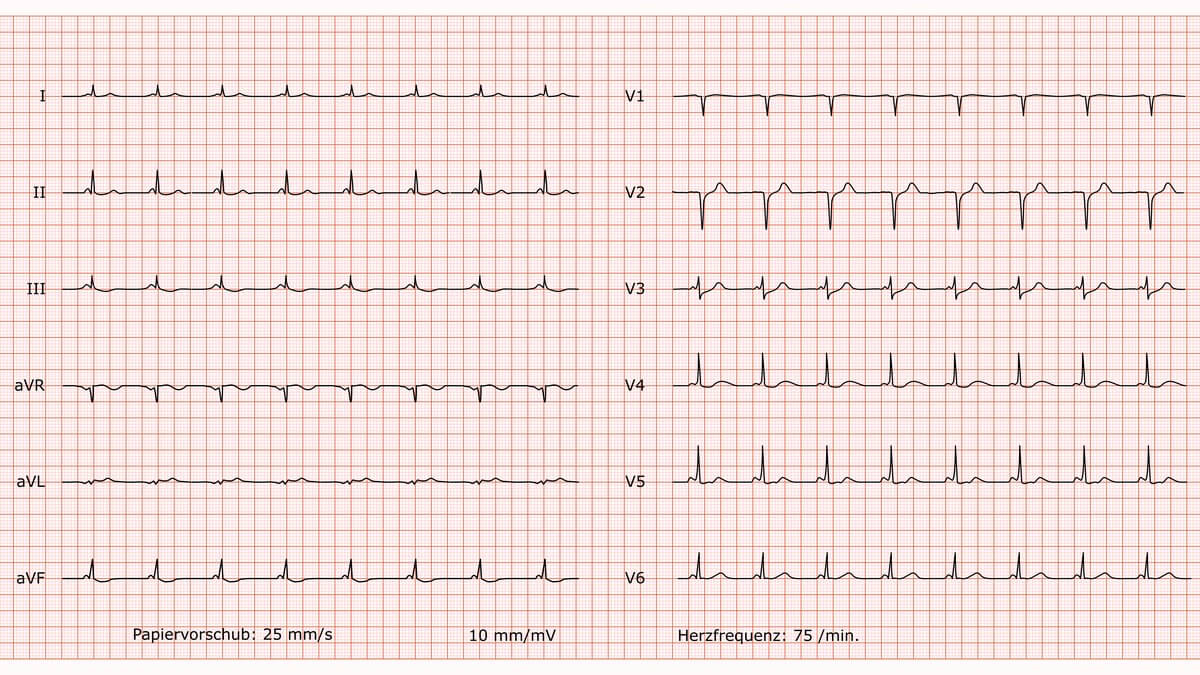
Kompletter Rechtsschenkelblock
Befund
Regelmäßiger Sinusrhythmus bei einer Frequenz von 60/min. Indifferenztyp. Die PQ-Zeit ist normwertig. Der QRS-Komplex ist verbreitert. In Ableitung V1 zeigt sich eine klassische M-förmige rsR'-Konfiguration. Korrespondierend findet sich in den lateralen Ableitungen (I, aVL, V5, V6) eine breite, tiefe S-Zacke. In V1 ist eine zur Hauptrichtung des QRS-Komplexes diskordante T-Wellen-Negativierung zu sehen. Die übrigen ST-Strecken und T-Wellen sind unauffällig. Es finden sich keine pathologischen Q-Zacken.
Beurteilung
Das EKG zeigt das Vollbild eines kompletten Rechtsschenkelblocks (RBBB). Die Atrioventrikuläre Überleitung ist intakt. Die T-Negativierung in V1 ist eine typische, sekundäre Erregungsrückbildungsstörung im Rahmen des Schenkelblocks und kein primäres Ischämiezeichen.
Kommentar
Ein Rechtsschenkelblock entsteht durch eine Leitungsverzögerung im rechten Tawara-Schenkel. Im Gegensatz zum Linksschenkelblock kann ein kompletter RBBB auch bei herzgesunden Menschen als Normvariante vorkommen. Er kann jedoch auch auf eine Rechtsventrikuläre Belastung (z.B. bei Lungenembolie oder chronischer Lungenerkrankung) oder eine strukturelle Herzerkrankung hinweisen. Ein Vergleich mit einem Vor-EKG ist zur Beurteilung der Neuheit des Befundes essenziell. Bei einem neu aufgetretenen RBBB, insbesondere im Kontext entsprechender klinischer Symptome (z.B. Dyspnoe), ist eine weitere Abklärung angezeigt.
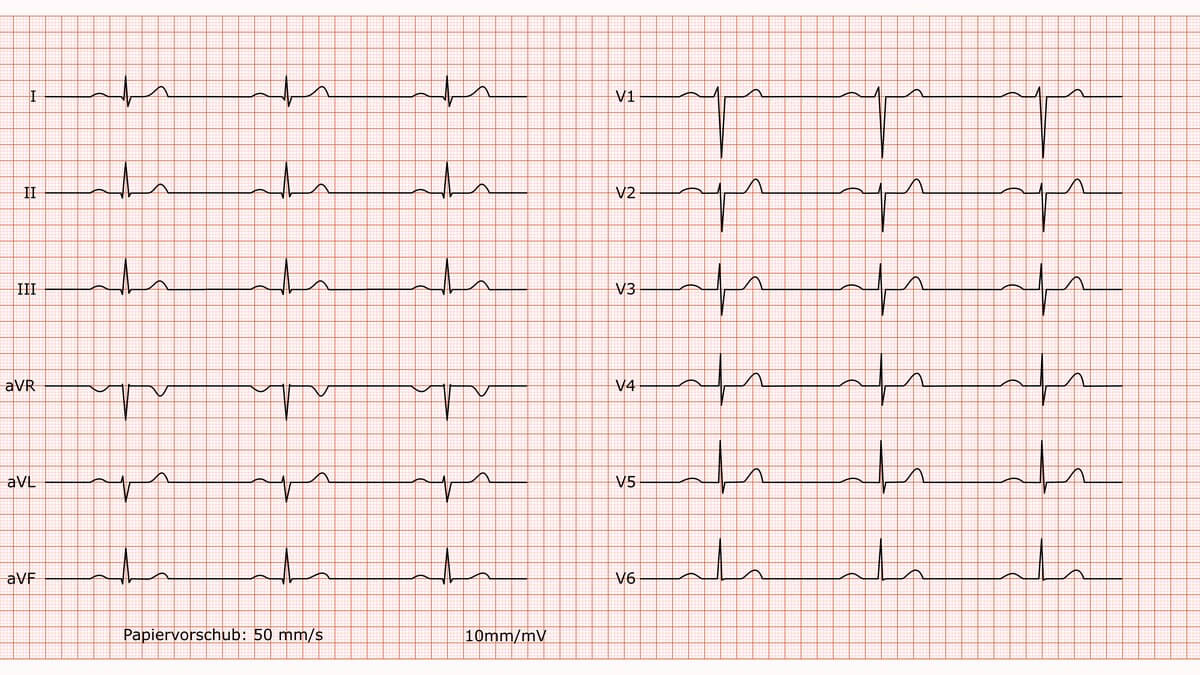
Lown-Ganong-Levine-Syndrom
Befund
Regelmäßiger Sinusrhythmus mit einer Frequenz von 75/min. Steiltyp. Die PQ-Zeit ist verkürzt. Die QRS-Dauer ist normwertig und schmal. Es ist keine Delta-Welle erkennbar. Die Erregungsrückbildung ist unauffällig.
Beurteilung
Die Befundkonstellation aus verkürzter PQ-Zeit bei gleichzeitig normaler QRS-Breite und dem Fehlen einer Delta-Welle entspricht einem Lown-Ganong-Levine (LGL)-Muster.
Kommentar
Das LGL-Syndrom ist ein Präexzitationssyndrom, bei dem eine akzessorische Leitungsbahn (James-Fasern) die langsame Leitung im AV-Knoten umgeht, was die kurze PQ-Zeit erklärt. Da die Erregung jedoch normal in das His-Bündel eintritt, erfolgt die Kammererregung auf normalem Weg, weshalb der QRS-Komplex schmal bleibt und keine Delta-Welle entsteht. Bei Patienten mit LGL-Muster besteht ein Risiko für das Auftreten von supraventrikulären Tachykardien.
Perikarditis/Perimyokarditis
Befund
Regelmäßiger Sinusrhythmus mit einer Frequenz von 60/min. Indifferenztyp. Die PQ-Zeit ist normwertig, die QRS-Komplexe sind schmal. Es zeigen sich diffuse, konkav-bogige ST-Strecken-Hebungen in nahezu allen Ableitungen (deutlich in I, II, aVL, V3-V4-V6). Korrespondierend findet sich eine ST-Strecken-Senkung nur in der reziproken Ableitung aVR. Die T-Wellen sind positiv und konkordant zu den ST-Hebungen.
Beurteilung
Obwohl die vorhandenen ST-Hebungen formal die Kriterien eines akuten ST-Hebungsinfarktes (STEMI) erfüllen, ist die Gesamtkonstellation der Veränderungen (diffuse Verteilung, konkave Morphologie, Fehlen echter reziproker Senkungen) charakteristisch für eine akute Perikarditis im Stadium I.
Kommentar
Der präsentierte EKG-Befund ist ein klassischer "STEMI-Mimic" und unterstreicht die Wichtigkeit der Differenzialdiagnose bei ST-Hebungen. Die Schlüsselmerkmale, die in diesem Fall für eine Perikarditis und gegen einen STEMI sprechen, sind:
- Verteilung der Hebungen: Die ST-Hebungen sind diffus und nicht auf das Versorgungsgebiet einer einzelnen Koronararterie beschränkt.
- Fehlende Spiegelbilder: Es fehlen reziproke ST-Senkungen in den gegenüberliegenden Ableitungen. Die isolierte Senkung in aVR ist typisch für eine Perikarditis.
- Morphologie der Hebungen: Die Hebungen weisen eine konkave Form auf, im Gegensatz zu den oft konvexen Hebungen bei einem STEMI. Obwohl diese Zeichen stark für eine Perikarditis sprechen, ist die klinische Konsequenz eines übersehenen STEMI gravierend. Daher ist bei jedem Patienten mit diesen EKG-Veränderungen und Brustschmerz eine umgehende weitere Abklärung (klinischer Kontext, Notfall-Echokardiographie, Troponin-Verlauf) zwingend erforderlich, um einen Infarkt sicher auszuschließen.
Sinusrhythmus
Befund
Regelmäßiger Sinusrhythmus mit einer Frequenz von 60/min. Steiltyp. Die PQ-Zeit und die QRS-Dauer sind normwertig. Die Erregungsrückbildung (ST-Strecken und T-Wellen) ist unauffällig. Es finden sich keine pathologischen Q-Zacken.
Beurteilung
Unauffälliges EKG mit Steiltyp als Normvariante.
Kommentar
Der Steiltyp ist eine häufige Normvariante, die oft bei jungen, schlanken Personen auftritt und die eher vertikale anatomische Lage des Herzens im Thorax widerspiegelt. Der Befund hat keine pathologische Relevanz.
ST-Hebungs-Infarkt
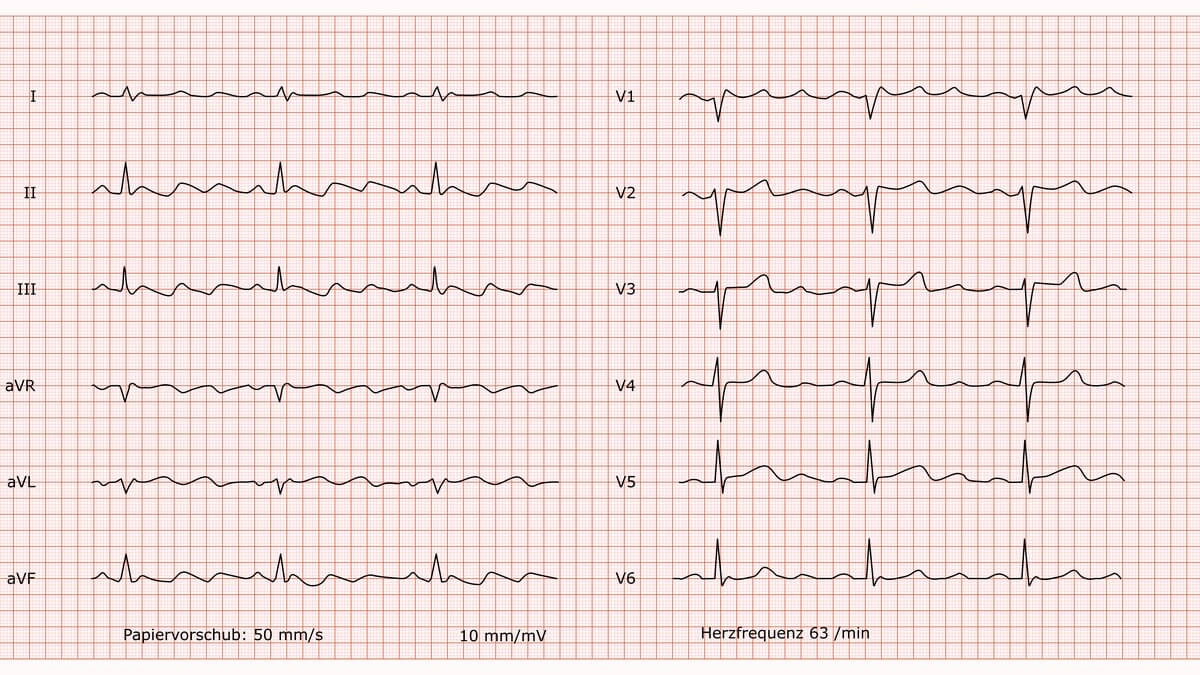
Vorhofflattern mit 4:1 AV Block
Befund
Anstelle von P-Wellen zeigt sich eine kontinuierliche, sägezahnartige Oszillation der Nulllinie (sog. Flatterwellen). Die Frequenz dieser Flatterwellen (atriale Frequenz) beträgt ca. 240/min. Die Überleitung auf die Kammern erfolgt in einem regelmäßigen 4:1-Block, was zu einer regelmäßigen, normofrequenten Kammerantwort von ca. 63/min führt. Die QRS-Komplexe sind schmal. Indifferenztyp. Die Beurteilung der ST-Strecke und der T-Welle ist durch die überlagernden Flatterwellen erschwert, es zeigen sich jedoch keine eindeutig pathologischen Veränderungen.
Beurteilung
Typisches Vorhofflattern mit regelmäßiger 4:1-AV-Blockierung und einer daraus resultierenden, normofrequenten Kammerfrequenz.
Kommentar
Vorhofflattern ist eine organisierte Makro-Reentry-Tachykardie, die meist im rechten Vorhof kreist. Durch die hohe Blockierungsstufe (4:1) ist die Kammerfrequenz hier unauffällig, weshalb der Patient klinisch asymptomatisch sein kann. Es ist jedoch essenziell zu beachten, dass die AV-Blockierung bei Vorhofflattern oft instabil ist und spontan in einen 2:1-Block übergehen kann, was zu einer plötzlichen Tachykardie mit einer Frequenz von ca. 150/min führen würde. Unabhängig von der Kammerfrequenz besteht bei Vorhofflattern ein dem Vorhofflimmern vergleichbares thromboembolisches Risiko. Daher muss die Indikation zur therapeutischen Antikoagulation (z.B. nach CHA₂DS₂-VA-Score) dringend geprüft werden. Therapeutische Ziele sind Frequenz- und/oder Rhythmuskontrolle. Die Katheterablation stellt bei typischem Vorhofflattern eine kurative Therapieoption mit hoher Erfolgsrate dar.
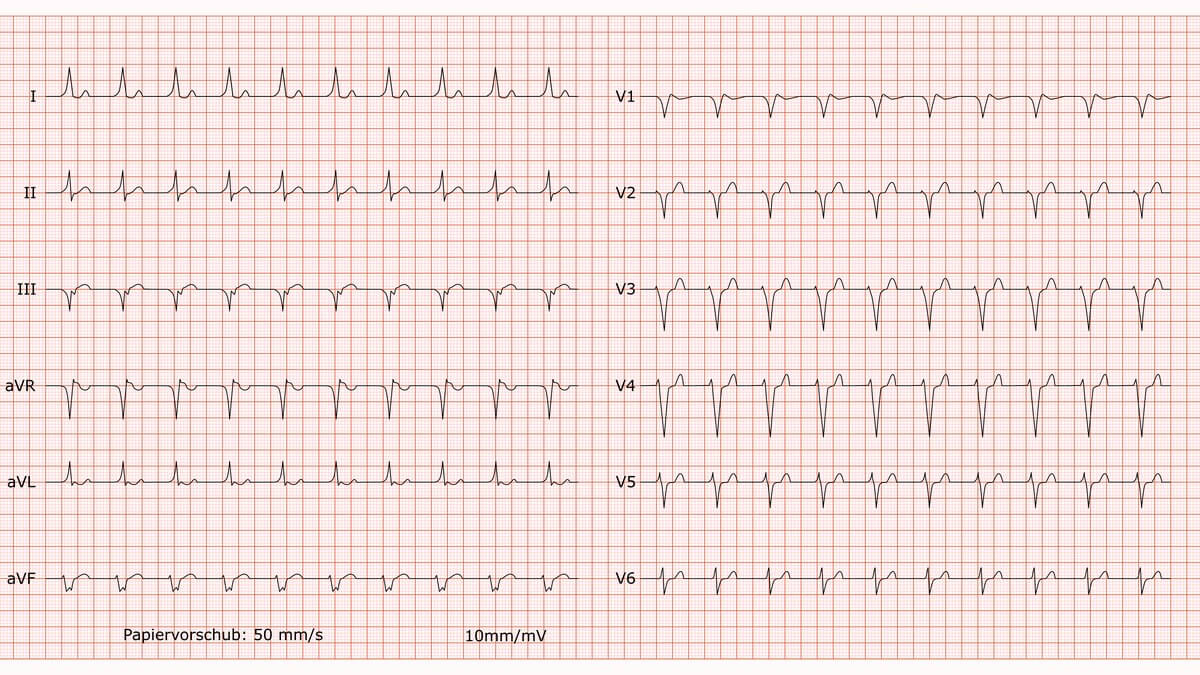
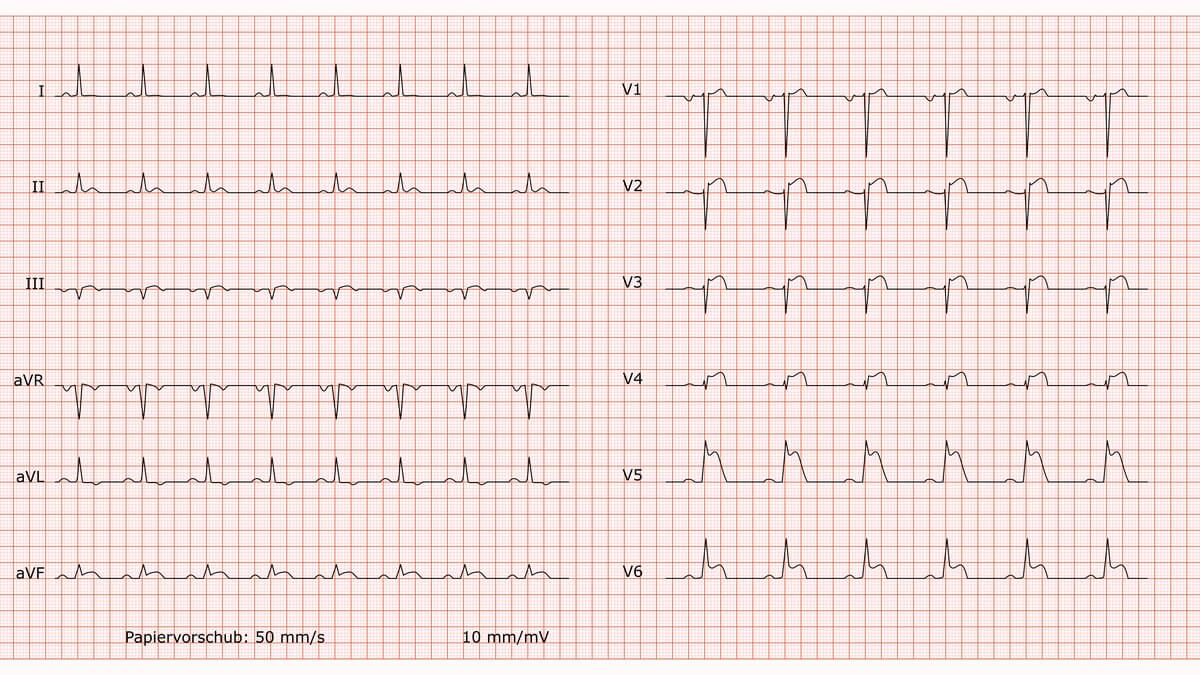
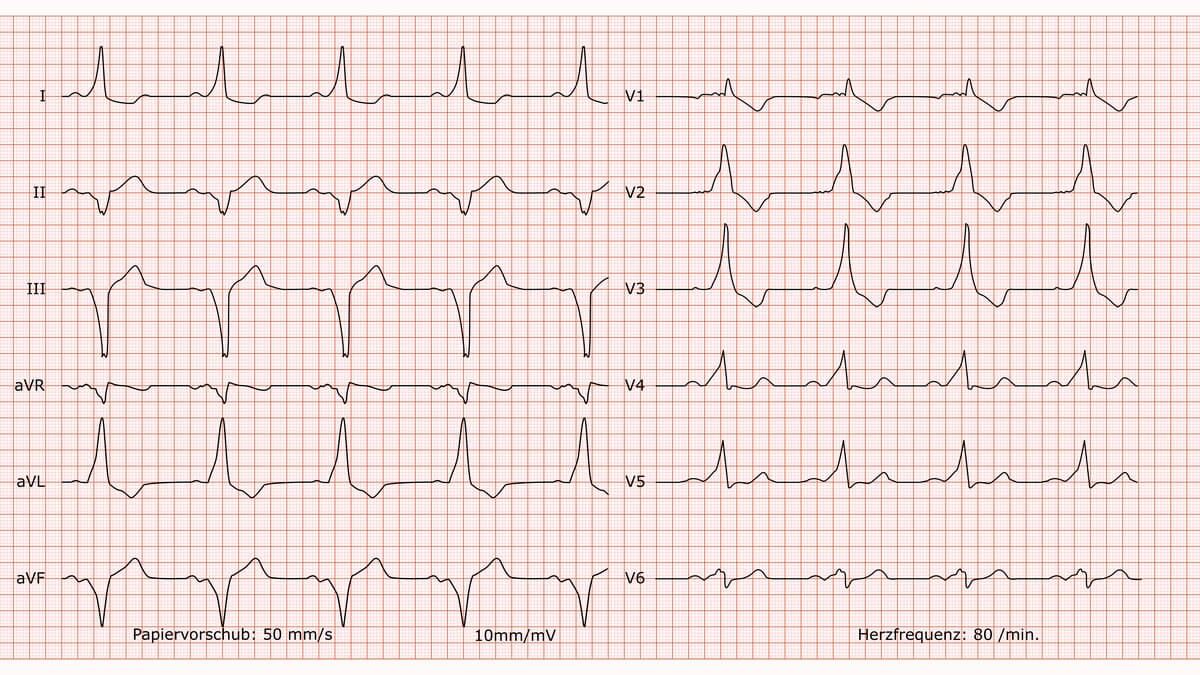
Wolff-Parkinson-White-Syndrom
Befund
Regelmäßiger Sinusrhythmus mit einer Frequenz von 80/min. Es liegt ein überdrehter Linkstyp vor. Die PQ-Zeit ist verkürzt. Der QRS-Komplex ist verbreitert. Dem QRS-Komplex geht eine ausgeprägte Delta-Welle voraus, die für den trägen, verwaschenen Anstieg verantwortlich ist. In den Ableitungen I, aVL und V3 zeigen sich ausgeprägte, deszendierende ST-Strecken-Senkungen mit präterminal negativen T-Wellen. Die P-Wellen sind in aVF und V1-V3 unspezifisch verändert.
Beurteilung
Die klassische Trias aus 1.) verkürzter PQ-Zeit, 2.) Nachweis einer Delta-Welle und 3.) verbreitertem QRS-Komplex definiert ein Wolff-Parkinson-White (WPW)-Muster. Die ausgeprägten ST-T-Veränderungen sind als sekundäre, diskordante Erregungsrückbildungsstörungen im Rahmen der Präexzitation zu werten.
Kommentar
Das WPW-Syndrom wird durch eine angeborene, zusätzliche Leitungsbahn (akzessorisches Bündel) verursacht, die den AV-Knoten umgeht und den Impuls vorzeitig vom Vorhof auf die Kammer leitet (Präexzitation). Die Delta-Welle repräsentiert diese frühe, langsame Erregung des Kammermyokards abseits des normalen Reizleitungssystems. Die veränderte Erregungsausbreitung (Depolarisation) führt zwangsläufig zu einer veränderten Erregungsrückbildung (Repolarisation). Daher sind die ST-Senkungen und T-Negativierungen kein Zeichen einer primären Ischämie, sondern eine Folge des Schenkelblock-ähnlichen Bildes. Patienten mit WPW-Syndrom haben ein erhöhtes Risiko für Reentry-Tachykardien. Besonders gefährlich ist das Auftreten von Vorhofflimmern, da die schnelle Überleitung über die akzessorische Bahn zu lebensbedrohlichem Kammerflimmern führen kann.
Ausgewählte Ableitungen
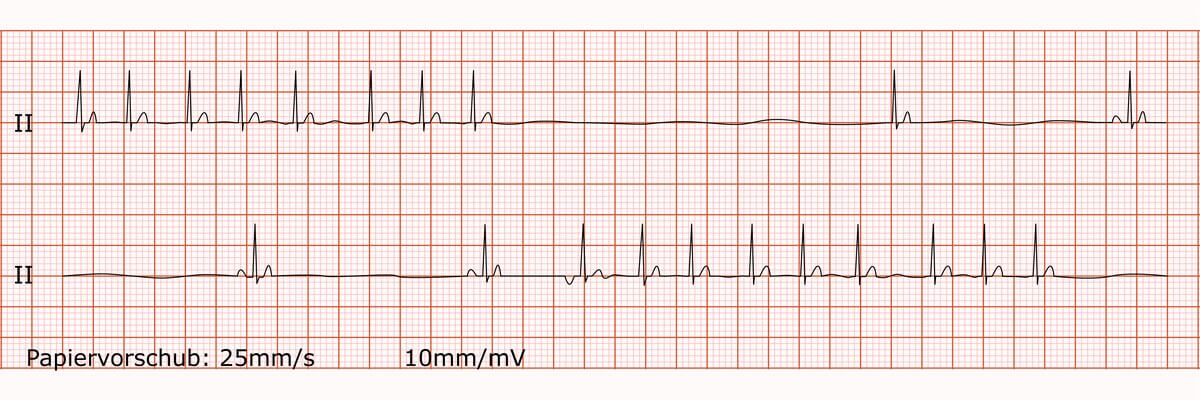
3-Kanal-EKG des McGinn-White-Syndroms
Rhythmusstreifen
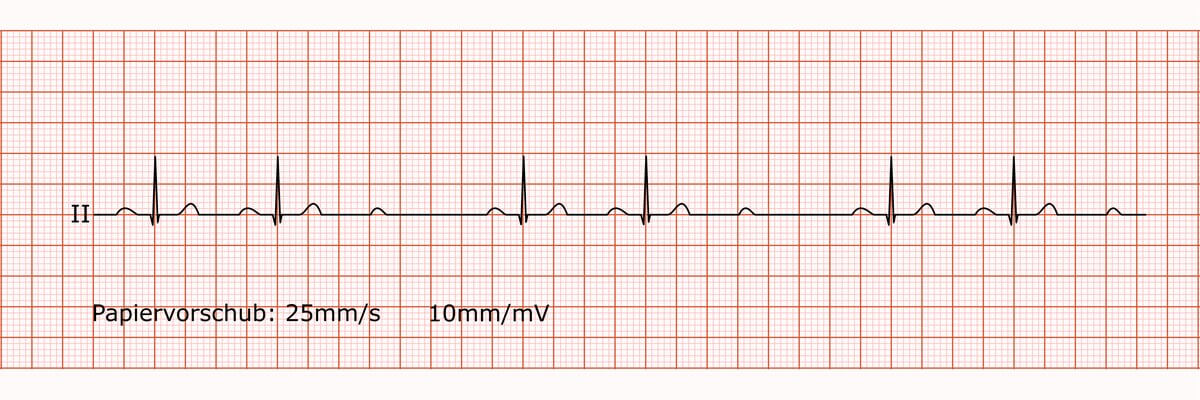
AV-Block 2. Grades Typ Mobitz II
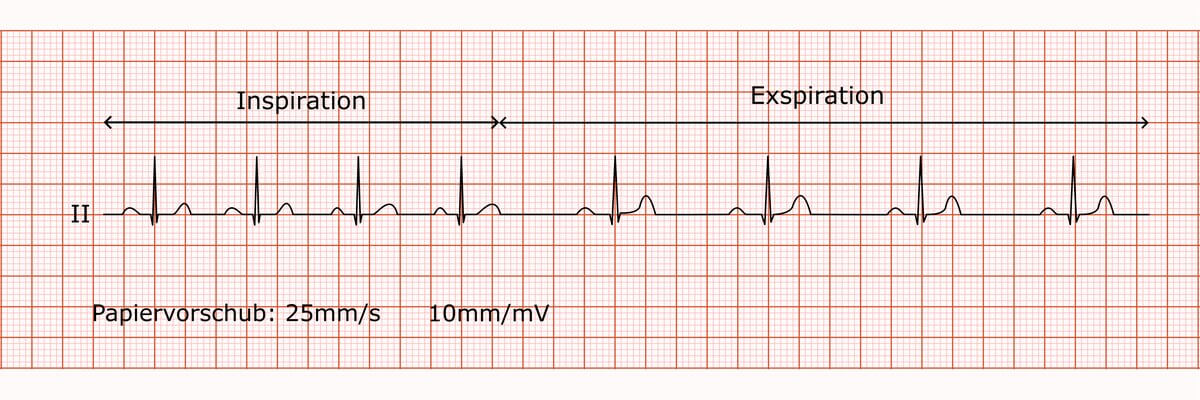
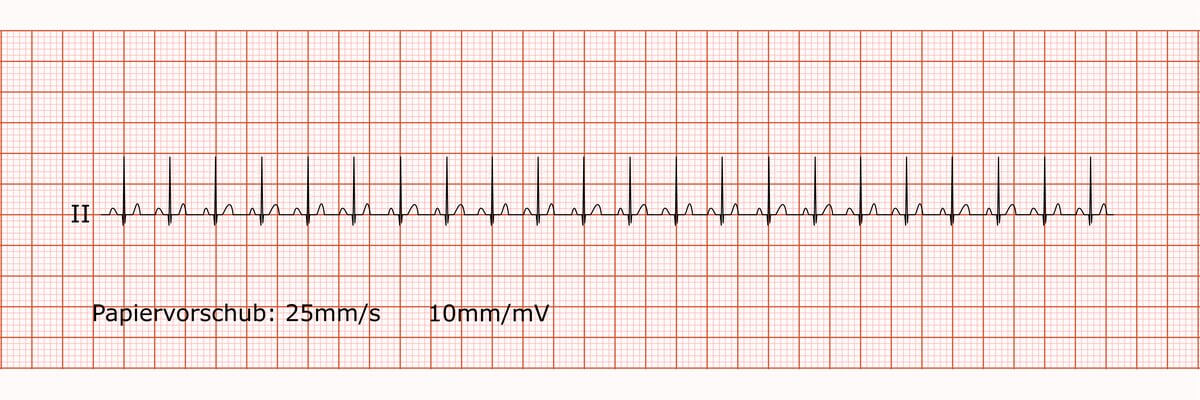
Respiratorische Sinusarrhythmie
Sinusbradykardie,Triggerpause und konsekutiver AAI-Schrittmachereinsatz
Sinustachykardie
Tachykardie-Bradykardie-Syndrom (Sick-Sinus-Syndrom)
Morphologische Erklärungen
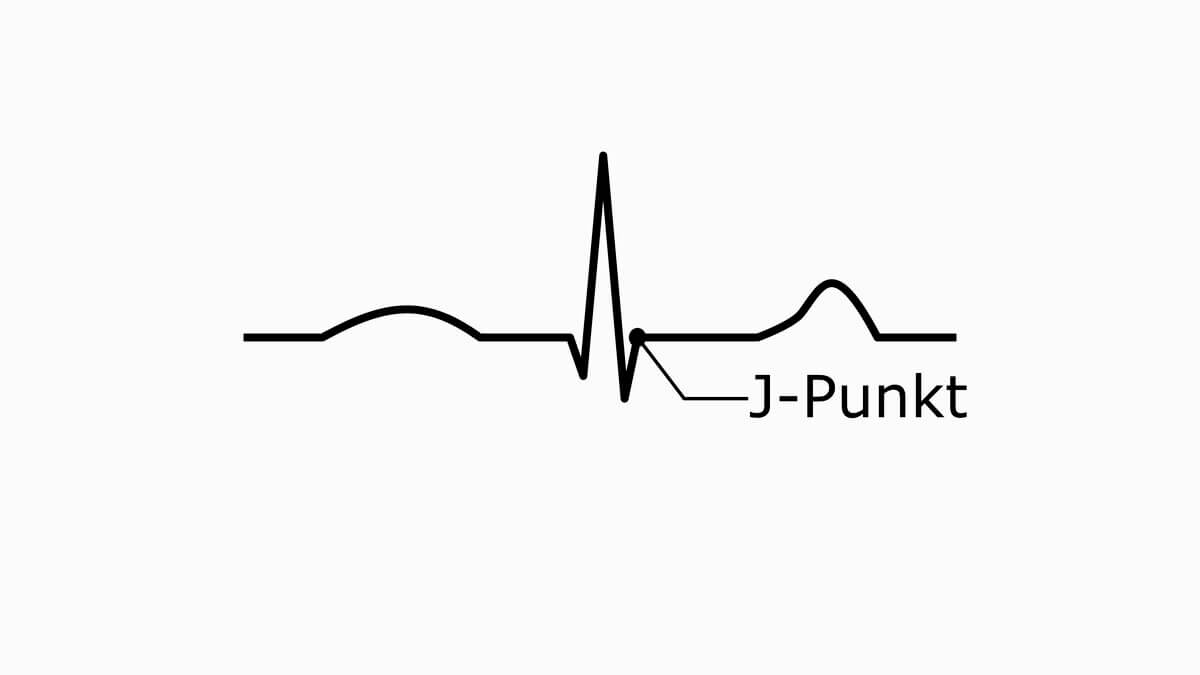
J-Punkt
Der J-Punkt markiert das Ende des QRS-Komplexes und den Beginn der ST-Strecke. Eine Verschiebung kann auf pathologische Veränderungen wie eine Perikarditis oder eine Myokardischämie hinweisen.
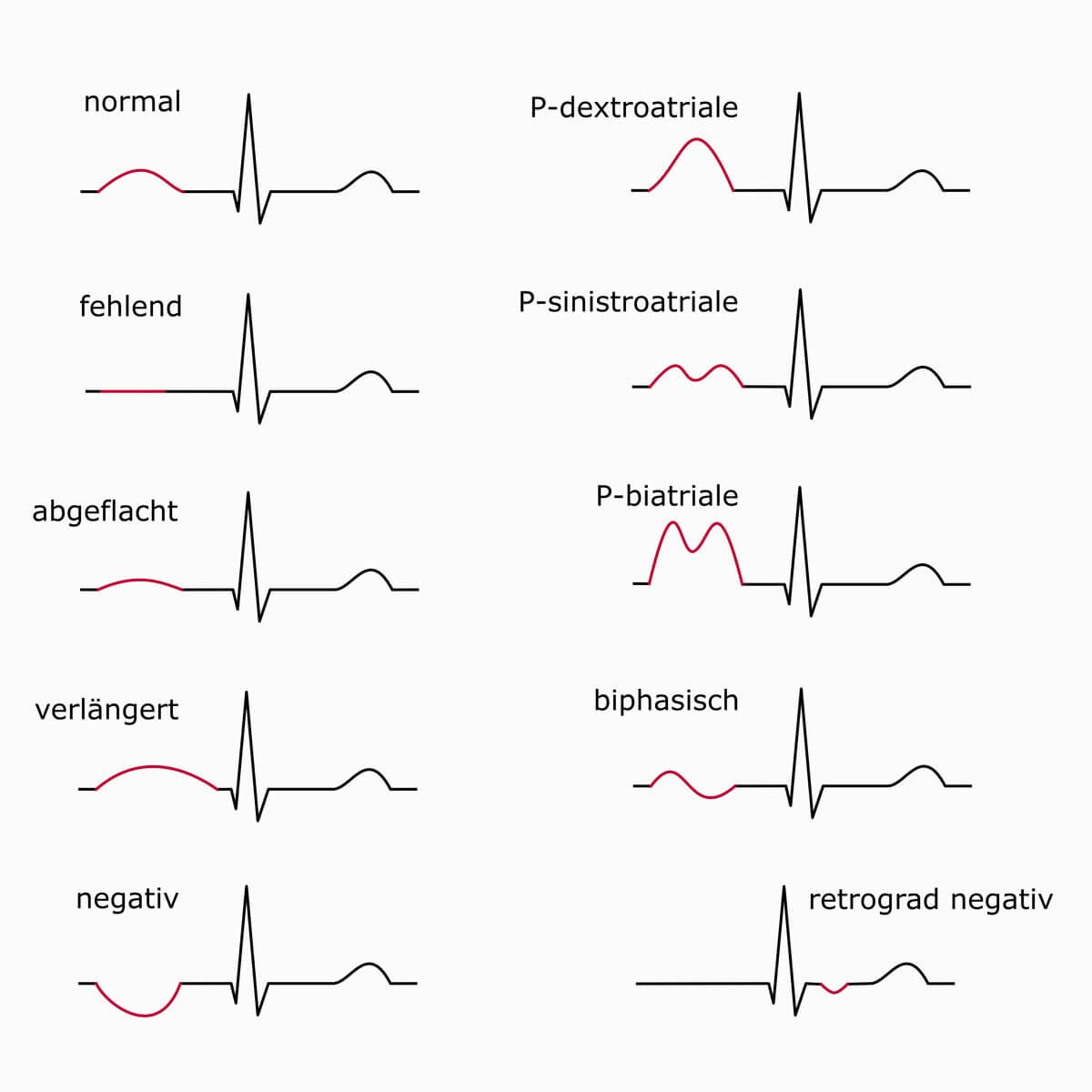
P-Wellen-Konfigurationen
Die P-Welle repräsentiert die Vorhofdepolarisation. Veränderungen in Form, Amplitude oder Dauer können auf eine atriale Hypertrophie hinweisen – z. B. P-mitrale (breit, doppelgipflig) bei Mitralstenose oder P-pulmonale (spitz, überhöht) bei pulmonale Hypertonie oder Cor pulmonale.
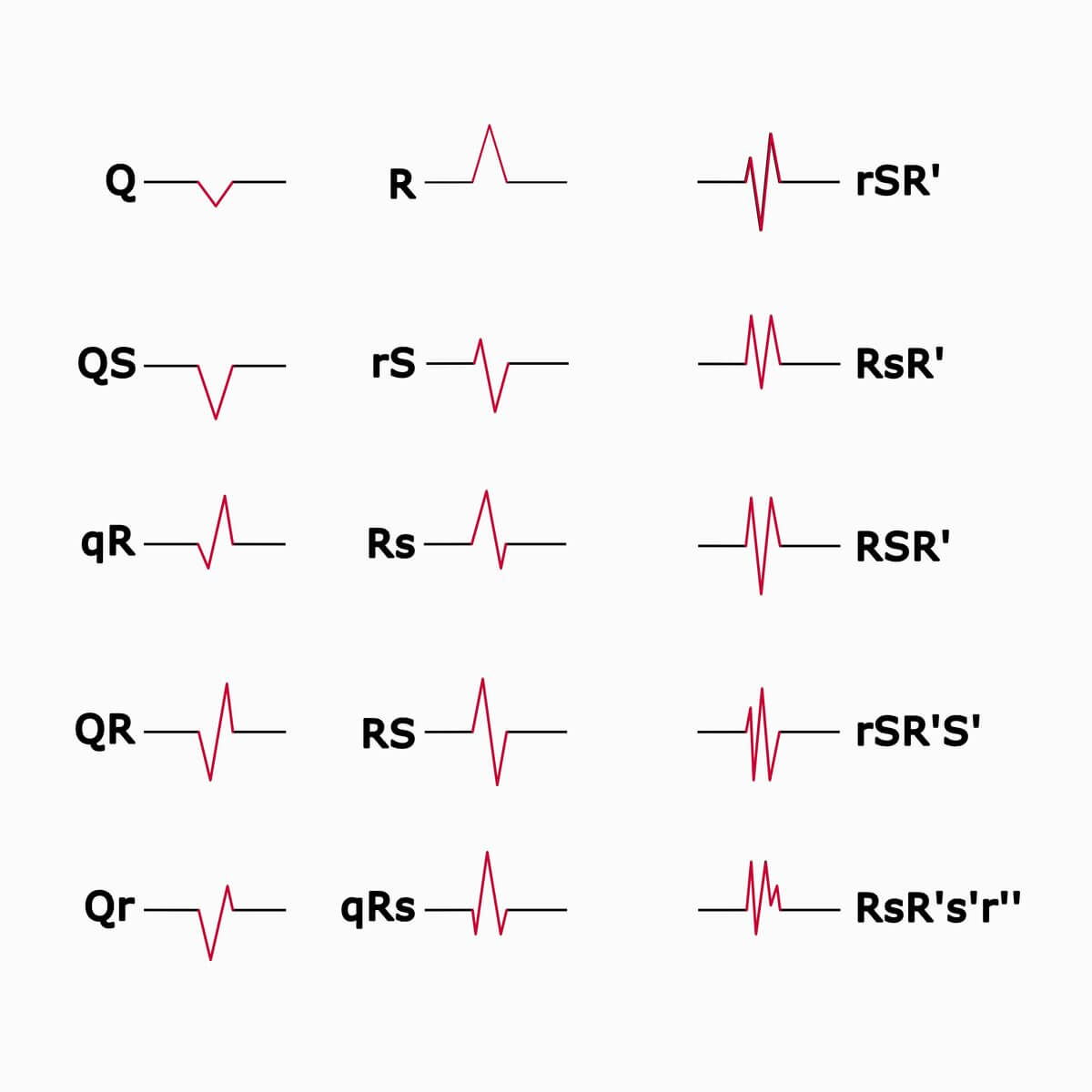
QRS-Konfigurationen
Die QRS-Konfiguration beschreibt die morphologische Abfolge der Zacken im QRS-Komplex. Die Nomenklatur gibt dabei durch Groß- und Kleinschreibung die relative Amplitude wieder (z.B. rS vs. RS). Diese deskriptiven Muster sind diagnostisch wegweisend: Ein rSR'-Muster in V1 ist typisch für einen Rechtsschenkelblock, während ein tiefer QS-Komplex auf eine Infarktnarbe hindeuten kann.
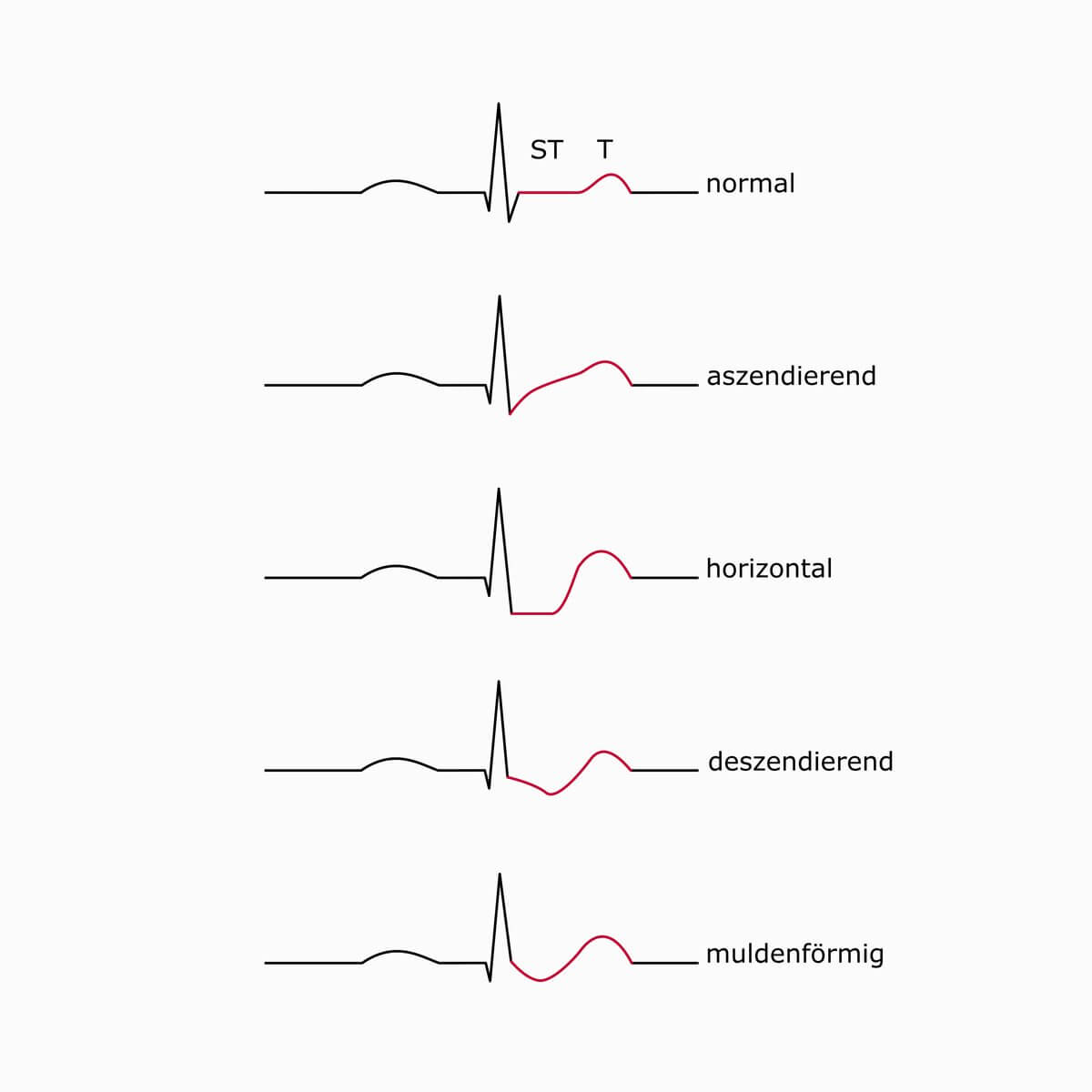
ST-Senkungen
ST-Senkungen können Ausdruck einer subendokardialen Ischämie sein (z.B. bei Belastung oder NSTEMI), aber auch bei Digitaliswirkung oder Elektrolytstörung auftreten.