STEMI
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenSynonyme: ST-Hebungs-Infarkt, ST-Hebungs-Myokardinfarkt
Englisch: ST-segment elevation myocardial infarction
Definition
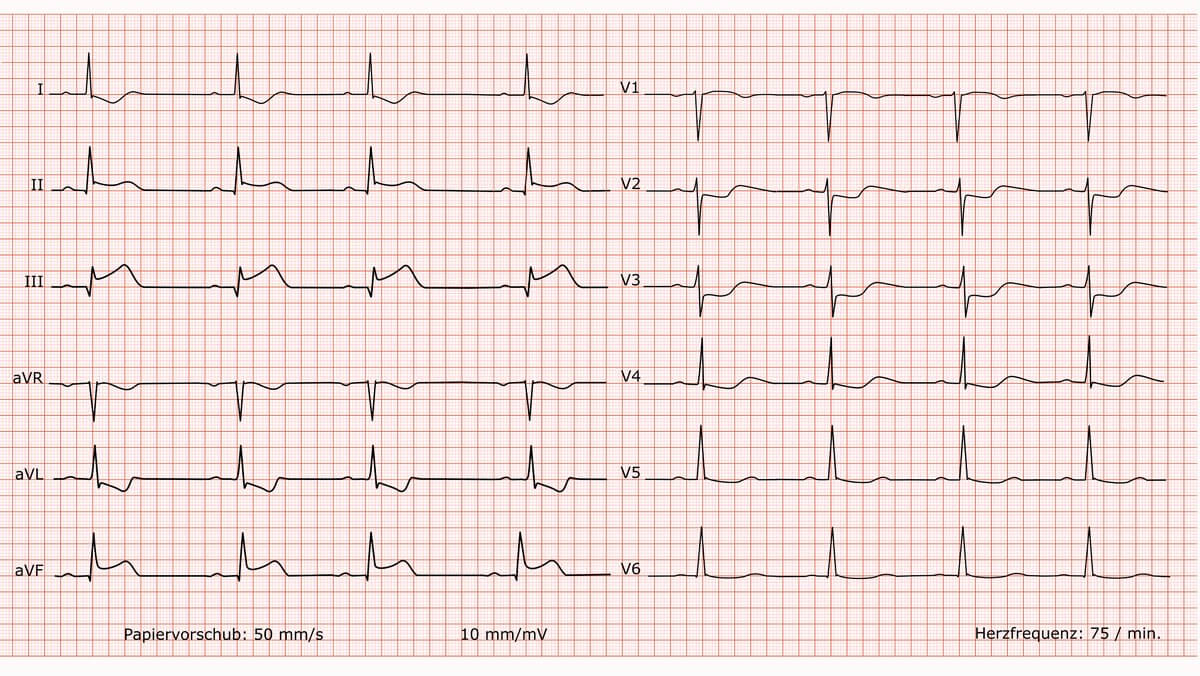
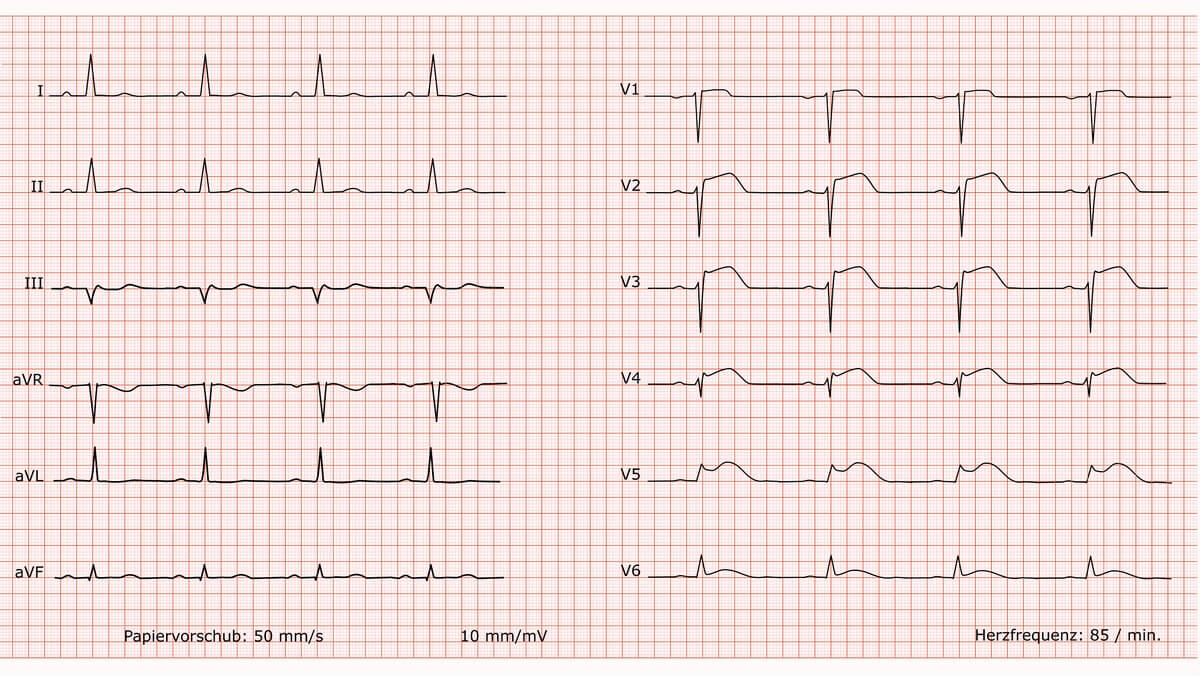
Ein ST-Hebungsinfarkt, kurz STEMI, ist ein Myokardinfarkt mit typischer Klinik und persistierenden ST-Hebungen im EKG. Die Diagnose wird für die Akuttherapie anhand des EKG gestellt – ohne das Abwarten einer Troponinbestätigung.
Abgrenzung
Sieht man bei typischer Klinik im EKG keine klassischen ST-Hebungen, können STEMI‑Äquivalente oder ein NSTEMI vorliegen.
Pathophysiologie
Ursache des STEMI ist meist eine akute thrombotische Okklusion einer Koronararterie. Durch die resultierende transmurale Ischämie kommt es zu Potentialdifferenzen zwischen gesundem und ischämischem Myokard. Dabei richtet sich der Vektor der elektrischen Erregung auf das Infarktgebiet. Ableitungen, die über dem Infarktareal liegen, zeigen ST-Hebungen, während gegenüberliegende Ableitungen häufig reziproke ST-Senkungen aufweisen. Die ST-Hebung ist Ausdruck einer transmuralen Myokardschädigung.
Symptome
Die klinische Präsentation entspricht dem klassischen Myokardinfarkt mit anhaltenden, typischerweise länger als 20 Minuten bestehenden retrosternalen Schmerzen, häufig mit Ausstrahlung in den linken Arm, Kiefer oder Rücken, sowie begleitenden vegetativen Symptomen (Dyspnoe, Schweißausbruch, Übelkeit). Bei Frauen, älteren Patienten und Diabetikern können atypische Verläufe ohne klassischen Brustschmerz auftreten.
Diagnostik
Die Diagnose STEMI wird gestellt, wenn neben einer infarkttypischen klinischen Symptomatik (länger als 20 Minuten anhaltender Brustschmerz oder Dyspnoe mit vegetativen Zeichen) folgende EKG-Veränderungen vorliegen:
- ST-Hebungen ≥ 0,1 mV in den Extremitätenableitungen oder
- ST-Hebungen ≥ 0,2 mV in den Brustwandableitungen – in mindestens zwei benachbarten Ableitungen; die Hebung des ST-Segments wird dabei im J-Punkt bestimmt
Laut der Europäischen Gesellschaft für Kardiologie (ESC) gelten als relevante ST-Hebung:[1]
| Ableitung | Männer < 40 Jahre | Männer ≥ 40 Jahre | Frauen |
|---|---|---|---|
| V2/V3 | 0,25 mV | 0,2 mV | 0,15 mV |
| V7–V9 | 0,05 mV | 0,05 mV | 0,05 mV |
| alle übrigen | 0,1 mV | 0,1 mV | 0,1 mV |
Die STEMI‑Diagnose wird bei passender Klinik primär nach EKG gestellt. Eine Troponinerhöhung bestätigt den Myokardschaden, ist aber für die Entscheidung zur sofortigen Reperfusionstherapie nicht abzuwarten. Die weiterführende Labordiagnostik beim Herzinfarkt erfolgt parallel, ohne die Akuttherapie zu verzögern.
Aus den betroffenen EKG-Ableitungen lassen sich Rückschlüsse auf die Infarktlokalisation ziehen:
- Vorderwandinfarkt: V1–V4
- Lateraler Infarkt: I, aVL, V5–V6
- Inferiorer Infarkt: II, III, aVF
- Posteriorer Infarkt: V7–V9
Differentialdiagnosen
Differenzialdiagnostisch müssen andere Ursachen einer ST-Hebung berücksichtigt werden. Dazu zählen insbesondere:
- Akute Perikarditis
- Frühe Repolarisation
- Takotsubo-Kardiomyopathie
- Myokarditis
- Linksventrikuläres Aneurysma
Auch Elektrolytstörungen (z.B. Hyperkaliämie) oder das Brugada-Syndrom können ST-Streckenveränderungen verursachen.
Komplikationen
- Kardiogener Schock (ca. 5–10 % der Fälle; häufigste Todesursache)
- Ventrikuläre Herzrhythmusstörungen (Kammerflimmern, ventrikuläre Tachykardie)
- Akute Herzinsuffizienz
- Mechanische Komplikationen: Papillarmuskelruptur mit akuter Mitralklappeninsuffizienz, Myokardruptur, Ventrikelseptumdefekt
Therapie
Die Therapie des STEMI zielt auf die schnellstmögliche Wiedereröffnung des verschlossenen Koronargefäßes ("time is muscle"). Entscheidend ist eine rasche Reperfusion.
Präklinische Maßnahmen
Bereits durch den Rettungsdienst erfolgt die Sicherung der Diagnose mittels 12-Kanal-EKG und kontinuierlichem Monitoring. Aufgrund der Gefahr plötzlich auftretender maligner Herzrhythmusstörungen (z.B. Kammerflimmern) muss eine Defibrillationsbereitschaft sichergestellt werden. Sauerstoff wird nur bei Hypoxämie (SaO₂ < 90 %) verabreicht. Zur Analgesie kann Morphin i.v. eingesetzt werden.
Eine sofortige antithrombotische Therapie mit ASS sowie einem P2Y12-Hemmer (bevorzugt Ticagrelor oder Prasugrel) wird eingeleitet. Zusätzlich erfolgt eine Antikoagulation, in der Regel mit unfraktioniertem Heparin. Der Patient wird anschließend umgehend in ein PTCA-fähiges Zentrum transportiert.
Klinische Maßnahmen
Therapie der Wahl ist die primäre perkutane transluminale Koronarangioplastie (PTCA) mit Ballondilatation und Implantation eines medikamentenbeschichteten Stents. Ziel ist eine Drahtpassage innerhalb von ≤ 60 Minuten nach Erstkontakt bei direkt in einem PCI-Zentrum aufgenommenen Patienten bzw. ≤ 120 Minuten bei notwendigem Interhospitaltransfer.[1] Ist eine rechtzeitige PCI nicht möglich, kann eine Fibrinolyse mit anschließender frühinvasiver Strategie erfolgen.
Postinterventionell erhalten die Patienten eine duale Thrombozytenaggregationshemmung (ASS dauerhaft, P2Y12-Hemmer in der Regel für 12 Monate) sowie eine leitliniengerechte Sekundärprävention mit Betablocker, ACE-Hemmer bzw. ARNI, hochdosiertem Statin und ggf. einem Mineralokortikoidrezeptor-Antagonisten bei reduzierter linksventrikulärer Funktion.
Prognose
Die Prognose des STEMI ist entscheidend von der Reperfusionszeit abhängig. Mit zeitgerechter primärer PCI liegt die Krankenhausmortalität in modernen Registern bei etwa 5–10 %.[1] Langfristig sind Infarktgröße, linksventrikuläre Ejektionsfraktion und das Auftreten von Komplikationen prognostisch entscheidend. Eine konsequente Sekundärprävention reduziert das Risiko für Reinfarkt und kardiovaskulären Tod.
Quellen
- ↑ 1,0 1,1 1,2 Byrne RA et al. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023;44(38):3720-3826.
Literatur
- Schuster HP, Trappe HJ. EKG-Kurs für Isabel. 5. Aufl. Thieme; 2005.