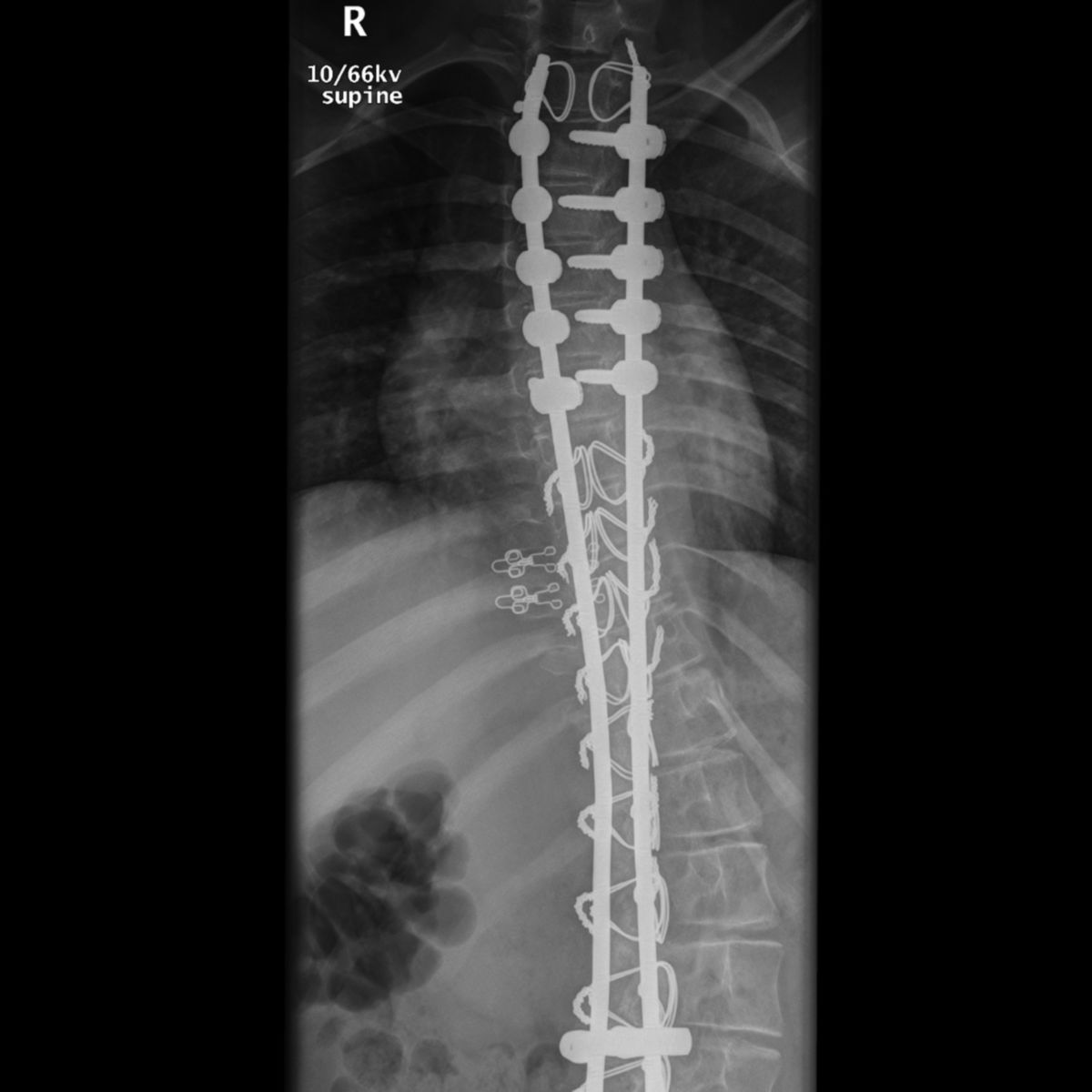
Plattenosteosynthese
Trainier deine Lernmuskeln!
Mit Flash Cards, Quiz und mehr
LoslegenEnglisch: plate osteosynthesis, plate fixation
Definition
Unter der Plattenosteosynthese versteht man die osteosynthetische Versorgung eines Knochenbruchs durch Metallplatten.
Indikation
Die Plattenosteosynthese ist eine Möglichkeit der osteosynthetischen Versorgung einer Fraktur. Zu den generellen Indikationen für eine operative Frakturbehandlung gehören:
- Frakturen beim polytraumatisierten Patienten
- Frakturen mit Gelenkbeteiligung
- Offene Frakturen
- Mehrfragment-Frakturen (komplexe, vollständig instabile Frakturen)
- Frakturen mit Gefäß- oder Nervenverletzung
- Frakturen der unteren Extremität (in den meisten Fällen)
- Komplette Unterarmfrakturen
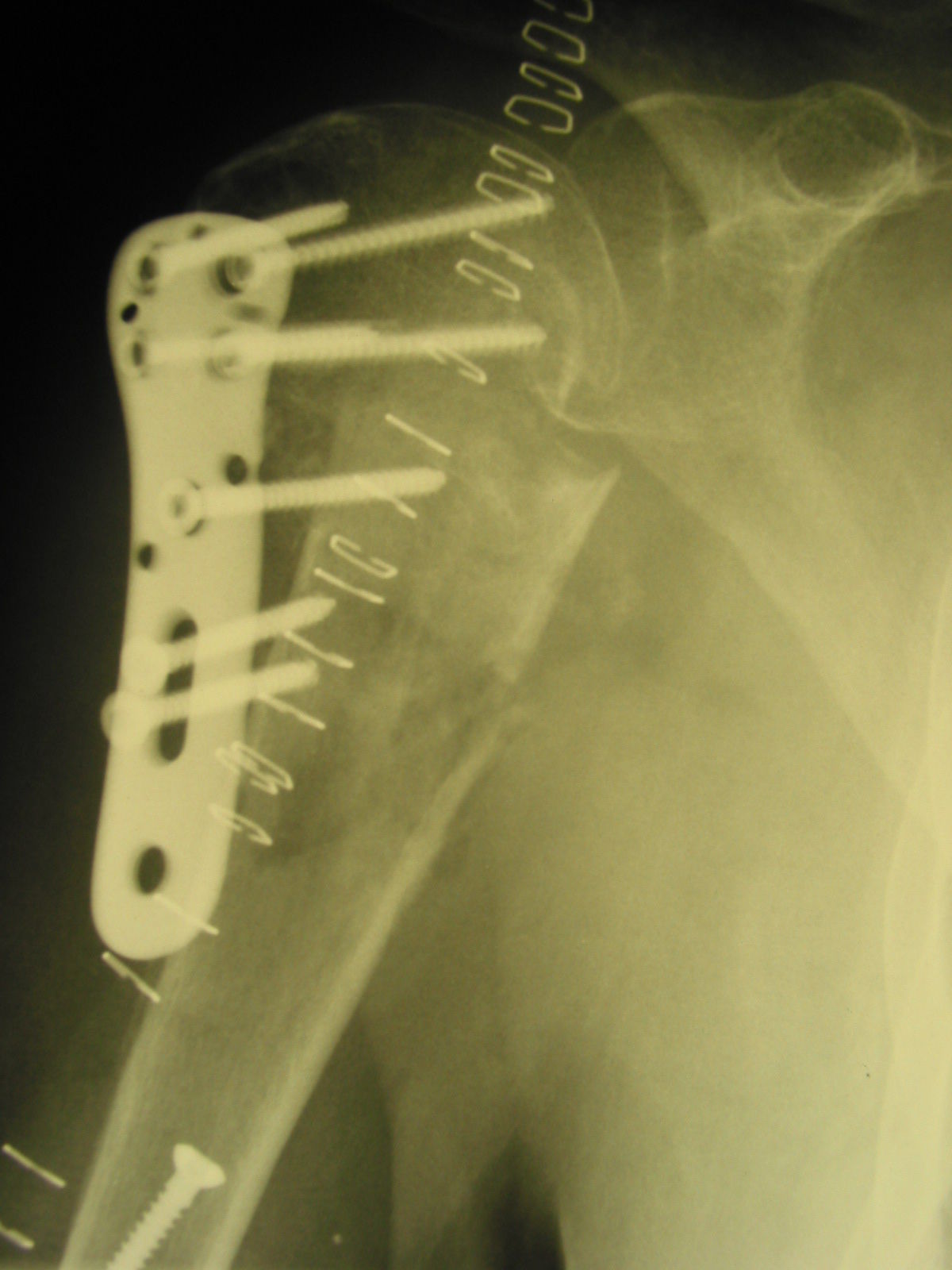
Die Art der osteosynthetischen Versorgung wird je nach Frakturlokalisation und -verlauf ausgewählt. Die Plattenosteosynthese wird z.B. bei einer proximalen Tibiafraktur, einer proximalen Humerusfraktur oder auch bei einer Humerusschaftfraktur verwendet.
Formen
Es gibt verschiedene Möglichkeiten der Plattenosteosynthese. Zu diesen gehören:
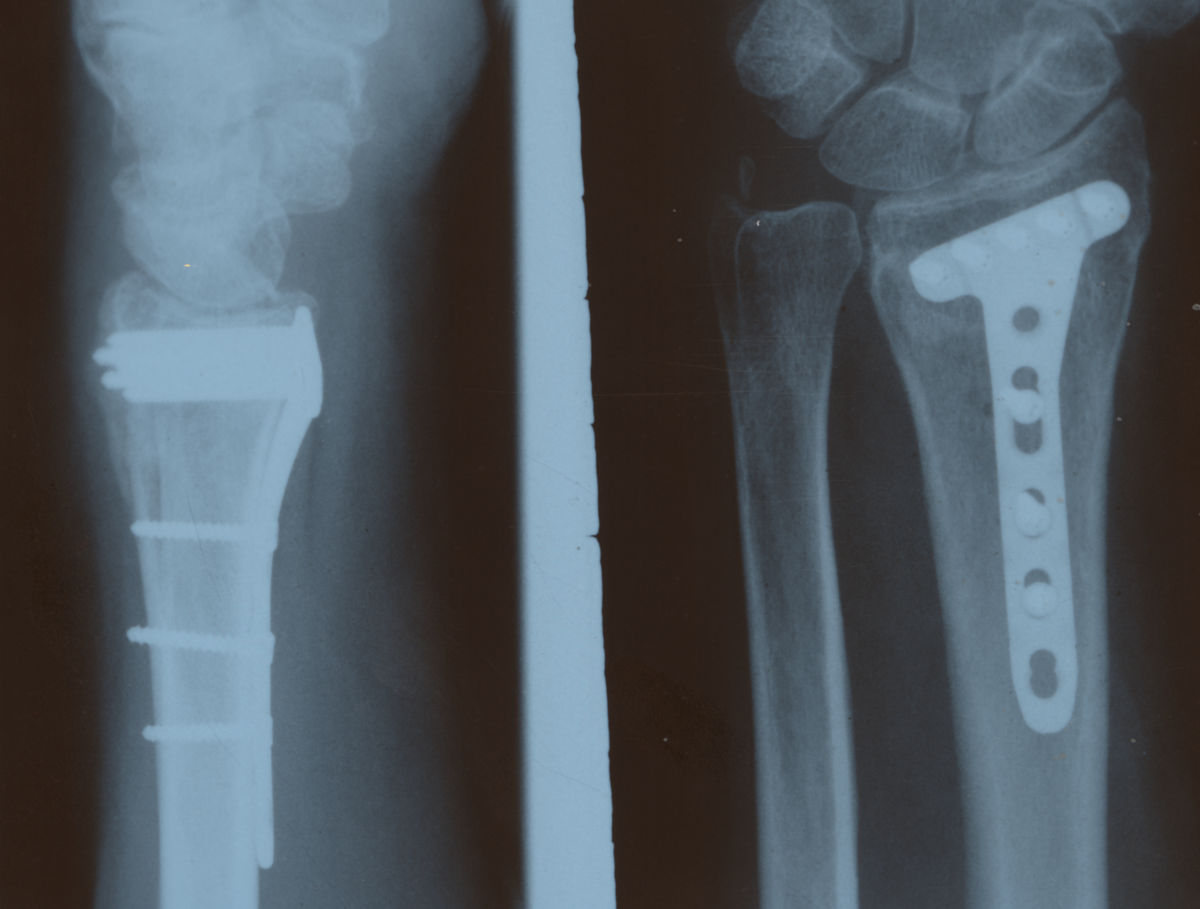
- Kortikalisplatte (konventionelle Platte): Dient der stabilen Fixierung einer Fraktur, indem die Platte durch Schrauben fest am Knochen fixiert wird. Durch Reibung am Knochen erfolgt die Lastübertragung auf die Platte. Sie muss so nah wie möglich der Kortikalis aufliegen.
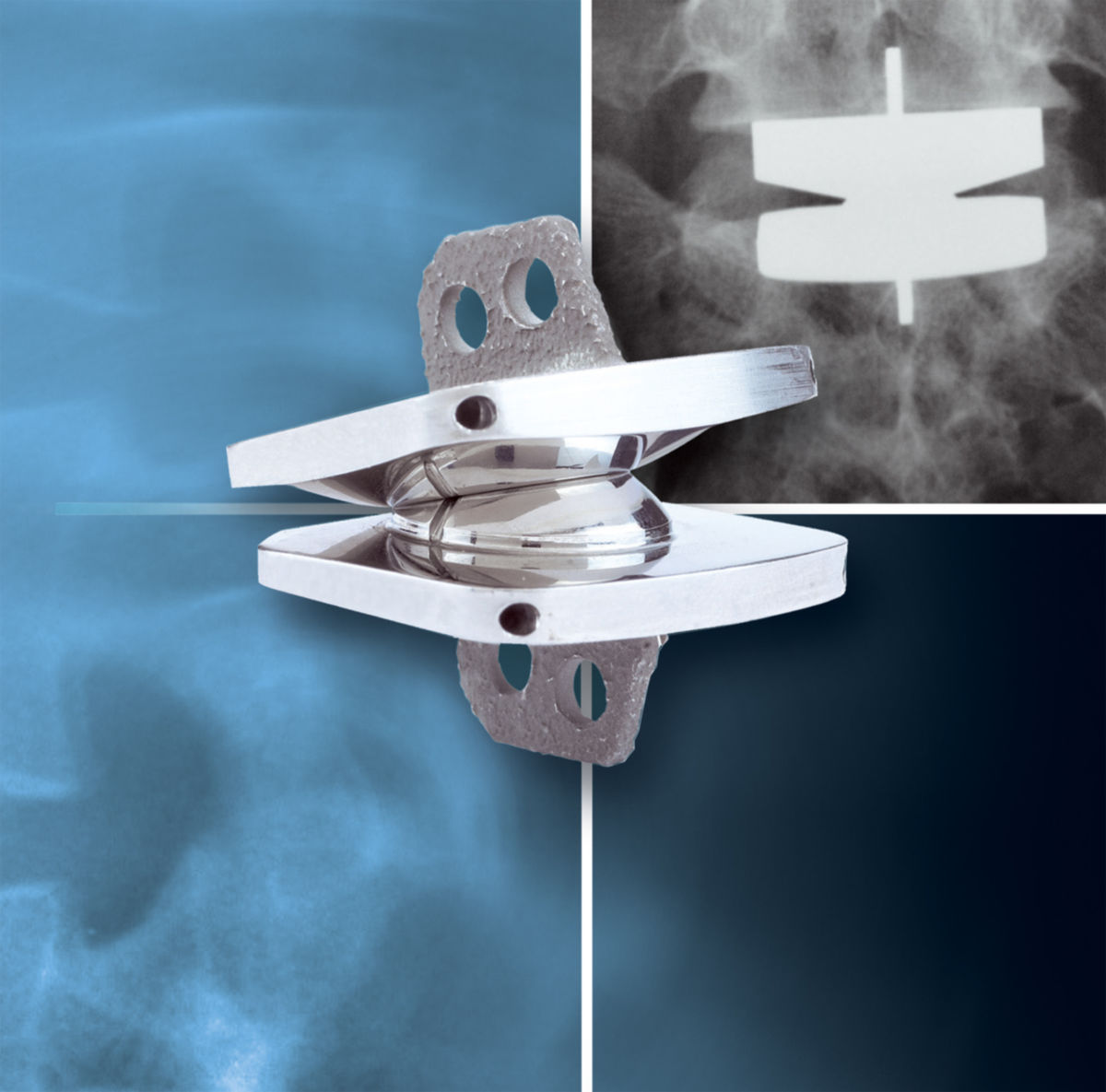
- Verriegelungsplatte: Schraubenkopf und Plattenlöcher sind mit Gewinde versehen. Es handelt sich um winkelstabile Vorrichtungen. Vorteilhaft bei osteoporotischen Frakturen. Die Platte muss den Knochen nicht berühren.
- Abstützplatten: Auch "buttress plates" genannt. Diese Platten haben die Form eines "T" oder "L" und werden bei der Versorgung von Frakturen im Bereich der Epiphyse und der Metaphyse mit Rekonstruktion durch Zugschrauben genutzt.
- Winkelplatte: Frakturen im Bereich des proximalen und distalen Femur sind eine Indikation für die Winkelplatte.
- Kompressionsplatte: Kurze und quer verlaufende Schrägfrakturen sind eine häufige Indikation für die Kompressionsplatte, die auch zusätzlich zur Schraubenosteosynthese genutzt werden kann. Durch einen Plattenspanner oder durch die Ausnutzung der Schraubenlochanordnung wird eine Kompression im Bereich des Frakturspaltes erreicht.
- Neutralisationsplatte: Durch diese Platte können Torsionskräfte und Biegekräfte neutralisiert werden. Die Anwendung von Zugschrauben führt zur Kompression.
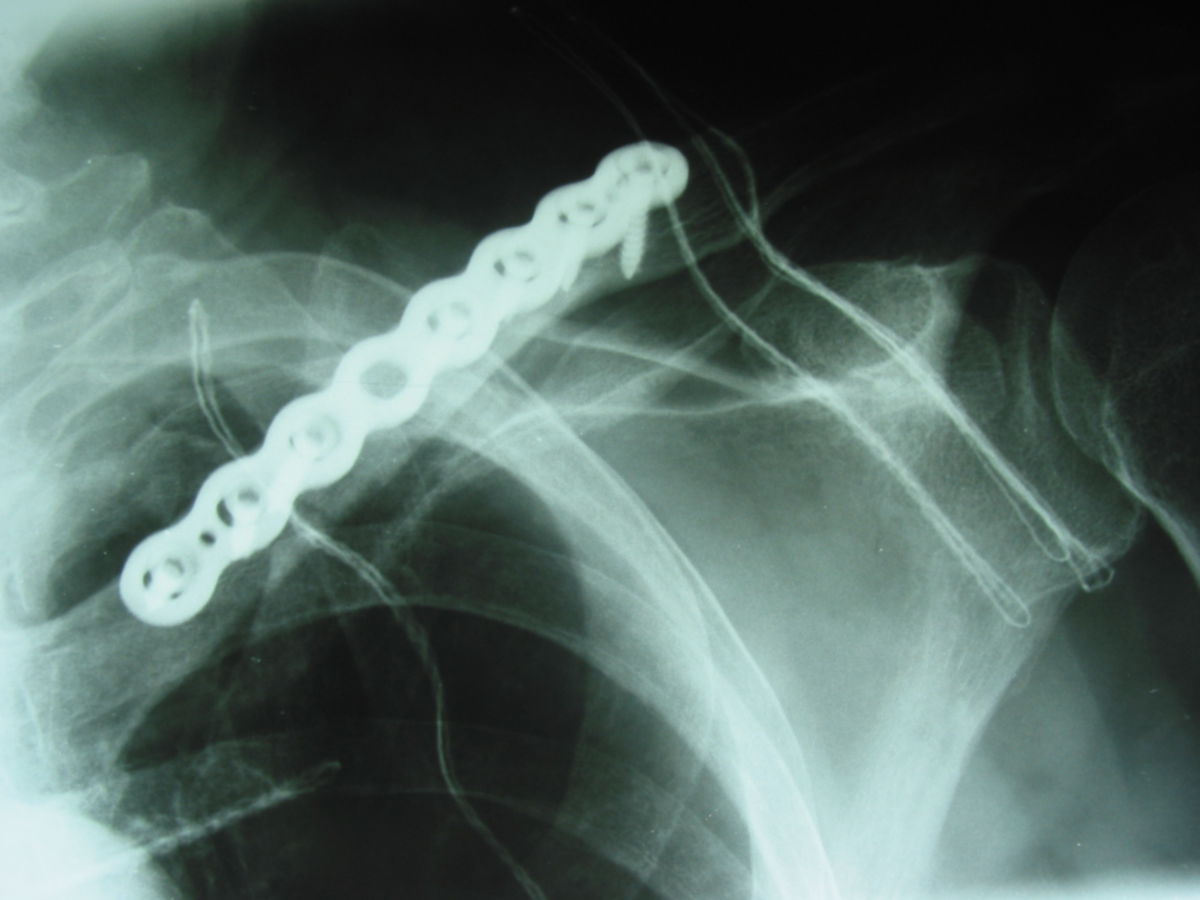
- Humerus-Fixateurplatte: Die Humerus-Fixateurplatte wird bei proximalen Humerusfrakturen genutzt. Durch spezielle Oberarmkopfschrauben erfolgt die Fassung und Verklemmung des Frakturfragmentes des Oberarmkopfes in der Fixateurplatte. Zur Verankerung des Schaftfragmentes benutzt man normale Kortikalisschrauben.
- Less invasive stabilization system (LISS): Dieses System wird bei distalen Femurschaftfrakturen, bei suprakondylären Frakturen und bei intraartikulären Frakturen genutzt und besteht aus Verriegelungsschrauben und einem plattenähnlichen Implantat, die zusammen als Fixateur interne wirken.
- Limited contact dynamic compression plate (LCDC): Schrauben werden in den äußersten Rand der ovalären Löcher eingebracht. Die Löcher sind weit von der Fraktur entfernt. Der abgeschrägte Schraubenkopf berührt die abgeschrägte Platte, sodass die Schraube das Knochenfragment in Richtung Frakturstelle drückt ("dynamische Kompression"). Teile der inneren Plattenoberfläche sind ausgeschnitten, sodass die Kontaktfläche zum Knochen vermindert wird und die periostale Blutversorgung erhalten bleibt ("limited contact").
- Drittelrohrplatte: Kleine, entlang der Längsachse gebogene Kortikalisplatte zur Fixierung von schmalen Röhrenknochen (z.B. Fibula).
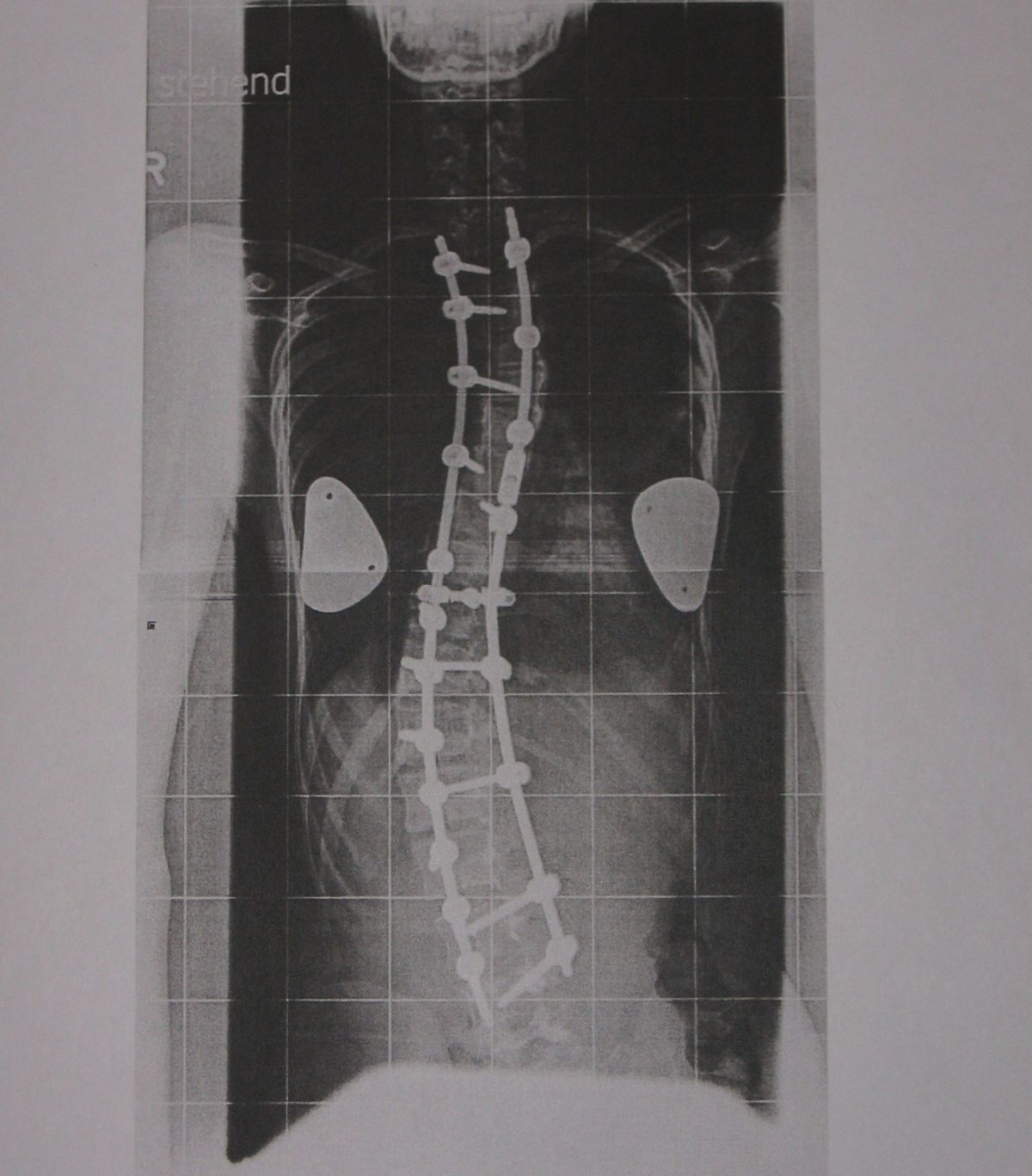
- Rekonstruktionsplatte: Kortikalisplatte mit seitlichen Einkerbungen, um eine Biegung in 3 Achsen zu ermöglichen. Wird bei komplexer Anatomie verwendet (z.B. im Becken).
- Klingenplatte: Auch "blade plate" genannt. Kortikalisplatte mit abgewinkelter Verlängerung an einem Ende, die in den Knochen eingeführt wird. Ermöglicht eine höhere Winkelstabilität.
Material
Die verwendeten Osteosyntheseplatten sind Lastträger und werden deshalb aus Metall gefertigt. In Deutschland kommen heute (2024) meist Platten aus Titan-Legierungen (z.B. Ti-6Al-4V) zum Einsatz. Seltener werden Osteosyntheseplatten aus chirurgischem Stahl verwendet.
Durchführung
In der Regel wird die Frakturversorgung in Allgemeinanästhesie durchgeführt. Nach der Reposition erfolgt die osteosynthetische Versorgung der Fraktur mit den oben beschriebenen Platten.
Da Plattenosteosynthesen nicht belastungsstabil sind, sollte bei Anwendung an der unteren Extremität zunächst eine Teil- und später eine Vollbelastung erfolgen.
Komplikationen
Es besteht die Gefahr der Lockerung der Platte, der Infektion des Knochens sowie einer Durchblutungsstörung. In der Regel treten Komplikationen jedoch eher selten auf.
Radiologie
Für die postoperative Lagekontrolle sowie zur Detektion von Komplikationen werden Röntgenaufnahmen angefertigt. Kortikalisplatten weisen runde oder ovale Löcher auf. Dabei werden Kortikalis- und Spongiosaschrauben verwendet. Die Platte sollte dem Knochen direkt anliegen. Bei Verriegelungsplatten finden sich 8-förmige Kombinationslöcher: Die von der Fraktur entfernten Löcher dienen der Verriegelung, die frakturnahen Löcher der dynamischen Kompression. Normalerweise besteht ein kleiner Spalt zwischen der Verriegelungsplatte und der darunter liegenden Kortikalis. Verwendet werden Kortikalisschrauben bzw. Verriegelungsschrauben. In der Epiphyse werden nur Verriegelungsschrauben verwendet.
Folgende Komplikationen sind im Röntgenbild erkennbar:
- Bewegung von Knochenfragmenten
- Abheben der Platte
- Herausdrehen von Schrauben
- Aufhellung um Schrauben oder unter der Platte: Materiallockerung oder seltener Infektion
- Kallus an den Schraubenspitzen oder entlang der Platte: spricht für inadäquate Beweglichkeit
- Plattenbruch: im Bereich der Löcher
- Schraubenbruch: am Rand der Kortikalis
- Neue Knochenfraktur: am Ende der Platte
In unklaren Fällen kommt eine Computertomographie zum Einsatz, optimalerweise in Dual-Energy-Technik zur Reduktion von Metallartefakten.
Prognose
In der Regel führt die Plattenosteosynthese zu einer Abheilung der Fraktur. Nach einem ausreichenden Zeitabstand (z.B. 12 Monate) ist grundsätzlich eine Entfernung des Metalls möglich. Moderne Implantate aus Titan werden jedoch aufgrund ihrer hohen Biokompatibilität und der fehlenden Korrosionsanfälligikeit meist im Körper belassen.
Die Indikation zur Metallentfernung sollte nur nach sorgfältiger Nutzen-Risiko-Abwägung gestellt werden. Mögliche, wichtige Indikationen sind:[1]
- Implantatversagen
- Infektionen
- Ausbildung von Pseudoarthrosen
- Weichteilbeschädigungen
Je länger mit einer potenziellen Metallentfernung gewartet wird, desto höher ist das Risiko, dass das Material in den Knochen eingewachsen ist und nicht sicher vollständig entfernt werden kann. Wird das Metall hingegen zu früh entfernt, ist das Risiko für eine erneute Fraktur erhöht.
HowTo-Video
Quelle
- ↑ Schildhauer, Metallentfernungen, Zu oft Routine - zu wenig Indikation?, Trauma und Berufskrankheit, 2007